Гипертония 3 степени с поражением сердца

Гипертоническая болезнь при неправильном лечении всегда приводит к поражению сердца – утолщается миокард левых отделов, расширяются полости, снижается способность к перекачиванию крови. Основные факторы риска: ожирение, курение, алкоголизм, стрессы, климакс.
Симптомы патологии: головная и сердечная боль, обнаружение высоких показателей давления. Если к ним присоединяется учащенное ночное мочеиспускание, отеки лица по утрам, то это признаки одновременного поражения почек (нефропатии).
При постановке диагноза больше всего дают информации УЗИ сердца и ЭКГ, а для определения функции почек назначают анализы крови, мочи, проводят сканирование ультразвуком. Самые эффективные препараты – Аккупро и Престариум, Арифон. К ним могут быть добавлены травы (пустырник, боярышник). Обязательные условия – отказ от курения, алкоголя, снижение количества соли в рационе, диета с повышенным содержанием калия и витаминов.
Что означает гипертоническая болезнь с поражением сердца
Гипертоническая болезнь при недостаточном лечении приводит к обязательному поражению сердца:
- увеличивается толщина и масса сердечной мышцы (гипертрофия миокарда);
- расширяется полость левого желудочка;
- снижается способность перекачивать кровь.
Поэтому тяжесть состояния больных гипертонией зависит не только от повышения давления крови, но и степени гипертрофии левого желудочка. Для питания более крупной мышцы нужно много крови, а кровоток не только не усиливается, но, наоборот, ослабевает из-за высокого сопротивления артериальных стенок.
У гипертоников, плохо контролирующих давление, неизбежно развиваются:
- коронарная недостаточность (стенокардия, инфаркт);
- сердечная декомпенсация (отеки, одышка, сильное сердцебиение, застой крови в легких).
Рекомендуем прочитать статью о злокачественной артериальной гипертензии. Из нее вы узнаете о причинах появления патологии, симптомах, диагностике и лечении, а также о возможных осложнениях.
А здесь подробнее о том, как тиреотоксикоз влияет на сердце.
Стадии прогрессирования
Изменения со стороны сердца возникают не сразу, для заболевания характерно непрерывное прогрессирование по стадиям (см. таблицу).
Название стадии | Основные характеристики |
Первая (функциональных изменений) | В покое симптомов нет, только при нагрузке (физической или стресс), повышается потребность миокарда в питании, нарушается работа левых отделов сердца.Выявить можно только при ЭКГ с нагрузкой. |
Вторая (гипертрофия левых отделов) | Утолщение и повышение массы миокарда, снижается наполнение полостей кровью, возникают боли в сердце, на ЭКГ в покое признаки перегрузки левых отделов, сменяющиеся гипертрофией. |
Третья (дистрофия, ослабление миокарда) | Сердечная мышца слабеет и меньше перекачивает крови, расширение полостей, боли и одышка при нагрузке, снижается переносимость физической активности. |
Четвертая (сердечная недостаточность) | Слабый миокард не может вытолкнуть весь объем крови, затруднение дыхания, сердцебиение, отеки и хрипы в легких. |
Виды поражения сердца при гипертонии
В зависимости от соотношения массы сердечной мышцы и ее толщины выделены несколько типов поражения сердца при гипертонической болезни (см. таблицу).
Название | Толщина желудочка | Масса миокарда | Основные причины | Изменения в сердце |
Концентрическая гипертрофия | Повышена | Повышена | Высокое давление, кризы | Крупный левый желудочек |
Эксцентрическая гипертрофия | Повышена | Норма | Гипертония на фоне ожирения и повышенного объема крови | Левый желудочек похож на шар, его полость расширена |
Концентрическое ремоделирование (перестройка формы сердца) | Норма | Повышена | Гипертония при недостаточном лечении | Форма желудочка близка к норме, но на ЭКГ есть гипертрофия |
Полностью нормальная структура левого желудочка бывает только при невысоких показателях артериального давления – мягкой формы гипертонии, или правильной терапии.
Причины развития гипертонической болезни с преимущественным поражением сердца
Непосредственная причина преимущественного поражения сердца у пациентов с гипертонической болезнью – это недостаточный контроль артериального давления. При сокращении сердечной мышцы ей приходится преодолевать высокое сопротивление в аорте. Поэтому происходит утолщение миокарда и нарастание его массы. Это всегда сопровождается нехваткой питания.
В последние годы доказано, что поражение сердца – это не только ответ на нагрузку. Также в организме гипертоника запускается цепь гормональных изменений (повышенный ренин, инсулин, альдостерон) и нарушения баланса ионов калия и натрия.
Гормоны приводят к утолщению стенок коронарных сосудов, что ухудшает питание (ишемия миокарда, инфаркт), а ионный дисбаланс может стать причиной тяжелой аритмии (фибрилляция с остановкой сердца).
Факторы риска
Обнаружено, что поражения сердца при гипертензии бывают чаще у пациентов с факторами риска:
- лишний вес;
- возраст от 55 лет;
- мужской пол;
- кризовое течение гипертонии со скачками давления до 180/100 мм рт. ст.;
- интенсивная физическая нагрузка у нетренированных пациентов;
- злоупотребление алкоголем, в том числе «пивное сердце»;
- гормональные изменения при климаксе, болезнях надпочечников, гипофиза, щитовидной железы;
- частые эмоциональные стрессы, умственное перенапряжение;
- ночной график работы, шум и вибрация на производстве;
- употребление соли более 5 г в день;
- наследственность, отягощенная по гипертонии и заболеваниям сердца;
- патологии почек: пиелонефрит, гломерулонефрит, киста;
- распространенный атеросклероз артерий;
- хронические инфекции (например, воспаление миндалин);
- низкая двигательная активность;
- постоянное проживание в регионе с неблагоприятной экологией.
Симптомы гипертензивной гипертонической болезни с преимущественным поражением сердца
К главным критериям гипертензивного преимущественного поражения сердца при гипертонической болезни считают 3 группы симптомов: головная боль и/или головокружение, высокие показатели давления при измерении, болезненность в области сердца.
Головная боль и сопутствующие ей признаки
Самый распространенный признак заболевания, который встречается у 95% больных – это головная боль. Она бывает изолированной или сочетается с эпизодами головокружения, ощущения шума в ушах. Классический вариант при гипертонии:
- давящая и тупая, реже жгучая;
- больше утром, снижается к полудню;
- в области затылка;
- пульсация в области темени;
- чувство тяжести или распирания в висках и лобной зоне;
- усиливается при стрессе, умственной работе и чрезмерной физической активности.
Второй вид боли появляется при эмоциональном перенапряжении и уменьшается при расслаблении. Чаще ноющая, монотонная.
При очень тяжелом течении болезни возникает третий тип:
- интенсивная, нестерпимая;
- в затылке с распространением по всей области головы;
- сопровождается тошнотой и рвотой.
Как правило, возникает при повышении внутричерепного давления и опасна развитием отека мозга.
Обнаружение повышенного давления
У части больных гипертония протекает скрыто, а периодическая головная боль не доставляет сильного дискомфорта, ее объясняют переутомлением. Поэтому примерно в половине случаев выявление показателей от 140/90 мм рт. ст. является полной неожиданностью. Диагноз ставят, если такие эпизоды повторяются минимум дважды при визите к врачу.
Важно, что именно у гипертоников сложно обнаружить связь между высокими цифрами и самочувствием. Бывает так, что показатели от 170 единиц больной не ощущает, а другие пациенты уже при 150 предъявляют жалобы на:
- тяжесть или боль в голове;
- мелькание мушек;
- повышенную утомляемость;
- кровотечение из носа, приносящее облегчение;
- учащенное сердцебиение.
Для состояния сосудов и кровообращения имеет значение не только высокое давление, но и его перепады.
Сердечная боль
Повышенное давление приводит к высокой нагрузке на сердце в фазу сокращения, а в период расслабления недостаточно крови поступает в коронарные сосуды из-за гипертрофии миокарда. Поэтому сердцу не хватает питания и кислорода, что и вызывает болевые ощущения.
Они, в отличие от типичной стенокардии (ишемии), характеризуются:
- короткими приступами;
- могут быть как в покое, так и при нагрузке;
- слабой или умеренной интенсивности (больной может продолжать двигаться, выполнять обычную работу);
- ощущаются не посредине груди (за грудиной), а в левой части (в зоне проекции сердца);
- ослабевают после нормализации давления;
- не снимаются Нитроглицерином.
У пожилых людей очень часто гипертония сочетается со стенокардией, поэтому характер боли может измениться. Для молодых пациентов типичны острые, но короткие ощущения, они отдают под лопатку или в левую руку. Реже появляются длительные и ноющие на фоне стресса или физической перегрузки.
Если гипертоническая болезнь осложнилась сердечной недостаточностью, то к боли добавляются:
- одышка при двигательной активности;
- низкая переносимость нагрузок;
- отеки на ногах;
- тяжесть в правом подреберье.
Чем опасна гипертоническая болезнь 3 стадии с поражением сердца
На 3 стадии гипертонической болезни развиваются осложнения, поражение сердца может проявиться в:
- стенокардии – приступы загрудинной боли, при затянувшемся возможен инфаркт миокарда;
- острой недостаточности кровообращения – сердечная астма, отек легочной ткани;
- расслаивающей аневризме аорты – выпячивание стенки с проникновением крови между оболочками сосуда, опасна тяжелым внутренним кровотечением;
- внезапной остановке сердца;
- сложной форме нарушения ритма;
- прогрессирующей хронической сердечной недостаточности.
Поражение сердца может быть преимущественным, но у большинства пациентов обнаруживают и нарушения в других органах-мишенях:
- головной мозг – инсульт, внутримозговое кровоизлияние, энцефалопатия (ухудшение функций);
- сетчатая оболочка глаза – кровоизлияние, изменение сосудов (ретинопатия), ухудшение зрения;
- почки – сморщивание (нефросклероз из-за разрастания соединительной ткани), острое или хроническое снижение фильтрации мочи (почечная недостаточность), инфаркт почек;
- половая система – импотенция.
Гипертоническая болезнь сердца с поражением почек
Вторая по распространенности форма гипертонической болезни после изменений сердца – это поражение почек, или нефропатия. Высокое давление крови приводит к ухудшению питания этих органов. Вместо нормально работающих клубочков разрастается грубая волокнистая ткань, и почка сморщивается.
Снижается способность к очищению мочи. На этом фоне развивается и прогрессирует почечная недостаточность. Почечная форма гипертонии сама становится фактором повышения давления. В ответ на снижение притока крови больше вырабатывается веществ, сужающих сосуды (ренин-ангиотензин-альдостероновый каскад реакций).
Важной особенностью поражения почек является стертое течение у многих пациентов. На первый план выходят типичные признаки повышенного давления, а заподозрить нарушение можно поначалу только по частым пробуждениям по ночам для посещения туалета.
При запущенной форме утром появляются отеки лица, больше заметные под глазами. Вначале они сами проходят к середине дня, потом становятся устойчивыми. Больные отмечают, что позывы на мочевыделение учащаются, но каждый раз выделяется небольшое количество мочи.
К этим признакам постепенно добавляется сухость кожи и неприятный запах мочевины от кожи и изо рта пациента. Все эти проявления характеризуют наступившую почечную недостаточность.
Диагностика больного
Чтобы обнаружить поражение сердечной мышцы при гипертонии, проводят УЗИ сердца и ЭКГ. Ультразвук помогает:
- выявить утолщение стенок и провести сразу их замеры;
- рассчитать по формулам массу миокарда;
- определить соотношение между объемами сердца и площадью поверхности тела (самый точный признак гипертрофии).
При расшифровке ЭКГ обращают внимание на симптомы увеличения левого желудочка и ухудшения питания сердца (ишемические изменения). Нередко для их выявления нужны пробы с физическими нагрузками (велотренажер, беговая дорожка).
Эти основные методы диагностики обязательно дополняют:
- измерениями артериального давления в режиме суточного мониторирования, в том числе и в ночное время;
- анализами крови: общий, почечные пробы, калий и натрий, глюкоза, холестерин и липиды;
- анализами мочи: общий, проба Реберга, по Нечипоренко, Зимницкому;
- осмотром сосудов глазного дна (проводит окулист);
- УЗИ почек, а по показаниям и надпочечников, щитовидной железы;
- электроэнцефалографией, осмотром невропатолога.
Методы лечения
Для того чтобы нормализовать состояние сердца, необходимо в первую очередь добиться постоянного давления крови на уровне 110-139/80-89 мм рт. ст. Для этого применяют препараты, народные средства, а также специальную диету.
Традиционная медицина
После того, как было доказано гормональное влияние на изменения в сердце при гипертонии, установили, что самыми эффективными препаратами являются (в порядке убывания):
- блокаторы рецепторов ангиотензина – Лозап, Эксфорж;
- ингибиторы ангиотензинпревращающего фермента (ИАПФ) – Аккупро, Престариум;
- блокаторы кальциевых каналов длительного действия – Леркамен, Нимотоп;
- мочегонные – Индапамид, Арифон;
- бета-блокаторы – Метопролол, Бисопролол.
У этих медикаментов и их аналогов есть способность:
- уменьшать уже возникшую гипертрофию левого желудочка;
- нормализовать состояние сосудов;
- тормозить разрастание гладких мышц в артериальной стенке;
- предупреждать сердечную недостаточность;
- снижать риск развития инфаркта, внезапной смерти от остановки сердца.
Мнение эксперта
Алена Арико
Эксперт в области кардиологии
Самая частая ошибка больных гипертонией – это прекращение лечения при нормализации давления. Нужный эффект от препаратов достигается только при постоянном приеме, но врач обязательно регулирует дозу, заменяет на более слабые средства. Самостоятельное изменение схемы терапии очень сильно снижает ее результат.
Народные методы
Народные методы при гипертонической болезни с поражением сердца используются только в качестве вспомогательного средства. Они никак не влияют на степень гипертрофии миокарда, но могут помочь:
- снизить нервное напряжение – мелисса, шишки хмеля, трава пустырника, корень пиона;
- вывести лишнюю жидкость – хвощ, брусничный лист, спорыш, шиповник;
- снизить частоту пульса – боярышник, валериана;
- укрепить сосудистые стенки – шиповник, черноплодная рябина.
Чаще всего используют сборы из нескольких растений, например:
- черноплодная рябина (ягоды) – 20 г,
- плоды боярышника – 20 г,
- шиповник ягоды – 20 г,
- трава пустырника – 20 г,
- корень пиона – 20 г.
На одну столовую ложку измельченных компонентов нужно 300 мл кипятка. Их помещают в термос на ночь и принимают по 2 столовые ложки за 30 минут до каждого приема пищи. Курс применения – один месяц.
Диета
От питания в большой мере зависит скорость прогрессирования гипертонии и риски осложнений. Главные принципы:
- отказ от соленых продуктов полностью, под запретом консервы, маринады, соления, приправы с солью, сыр, колбасные изделия, чипсы, полуфабрикаты, соленое печенье, суповые кубики;
- включение в рацион свежих или отварных овощей, зелени (они составляют основу диеты), ягод и фруктов;
- ограничения жирных, жареных и острых блюд, задерживающих жидкость в организме;
- исключение алкоголя;
- введение в меню отварной, запеченной рыбы, морепродуктов, нежирного мяса, свежих кисломолочных напитков, творога 2-5% жирности;
- все блюда готовятся без соли, а она выдается на руки для подсаливания (3-5 г в сутки).
Употребление воды и общее количество жидкости обязательно рассчитывается индивидуально, оно зависит от суточного диуреза и наличия отеков, застоя крови. При избыточной массе тела необходимо добиться ее снижения, чтобы облегчить работу сердца. Для этого определяют суточную норму калорий, она должна быть ниже физической активности.
Когда гипертонию нужно лечить в стационаре
Для уточнения диагноза и проведения углубленного обследования пациенту может быть назначена плановая госпитализация, она нужна также, чтобы подобрать лечение при:
- устойчивости к основным группам препаратов;
- трудности определения дозы;
- скачках давления;
- частых кризах;
- подозрении на осложненное течение гипертонии.
Срочную госпитализацию назначают больным с:
- тяжелым гипертоническим кризом, который не удалось снять бригаде скорой помощи;
- повышенной вероятностью инфаркта миокарда, инсульта, отека легких;
- внезапной потерей зрения.
Смотрите на видео о том, как победить гипертонический криз:
Меры профилактики
Чтобы предупредить повышение давления и поражение сердца, нужно:
- отказаться от курения;
- нормализовать вес тела;
- уменьшить суточное потребление алкоголя до 30 г в пересчете на этиловый спирт (для женщин до 20 г);
- заниматься спортом (физкультурой), тренировки должны быть не менее 150 минут в неделю;
- уменьшить употребление соли до 5 г (лучше поваренную заменить на адыгейскую, содержащую больше калия);
- увеличить долю растительной пищи в меню, снизить процент животных жиров.
При уже развившейся гипертонической болезни важен ежедневный контроль давления и применение назначенных препаратов. Поддерживать показатели нужно на уровне не выше 140/90 мм рт. ст., а в дальнейшем лучше снизить до 130 и менее единиц.
Рекомендуем прочитать статью об артериальной гипертензии в пожилом возрасте. Из нее вы узнаете о причинах изменения артериального давления, факторах риска и способах нормализации показателей.
А здесь подробнее об осложненном гипертоническом кризе.
Гипертоническая болезнь с поражением сердца опасна осложнениями в виде инфаркта миокарда, аневризмы аорты, отека легких, внезапной остановки сердца. Чтобы предупредить их развитие, необходимо постоянное лечение и регулярный контроль показателей давления, состояния кровообращения.
Источник
Согласно эталонам, установленным Всемирной Организацией Здравоохранения, норма АД находится в диапазоне от 100 до 139 (систолический или верхний показатель) на 60-89 (диастолический или нижний). Гипертоническая болезнь 3 степени характеризуется стойким ростом артериального давления выше 180 на 110 мм рт. ст.
Состояние несет колоссальную опасность здоровью и жизни: риски инфаркта, инсульта, слепоты, внезапной сердечной смерти составляют от 40 до 60% и даже выше.
Терапия подобного состояния представляет немалые сложности по причине перестройки организма на патологический лад.
Коррекция проводится под контролем группы специалистов: кардиолога, невролога, нефролога и эндокринолога, поскольку проблема имеет системный полиэтиологический характер.
Согласно данным статистики, гипертонией третьей стадии страдает от 10 до 12% всех пациентов с установленным диагнозом.
Средний срок перехода патологии на заключительный этап (от начала болезни до трансформации в терминальную фазу) — 6-8 лет без лечения.
Степени гипертонии и их характеристика
Патологический процесс повышения артериального давления подразделяется на 3 этапа. Все три отличаются рядом черт:
- Цифрами тонометра.
- Вовлечением так называемых органов-мишеней.
- Длительностью течения.
- Реакцией на проводимую терапию.
- Необходимой тактикой курации.
Гипертоническая болезнь 3 степени — это крайний этап патологического состояния, полное излечение уже невозможно, поскольку организм пациента привыкает к стабильно высокому уровню АД.
Все системы: от центральной нервной до эндокринной перестраиваются на патологический лад и начинают регулировать процессы сужения и расширения сосудов не так, как следовало бы.
Перечень различий представлен в сводной таблице:
| 1 степень | 2 степень | 3 степень |
|---|---|---|
| Цифры артериального давления не более 149 на 99. | Уровень АД находится в пределах 160-180 на 100-110. | Показатели тонометра свыше 180 на 110. |
| Течение крайне нестабильное, выраженность изменений зависит от времени суток, иных факторов. Возможны спонтанные периоды улучшения. | Болезнь проходит с выраженным повышением давления. | Стабильно тяжелое состояние пациента. |
| Регресс возможен и даже вероятен. | Периоды улучшения следуют за моментами усугубления состояния. | Самостоятельное изменение в лучшую сторону не наблюдается никогда. |
| Терапия заключается в изменении образа жизни. В редких случаях приходится использовать медикаменты. | Лечение комплексное, с коррекцией жизнедеятельности и лекарственным воздействием. | Используются все доступные методы. |
| Эффективность достигается в 90-95%, наступает полное излечение. | Избавление от гипертонической болезни невозможно, но при полном лечении осложнений нет, допускается возвращение к нормальной жизни. | Высокая резистентность к курсу, значительная вероятность летальных осложнений (50-65% случаев) в перспективе 5 лет. Терапия направлена на предотвращение патологических изменений со стороны органов и систем, которые могли бы спровоцировать смерть человека. |
| Риск угрожающих последствий — около 2-5% на протяжении 10 лет. | 6-15% | 50-70%, в зависимости от риска и наличия сопутствующих патологических факторов. Перспектива 5-8 лет. |
Согласно классификации ВОЗ, степень гипертонической болезни означает только уровень повышения давления, а стадия — тяжесть поражения органов-мишеней.
| Стадия 1 | Внутренние органы не затронуты. |
| Стадия 2 | Поражен 1-2 органа, но без нарушения их функционирования. |
| Стадия 3 | Поражение внутренних органов с нарушением их функции. Вовлечены: мозг, сердце, почки, глазное дно и артериии. |
Пример формулировки диагноза:
- Наименование заболевания: Гипертоническая болезнь (сокращенно ГБ).
- Степень ГБ: 1 (давление 149/99), 2 (АД в пределах 160-180 на 100-110) или 3 (показатель свыше 180 на 110.)
- Стадия: 1 (без вовлечения органов) , 2 (с вовлечением, но без нарушения функции) или 3 (нарушено функционирование анатомических структур).
- Степень риска: 1 (низкий), 2 (средний), 3 (высокий), 4 (крайне высокий).
Таким образом гипертоническая болезнь 3 степени 3 стадии риск 3-4 характеризуется высокой летальностью, вероятностью инвалидности, тяжелым общим течением с существенным снижением качества жизни.
Относительная нормализация состояния достигается применением комплекса препаратов и коррекцией факторов летального исхода.
Риски 1-4 при ГБ крайнего этапа
В зависимости от вероятности развития смертельных или инвалидизирующих осложнений, в кардиологической практике выделяют несколько степеней риска. Всего насчитывается 4 возможных фактора.
Риск 1 (низкий)
При АГ 3 степени развивается крайне редко. Характерен для пациентов только встретившихся с патологией лицом к лицу.
Приписка «риск 1 ст.» в диагнозе означает, что вероятность летальных или тяжелых осложнений в перспективе 5 лет составляет не более 2-5%.
При коррекции состояния удается снизить эту вероятность до 0.2-1%, что свидетельствует о полном контроле над болезнью.
При ГБ 3 этапа такое невозможно в принципе, патология постоянно дает о себе знать, течет непредсказуемо.
Риск 2 (средний)
Также не характерен для болезни на описываемой стадии. Вероятность осложнений со стороны сердечнососудистой системы и органов-мишеней составляет не выше 10-12%.
Чаще встречается при гипертонической болезни 1-2 стадии, при наличии нескольких факторов, ухудшающих исход (см. прогноз).
Риск 3 (высокий)
Риск ссо 3 степени это вероятность становления сердечнососудистых осложнений (именно они зачастую и становятся фактором летальности). Характеризуется значительной возможностью ухода пациента из жизни (от 15 до 25% в перспективе 5 лет).
Снизить столь высокий процент помогает комплексная терапия (медикаментозная + изменение образа жизни), также устранение факторов риска. Это еще не приговор, но уже и не указание на оптимистичный сценарий дальнейшего течения.
Риск 4 (крайне высокий)
Артериальная гипертензия 3 степени риск 4 это наиболее вероятная картина на данном этапе развития патологического процесса. Вероятность летальных осложнений варьируется в пределах от 30 до 50% и выше. В перспективе 3-5 лет.
Комплексная коррекция состояния снижает показатель на 20-30%, но гарантировать высокую выживаемость никто не может. Риск ссо 4 характеризуется уже текущими осложнениями со стороны органов-мишеней.
Смена лечения проводится регулярно (от 2 до 4 раз в год). Подбор грамотного терапевтического курса показан в условиях стационара под постоянным контролем тонометрией.
Риск 4 при гипертонической болезни указывает на самый неблагоприятный сценарий течения патологии, но при ГБ 3 степени встречается в 80% случаев.
Причины
Процесс имеет негомогенный характер. Факторов развития его множество. В зависимости от этиологии (происхождения) называют эссенциальную гипертензию и реноваскулярную форму.
Первичная форма
Встречается в 50-60% клинических ситуаций, что делает ее самой распространенной среди остальных. Характеризуется обусловленностью со стороны сердца или сосудов. Иные органы в становлении проблемы не участвуют.
Какие именно патологии могут спровоцировать эссенциальную гипертензию:
- Инфаркт. Острое нарушение кровообращения в миокарде. После оказания помощи в стационаре и стабилизации состояния пациента, возможно дальнейшее развитие патологии по двум сценариям: давление начнет понижаться или же стабильно повышаться. Как правило, стартует процесс сразу со 2 стадии, что делает его изначально сложным для устранения.
Некоторые кардиологи усматривают связь между моментом старта лечения и вероятностью осложненного течения гипертензии после.
Так это или нет, никто точно сказать не может: слишком мало эмпирических данных.
В любом случае, при возникновении одышки, боли в груди давящего характера, тахикардии, бледности кожи нужно вызывать скорую. Риск не приводит ни к чему хорошему.
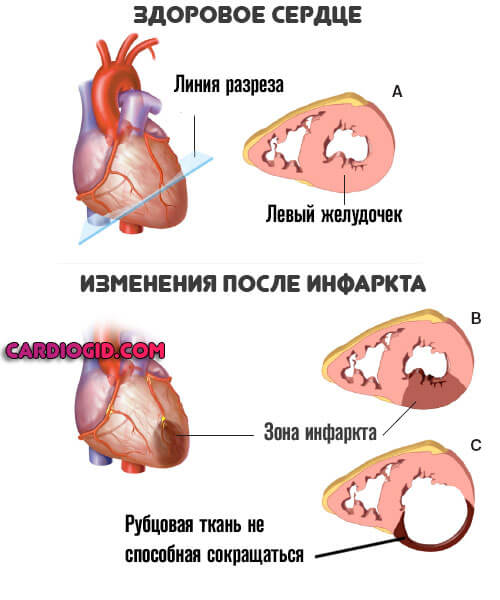
- Острая или застойная сердечная недостаточность. Типично развитие проблем с работой органа: он оказывается не способен выбрасывать кровь с достаточной интенсивностью. Отсюда ишемия и возможный инфаркт.
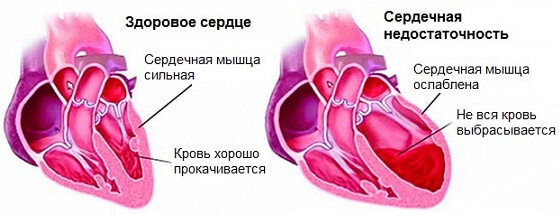
Патология протекает тихо до поры, до времени. Но симптомы заметить получается: возникает одышка без физической нагрузке или при минимальной ее интенсивности (ходьба, подъем по лестнице), боли в груди, потливость по ночам и во время минимальной активности, бледность кожных покровов и посинение носогубного треугольника.
Подробнее о хронической сердечной недостаточности читайте здесь, острая форма рассмотрена в этой статье.
- Ишемическая болезнь. Идет рука об руку с недостаточностью. Характерно развитие тех же симптомов. Без применения диагностических методик отграничить, где кончается одно и начинается другое сложно.
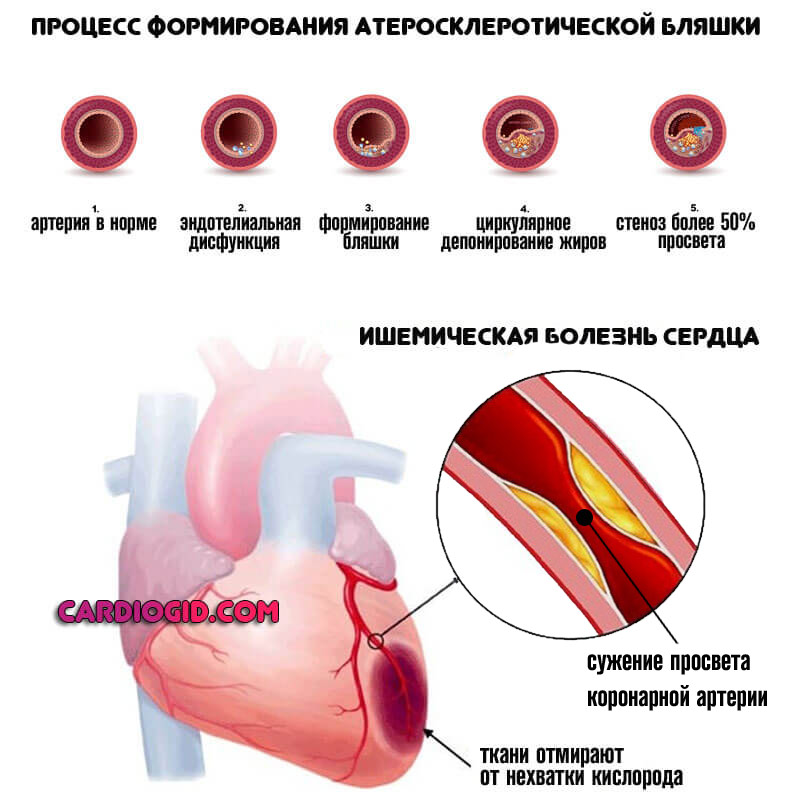
- Атеросклероз аорты и ее крупных ветвей. Сказывается закупорка артерий холестериновыми бляшками или стойкий стеноз кровоснабжающих структур.
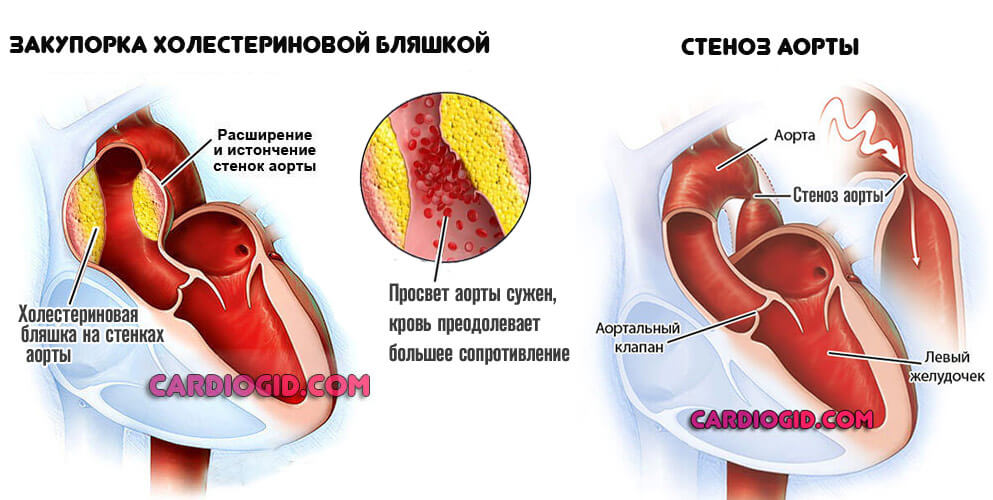
Сердцу приходится работать активнее, чтобы скомпенсировать сопротивление. Отсюда стабильно высокое артериальное давление.
Это единственный случай, когда тотальное устранение проблемы (путем баллонирования, стентирования или удаления липидных отложений) приводит к быстрому улучшению состояния здоровья.
Окклюзия (закупорка) чаще возникает у людей, имеющих метаболические проблемы или злоупотребляющих жирной пищей. Стенозирование — у курильщиков и алкоголиков.
- Изменение реологических свойств крови. Гематологическая проблема. Носит, как правило, временный характер. Сопровождается сгущением жидкой соединительной ткани.
Если процесс протекает на фоне атеросклероза, наблюдается еще больший рост артериального давления, риск осложнений становится выше на 15-20% от номинального.
Кроме того, растет вероятность тромбоэмболии: густая кровь имеет свойство «слипаться», образуя комковидные структуры.
Обнаружить проблему можно только посредством общего анализа крови (количество тромбоцитов, гемоглобин, цветной уровень повышены).
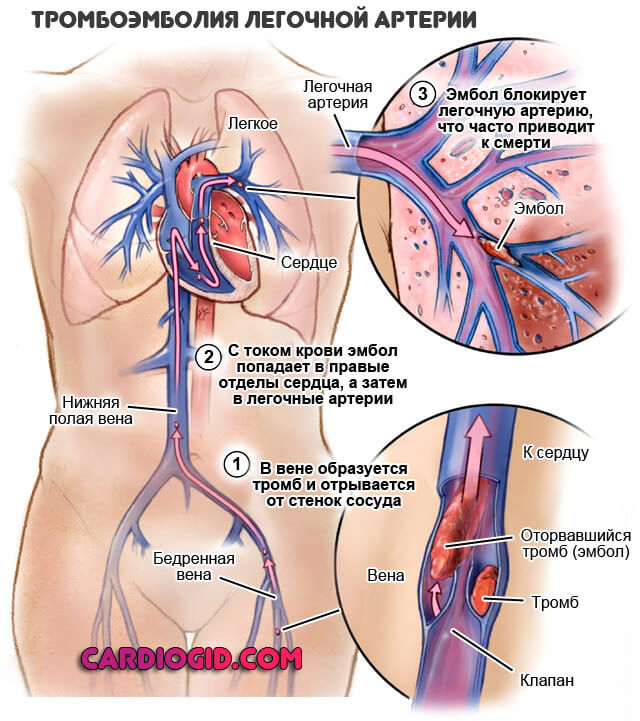
Вторичная артериальная гипертензия
Реноваскулярная форма. Вопреки названию, далеко не всегда виною оказываются почки и выделительная система.
Речь может идти о полиэтиологическом состоянии, что чаще всего и бывает на практике. Какие болезни могут спровоцировать проблему и как распознать их на раннем этапе:
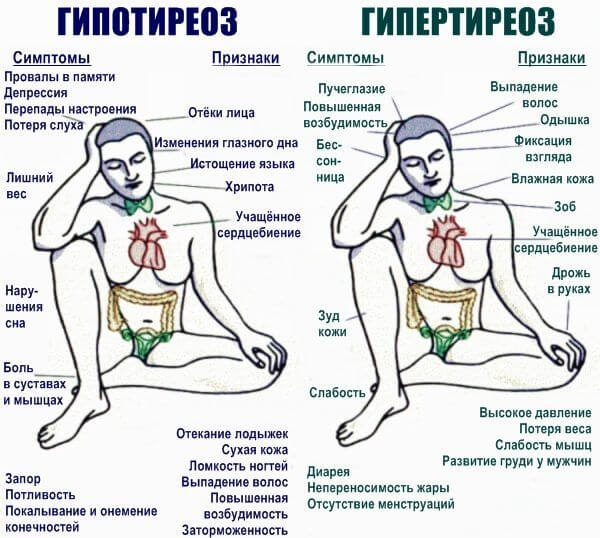
- Гипертиреоз. Избыток гормонов щитовидной железы в кровеносном русле. Вызывает повышение температуры тела.
Изменение рельефа шеи (зоб), выпучивание глаз, постоянную усталость, потливость, раздражительность, ощущение жара. Причина либо в опухоли, либо в неправильном питании.
- Гиперкортицизм. Проявляется болезнь Иценко-Кушинга. Основные симптомы: боли в спине, костях, резкое ожирение, снижение либидо, потенции. Нарушение менструального цикла, бессонница. Причина процесса — опухоль надпочечников или гипофиза. Механизм: повышение кортизола обладающего гипертензивными свойствами.
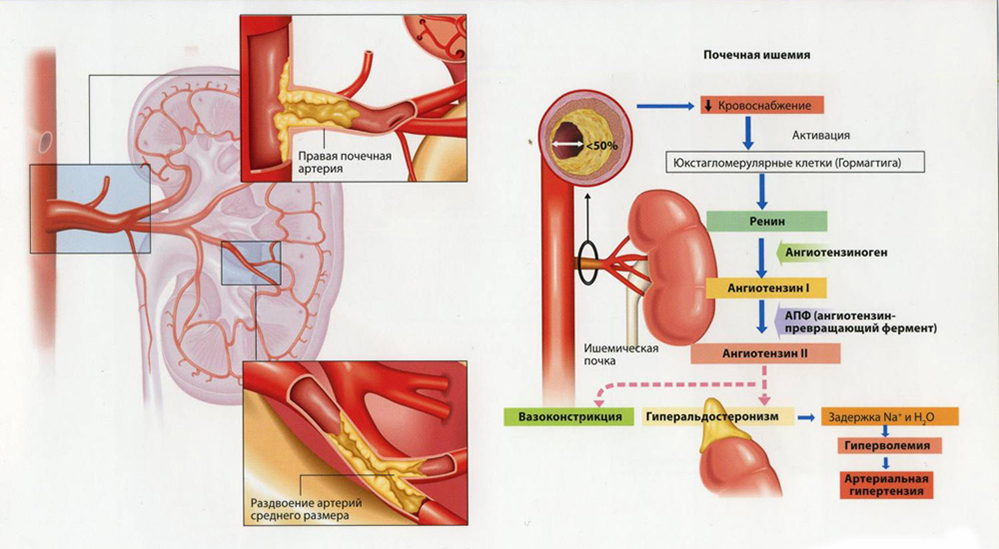
- Патологии почек. Многообразны: от пиелонефрита до гидронефроза и рака. Вырабатывается избыток ренина, обладающего свойством повышать артериальное давление.
В дополнение растет концентрация ангиотензина-II, синтезируемого из ангиотензиногена печени. Три гормона (ренин-ангиотензин-альдостерон) регулируют артериальное давление на биохимическом уровне.
При патологиях почек система перестает работать, фон специфических веществ смещается вы сторону повышения синтеза.
Определяются выходом большего количества мочи, частыми ложными позывами, дискомфортом в пояснице, изменением физических свойств урины (оттенок, запах).
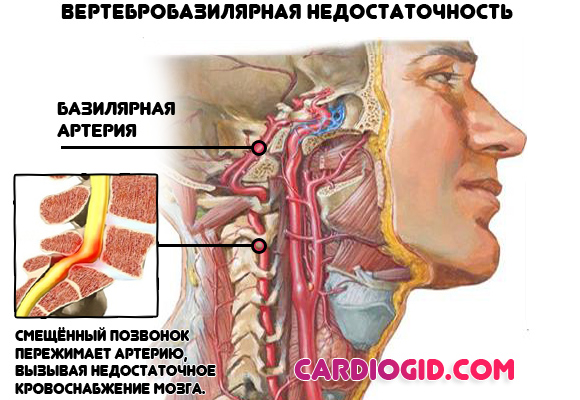
- Остеохондроз, вертебробазилярный синдром. Обуславливают нарушение мозгового кровообращения, процессов торможения ЦНС. При нормализации состояния все приходит в норму. Сопровождается головной болью, вертиго, зрительными проблемами, снижением слуха, резким дискомфортом в области шеи.
- Сахарный диабет. Вызывает изменение реологических свойств крови, нарушает адекватный синтез названных выше гормонов. На ранних стадиях или в латентной форме сопровождается приступами одышки, нарушением сознания, тремором, резким чувством голода, потемнением в глазах.
Гипертония 3 степени возникает за 3-8 лет от момента начала патологического процесса. Выявить первопричину состояния и скорректировать ее за это время вполне возможно. Все в руках пациента.
Характерные симптомы
Симптоматика развивается изолированно только при эссенциальном происхождении болезни. Если процесс вторичен, помимо описанных ниже проявлений возникнут и очаговые. Со стороны пораженной системы.
Среди признаков общего характера:
- Резкая, мучительная головная боль. В затылке, темени. Тюкает, бьет в такт сердечному ритму.
- Вертиго. Пациент не может ориентироваться в пространстве. Страдает весь вестибулярный аппарата.
- Нарушения зрения: мерцание мушек, фотопсии (резкие вспышки), двоение, снижение остроты.
- Шум в ушах.
- Слабость, сонливость или, напротив, невозможность отдохнуть. Даже в ночное время. Отмечаются частые пробуждения.
- Когнитивные нарушения (заторможенность мышления, снижение памяти).
- Тахикардия, брадикардия, иные формы а
