Изменения сосудов при гипертонии
Артериальное давление — это кровяное давление, которое возникает в результате работы сердца, нагнетающего кровь в сосудистую систему, и последующего сопротивления кровеносных сосудов. Между тем, повышение давления на каждые 10 мм ртутного столба увеличивает риск развития сердечно-сосудистых заболеваний приблизительно на 30%. Медики утверждают, что люди с повышенным давлением в 7 раз чаще страдают от нарушения мозгового кровообращения, которое может привести к инсульту, и в 4 раза больше подвержены ишемической болезни сердца. Что же происходит с сосудами при повышении давления и как побороть гипертонию? Давайте разберемся.
Что происходит с сосудами
Кровеносные сосуды начинают медленно сужаться, и давление на его стенки повышается. В результате в сердечно-сосудистой системе происходят необратимые изменения – сосуды теряют свою эластичность, утолщаются и становятся жесткими. Таким образом, сердце постоянно работает «на износ», и любой стресс может привести к весьма печальным последствиям. Ситуация усложняется, если человек страдает сахарным диабетом или атеросклерозом – в этих случаях риск закупоривания сосудов возрастает в несколько раз.
Итак, при стойком повышении артериального давления сосуды сужаются, а значит, основу лечения гипертоника должны составлять сосудорасширяющие препараты. Однако стоит помнить, что сбивать давление при гипертонии действительно важно, но таким путем от болезни, увы, не избавиться, поэтому самым правильным решением будет обратиться к врачу. Также надо отметить, что если не стабилизировать работу сердечно-сосудистой системы вовремя, повышенное давление может перейти в гипертонический криз, который в свою очередь грозит наступлением инфаркта или инсульта.
Что нужно знать о сосудорасширяющих препаратах
Во-первых, заниматься самолечением крайне опасно, поэтому людям с повышенным давлением нельзя откладывать визит к врачу, который и назначит необходимое лечение. Во-вторых, принимать сосудорасширяющие препараты нужно с осторожностью, так как при их приеме давление может резко упасть. Ну а если оно снизится более чем на 20 мм ртутного столба, то есть возникнет артериальная гипотензия, у человека также может случиться инсульт. Кроме того, при неправильно подобранной дозировке у пациента могут развиться нарушения в работе сердечно-сосудистой системы, температура тела может повыситься, а зрение – ухудшиться.
Как лечиться в домашних условиях
Помимо назначенных врачом препаратов, людям с повышенным давлением нужно придерживаться нескольких правил.
Первое: питание должно быть сбалансированным и желательно дробным – есть нужно 4-5 раз в день небольшими порциями. Кроме того, людям с повышенным давлением рекомендуется отказаться от жирной, слишком соленой и сладкой пищи, выпечки и специй. Также не следует злоупотреблять черным чаем и кофе.
Второе: бросить курить и ограничить себя в употреблении алкоголя.
Третье: вести активный образ жизни. При гипертонии идеальными вариантами будут лечебная физкультура и пешие прогулки.
Четвертое: пить травяные отвары и настойки. В частности, на работу сердечно-сосудистой системы благотворно влияют настойки боярышника и пустырника, а также отвары календулы, ромашки и мяты.
Первые признаки гипертонии
Основными симптомами гипертонии являются приступы головной боли, учащенное сердцебиение, появление «мушек» перед глазами, апатия, раздражительность, сонливость и ухудшение зрения. Также на повышенное давление укажут чрезмерная потливость, быстрая утомляемость, отеки лица и онемение пальцев на руках.
По материалам davleniya.net, fakty.ua.
Источник
Пост опубликован: 24.01.2015
Сосуды при гипертонии имеют характерные изменения, которые можно определить как при осмотре, так и при обследовании.
При простом ощупывании артерий создается определенное впечатление не только о повышенном давлении (внутриартериальном), но и об усиленном напряжении самих артериальных стенок (сосуд обычно хорошо прощупывается вне пульсовой волны). Поэтому можно было бы думать о наличии в них гиперпластических изменений.
Морфологические исследования артерий в этом направлении дали, однако, разноречивые результаты. Гипертоническое утолщение мелких артерий действительно наблюдается, но оно относится только к внутренней оболочке. Гиперплазия интимы мелких артерий отмечена особенно в сосудах почек, головного мозга, миокарда, селезенки; в других органах она встречается гораздо реже и в значительно менее выраженной степени.
Этот процесс захватывает эластическую и коллагеновую ткани внутренней оболочки. Что же касается мышечной оболочки артерий, то против ожидания (по крайней мере со стороны клиницистов) гиперплазия и гипертрофия средней оболочки при гипертонической болезни, судя поданным упомянутых выше авторов, не обнаруживаются; скорее приходится наблюдать ту или иную степень ее атрофии.
Правда, С. С. Вайль находил гипертрофию мышечной оболочки артерий и артериол в ряде органов — мозге, сердце, почках. Он отмечал ее неравномерный характер, что соответствует и впечатлениям клиницистов, ощупывающих часто четкообразные уплотнения артерий. Гипертрофия мышечного слоя развивается пропорционально степени и длительности гипертонии.
Гиперпластические и гипертрофические изменения сосудов при гипертонии объясняются нейрогенным повышением тонуса гладких мышечных элементов сосудов и большим реактивным напряжением сосудистых стенок под воздействием повышенного внутриартериального давления. Естественно, что в дальнейшем выступают на сцену уже иные — альтеративные изменения в сосудах при гипертонии.
Эти изменения сосудов при гипертонии заключаются прежде всего в нарушении проницаемости сосудистых стенок. В наибольшей мере они изучены Б. Н. Могильницким. За пределы сосудистого русла зависимо от степени проницаемости сосудистых стенок выходят различные белки: как мелкодисперсные (альбумины), так и грубодисперсные (глобулины, фибриноген). Белковые массы — негомогенные, зернисто-нитчатого рыхлого строения — содержат фибрин. Обычно они проникают не только во внутреннюю сосудистую оболочку, но и глубже; отложение их в сосудах некоторых органов, особенно почек, часто приводит к значительным структурным изменениям сосудов, даже к некрозам их стенок.
В результате нарушений сосудистой проницаемости при гипертонической болезни развивается плазматическое пропитывание стенок сосудов, отложение в них белковых гиалиновых масс. Эти «плазморрагии» в дальнейшем приводят к дистрофическим и некротическим изменениям стенок сосудов, а затем и к склерозу стенок.
Плазматическое пропитывание стенок мелких сосудов при гипертонии в наибольшей мере наблюдается при быстро текущих формах гипертонической болезни. Вот почему оно обычно обнаруживается при злокачественном варианте ее течения.
Плазматическая инфильтрация сопровождается развитием реактивных явлений в стенке сосуда, и в окружающих сосуд тканевых элементах. Понятно также, что этот процесс приводит к существенным нарушениям просвета сосудов — сужению и облитерации их.
Плазматическое пропитывание артериол, приводящее к артериолонекрозу, несомненно представляет собой тяжелейшее проявление болезни вторичного характера. Вопрос о том, чем именно оно обусловлено, пока достаточно не выяснен. Конечно, играет роль повышение внутриартериального давления, поскольку этот фактор должен облегчать и усиливать механическую импрегнацию сосудов белковыми массами.
Возникает вопрос, нет ли каких-либо других факторов, которые были бы ответственны за развитие плазморрагий и артериолонекроза при гипертонии. Выдвигается предположение о трофических изменениях мелких сосудов при гипертонии. Согласно этому предположению, расстройство проницаемости мелких сосудов и связанная с ними белковая инфильтрация сосудистых стенок не являются простым следствием повышения внутриартериального давления, а есть скорее результат нарушения питания самих стенок сосудов. Последние могут зависеть от разных причин:
- во-первых, само сокращение мышечной оболочки сосудов может ухудшать условия снабжения стенок артерий питательными материалами;
- во-вторых, питание сосудистых стенок может страдать вследствие свойственного больным гипертонией сужения артериального русла;
- в-третьих, можно предположить и нейрогенные влияния на трофику сосудистых стенок, возникающие при нарушении тех условий адаптации сосуда как эфферентного органа к функциональной нагрузке, которые осуществляются нервными импульсами, идущими с центра.
С этой последней точки зрения изменения сосудов при гипертонии развиваются не столько вторично относительно гипертонии, сколько параллельно ей; они обусловлены одним и тем же первичным нарушением регулирующей роли нервной системы.
Липоидная инфильтрация мелких стенок артерий лишь в слабой степени выражена при белковой инфильтрации. Зато в крупных артериях эластического типа липоидоз (атеросклероз) наблюдается весьма часто и достигает большой степени. Частое развитие при гипертонической болезни атеросклероза подтверждается большинством врачей. Необходимо отметить, что механизм развития липоидоза сосудов при гипертонии, по-видимому, весьма близок к тому, который определяет и белковое пропитывание.
Помимо наклонности к атеросклерозу, наблюдается преждевременное «старение» сосудов при гипертонии в связи с превращением эластических (свежих) волокон в старые фиброзные (эластофиброз). Возможно, что это явление — результат механического перерастяжения и рабочей перегрузки сосудов под влиянием гипертензии, но нельзя исключить значение отмеченных выше нарушений трофики этих сосудов.
Необходимо указать на изменения vasa vasorum крупных сосудов при гипертонии. Они проявляются гиалинозом и артериолонекрозом. Вероятно, этими изменениями объясняются редкие случаи разрыва крупных сосудов, в том числе аорты, при гипертонии. Что тут играет роль не только атеросклероз аорты, видно из случаев разрыва аорты без атеросклеротических изменений, иногда в сравнительно молодом возрасте. Эти разрывы происходят обычно вблизи от аортальных клапанов. Данная локализация разрывов понятна с гемодинамической точки зрения — она обусловлена тем резким напряжением, которое претерпевает аорта в этом месте под давлением ударного объема крови, выбрасываемой левым желудочком и встречающей препятствия в виде аортальной дуги. Но известны и другие локализации разрывов сосудов при гипертонии. Иногда возникает только разрыв внутренней артериальной оболочки с последующим образованием aneurysma dissecans.
Разрывы более мелких сосудов могут объяснить возникновение при гипертонической болезни легочных, кишечных и других кровотечений, а также кровоизлияний в тех или иных органах; иногда речь идет о разрывах мелких аневризм, образующихся по ходу периферических артерий.
Для понимания морфологических изменений сосудов при гипертонии представляются весьма демонстративными данные, которые были получены при гипертонических кризах. Все изменения сосудов при гипертонических кризах делят условно на три степени.
- Первая степень — начальные, скоропреходящие изменения в виде пропитывания белками плазмы субэндотелиального слоя.
- Вторая степень — более глубокое проникновение белковых масс в толщу сосудистой стенки, пропитывание последней ими, что приводит к очагам некробиоза, пристеночному тромбозу, развитию милиарных аневризм и периваскулярных кровоизлияний.
- Третья степень — разрывы и некроз сосудистой стенки с кровоизлиянием в окружающие ткани.
Возможно, что эти степени отражают в одних случаях нарастающую картину криза, и тогда они могут быть обозначены стадиями его; но не исключено, что они отражают интенсивность, тяжесть криза. Во всяком случае картины, описанные при кризах, могут быть проецированы и на разные этапы или степени сосудистых изменений при гипертонической болезни вообще, поскольку криз является не чем иным, как «сгустком» болезни, в котором отражена ее эволюция (но в быстрой, концентрированной форме).
Изменения сосудов при гипертонии зависят от:
- степени нагрузки на сосуды, обусловленной повышением кровяного давления,
- степени участия тонических изменений сосудистой стенки в различных органах.
Оба эти фактора, конечно, могут сочетаться. В последнее время привлекают внимание так называемые фибриноидные некрозы сосудистых стенок при эссенциальной гипертонии. Их считают наиболее частой формой поражения сосудов при этой болезни. Особенно часто находят их при так называемой злокачественной гипертонии, при гипертонических изменениях в почках, а также в опытах с воспроизведением почечной гипертонии. Артериолонекроз (фибриноидный) некоторые авторы даже склонны считать воспалительным процессом — артериолитом.
Возникли вопросы или что-то непонятно? Спросите у редактора статьи –
здесь
.
Различают альтеративный артериолит, как он наблюдается, например, при узелковом периартериите и других аллергических заболеваниях (при этом сначала повреждается артериальная стенка, а затем она пропитывается фибрином), и экссудативный артериолит (при этом фибрин проникает в неизмененную сосудистую стенку), как при эссенциальной гипертонии. Фибриноидный некроз при гипертонии давал повод рассматривать изменения в сосудах как проявление аллергии или относить их в группу патологических процессов, объединяемых понятием коллагеноза. Но прав Goldblatt, который отрицает такую точку зрения на сосуды при гипертонии, считая, что изменения описанного типа только напоминают узелковый периартериит. Фибриноидные очаги в стенках артерий представляют собой лишь проявление реакции в ответ на некрозы, образующиеся там, а не носят первичного характера. Фибриноидный некроз при гипертонической болезни не есть какой-то особый некроз, а некроз, развивающийся в соединительной ткани; он вторичный, следующий за плазморрагией.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник
Ухудшение зрения при гипертонической болезни – вторичное явление. Оно связано с изменениями в кровеносных сосудах. Степень поражения органов зрения может быть различной и проявляется в виде отека соска зрительного нерва, геморрагий, отслойки, некроза сетчатки и других дистрофических процессов. Глаза, наряду с почками, головным мозгом и кровеносными сосудами, являются органами-мишенями, которые больше всего страдают при гипертонии.
Глаза – зеркало сердечно-сосудистых патологий
По данным разных специалистов, изменение глазного дня при гипертонической болезни наблюдается у 50-95% пациентов. Периодические осмотры у офтальмолога являются одним из обязательных видов диагностических исследований для таких пациентов. Контроль за состоянием органов-мишеней проводится в таких целях, как:
- определение прогноза артериальной гипертонии (АГ);
- контроль за течением болезни и ухудшением зрения;
- оценка эффективности и безопасности терапевтических методик.
В современных международных рекомендациях по ведению больных с артериальной гипертонией постоянно обновляется и прорабатывается система критериев, характеризующих риск и степень поражения различных органов при АГ. Особенно большое значение изменения глазного дна при гипертонии имеют на начальных стадиях этого заболевания, так как ухудшение состояния часто протекает бессимптомно.
Кровоснабжение зрительного нерва внутри глазницы осуществляется посредством задних цилиарных артерий. Циркуляцию крови в сетчатке обеспечивает ретинальная центральная вена. Нарушение кровотока под влиянием неблагоприятных факторов приводит к ухудшению обмена веществ в сетчатке и зрительном нерве.
Классификация
Изменение глазного дна при гипертонической болезни проходит через несколько стадий (классификация Кейта-Вагнера):
- Рассеянное или сегментарное, слабо выраженное сужение мелких кровеносных сосудов и артерий. Отсутствие гипертензии (повышенного давления).
- Более сильное сужение сосудов, смещение вен сетчатки в ее более глубокие слои, образование перекрестов с артериями, обусловленных давлением артериальных стенок.
- Поражение сетчатки из-за выраженных сосудистых нарушений (ее отек, мелкие и большие кровоизлияния, появление обескровленных очагов типа «ватных пятен»). Общее состояние больного характеризуется нарушением сердечной и почечной деятельности, высокой гипертензией.
- Ухудшение или полная потеря зрения из-за сильного сужения артерий и артериол, отека сетчатки и диска зрительного нерва (ДЗН), появления твердых экссудатов вокруг него. Тяжелое состояние пациента.
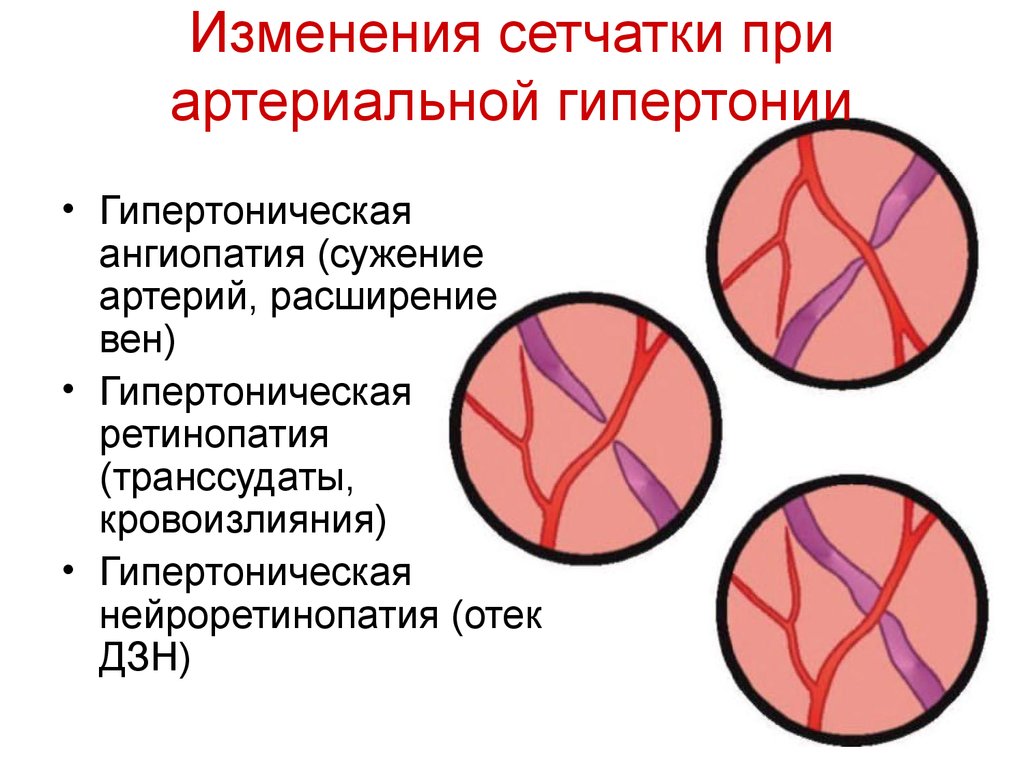
Эта классификация была впервые предложена в 1939 г. и в настоящее время является наиболее распространенной в медицинской практике. Тогда же было доказано, что состояние сосудов глазного дна при гипертонической болезни является прогностическим параметром летального исхода у пациентов с АГ. К недостаткам этой классификации относятся трудности в определении начальной стадии поражения сетчатой оболочки глаза (ретинопатии), отсутствие четкой взаимосвязи между стадиями и тяжестью АГ. Некоторые признаки могут развиваться непоследовательно, что связано с индивидуальными особенностями кровоснабжения органов зрения.
Возникновение ретинопатии
Изменения глазного дна при давлении обусловлены следующими механизмами:
- Кратковременное сужение мелких кровеносных сосудов на начальной стадии в результате запуска механизма ауторегуляции кровотока. Увеличение скорости крови в результате повышения давления. Изменение сосудистого сопротивления в результате адаптационной способности организма для поддержания стабильного кровотока.
- Утолщение внутреннего слоя артерий и вен из-за хронического повышения сосудистого давления, активное новообразование гладкомышечных волокон и разрушение фибриллярного белка. Генерализованное сужение мелких артерий.
- При нарастании деструктивных процессов происходит проникновение крупных молекул из кровеносных сосудов в сетчатку, отмирание клеток гладкомышечной ткани и слоя, выстилающего артерии. Значительно ухудшается кровоснабжение сетчатки.
Диагностика

Осмотр глазного дна при гипертонической болезни проводится двумя основными методами:
- Офтальмоскопия – осмотр с помощью офтальмоскопа, который входит в стандартную диагностику врачом-офтальмологом
- Флюоресцентная ангиография. Перед проведением процедуры внутривенно вводится специальное вещество – флюоресцеин натрия. Затем делают серию снимков при облучении источником света, в результате чего это соединение начинает испускать электромагнитные волны. В норме краситель не проникает за пределы сосудистой стенки. Если есть дефекты, то они становятся видны на снимке. Продолжительность процедуры составляет около получаса.
У пожилых людей в возрасте старше 65 лет гипертензивный синдром может быть установлен ошибочно, так как кровоизлияния в сетчатке и выделение жидкости через кровеносные сосуды часто обусловлены другими причинами. По некоторым данным, диагноз АГ, поставленный по результатам офтальмологического обследования, оказывается верным только для 70% пациентов. На поздней стадии заболевания отсутствие специфических изменений сосудов сетчатки наблюдается только у 5-10% больных.
Дифференциальная диагностика во время исследования глазного дна при гипертонической болезни проводится с такими патологиями, как:
- сахарный диабет;
- последствия радиационного облучения;
- непроходимость просвета вен и сонной артерии (глазной ишемический синдром);
- заболевания соединительной ткани.
Ключевым признаком гипертонической ретинопатии является изменение артериального давления.
Описание глазного дна при гипертонической болезни
В офтальмологии выделяют 2 вида изменений в глазном дне – с ретинопатией и без нее. В первом случае наблюдаются начальные преобразования сосудистой сетки, артерии имеют еще прямолинейный ход, но их стенки уже становятся плотными и давят на вены, уменьшая их просвет. При длительном состоянии возникает ретинопатия, осложняющаяся кровоизлияниями и выделениями экссудата из мелких артерий.
В глазном дне при гипертонии происходят следующие патологические процессы:
- ангиопатия;
- артериосклероз;
- ретино- и нейроретинопатия.
У пациентов с высоким давлением может развиться инфаркт сетчатки, который приводит к необратимому ухудшению зрения. Внутренняя поверхность глаза в норме выглядит следующим образом:
Фото глазного дна при гипертонической болезни, в зависимости от характера поражений, представлено ниже.
Изменения в кровеносных сосудах
На дне глаза выделяются 2 сосудистых дерева: артериальное и венозное, которые характеризуются несколькими параметрами:
- выраженность;
- ветвление и его особенности;
- соотношение величин диаметров (в норме артерио-венозное соотношение составляет 2:3; при АГ оно уменьшается);
- извилистость ветвей;
- световой рефлекс.
При гипертонии артерии часто становятся менее «яркими», рисунок кровеносных сосудов беднеет (такое же явление наблюдается при близорукости). Это связано со снижением интенсивности кровотока. С увеличением возраста артериальное дерево также выглядит менее заметным из-за уплотнения стенки сосудов. Вены же приобретают более темный цвет и лучше визуализируются. У некоторых пациентов, обладающих хорошей эластичностью сосудов, полнокровие наблюдается как в артериальном, так и в венозном дереве.
Сужение артерий во время исследования глазного дна при гипертонической болезни, отмечается только у половины больных. Оно может иметь следующие особенности:
- асимметрия артерий на правом и левом глазу;
- неравномерность сечения одной артерии в форме цепочки из пережатий и расширенных участков;
- изменение только отдельных ветвей.
На начальных стадиях гипертонической болезни это обусловлено неравномерным сокращением кровеносных сосудов на разных участках, а в период склеротических изменений, когда происходит замена функциональных тканей на соединительную, – местным утолщением стенок сосудов. Продолжительная АГ приводит к хронической гипоксии сетчатки, нарушению ее функций, белковой дистрофии.
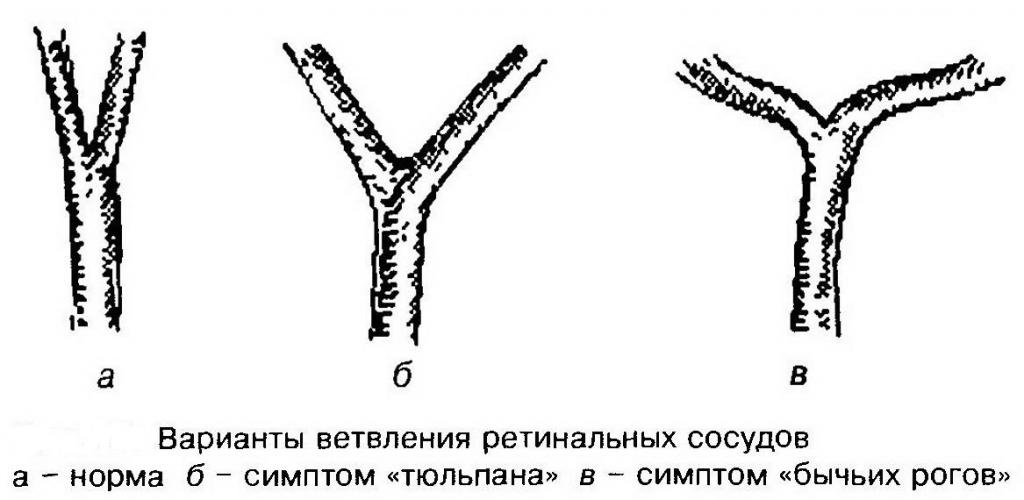
Взаимное расположение
Одним из распространенных симптомов ангиопатии служит нарушение нормального ветвления и расположения сосудов на глазном дне при гипертонии. У здорового человека артерии разделяются на две равные ветви, которые расходятся под острым углом. У больных АГ этот угол увеличен (признак «бычьих рогов»). Это возникает из-за повышенных пульсовых ударов крови. Увеличение угла расхождения способствует замедлению кровотока в данной области, что приводит к следующим негативным последствиям:
- склеротические изменения;
- закупорка кровеносных сосудов;
- разрушение артериальной стенки из-за бокового и продольного растяжения.
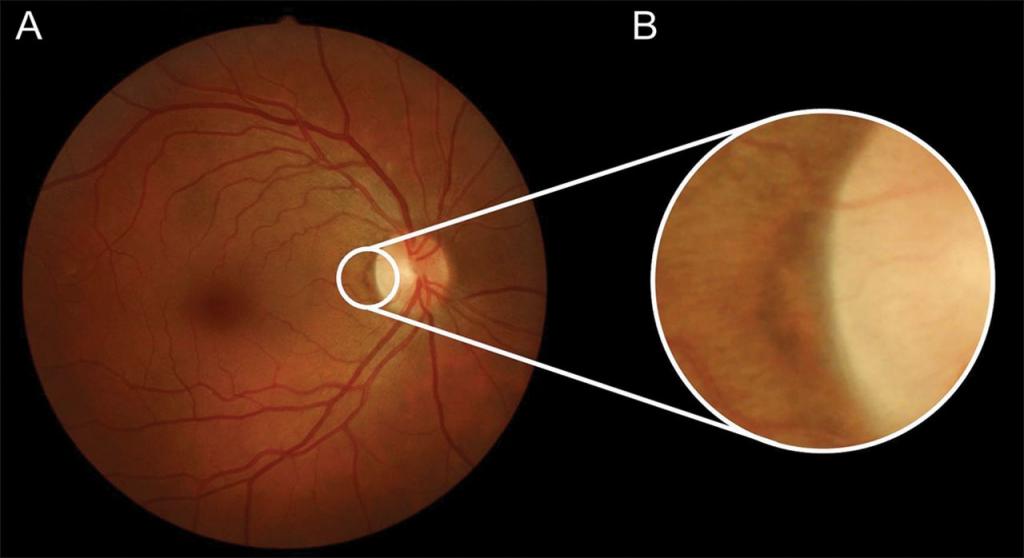
Одним из важнейших и наиболее часто встречающихся диагностических признаков нарушений глазного дна при гипертонии является перекрест артерий и вен, называемый симптомом Гунна-Салюса. Однако данное явление характерно также для артериосклероза без АГ.
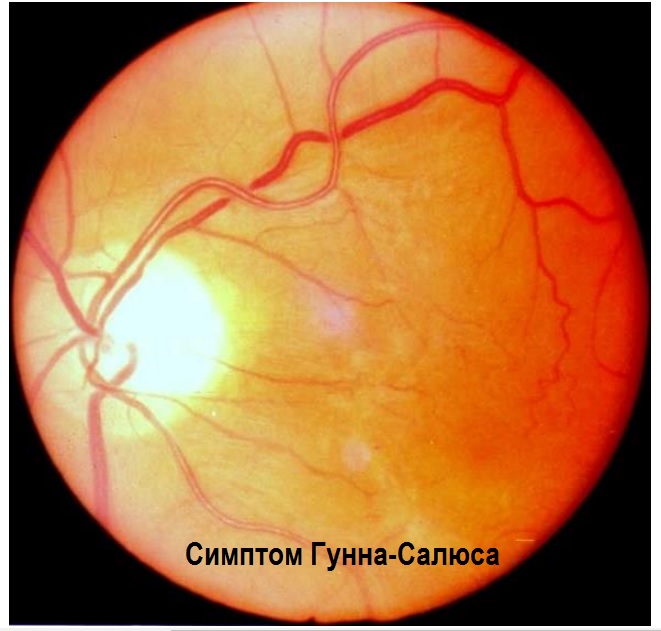
При этом происходит передавливание венозных кровеносных сосудов. Это явление развивается в 3 этапа:
- сужение диаметра вены под артерией;
- передавливание сосуда и его смещение вглубь сетчатки;
- полная венозная компрессия, отсутствие визуализации кровеносного сосуда.
Артериосклероз сетчатки
Характерными симптомами поражения сетчатки глаза при гипертонической болезни, связанными с ретинальным артериосклерозом, являются такие, как:
- Возникновение светлых полос, идущих вдоль сосудов (в офтальмологии их называют «футлярами»). Это явление связано с утолщением сосудистой стенки и ухудшением ее светопрозрачности.
- Широкий и менее яркий рефлекс на артериальных сосудах.
- Синдром «медной проволоки» (желтый оттенок, выявляемый преимущественно на крупных ветвях) и «серебряной проволоки» (яркий белый отсвет, который чаще всего возникает на мелких артериях, диаметр которых не превышает 50 мкм).
Появление светового рефлекса вдоль сосудов объясняется склеротическими изменениями в них, пропитыванием их стенок экссудатом, а также отложениями жироподобных веществ. Сосуды при этом становятся бледными и кажутся пустыми.
Кровоизлияния
Кровоизлияния в глазном дне при гипертонической болезни появляются вследствие следующих причин:
- просачивание клеток крови через нарушенный сосудистый барьер;
- разрыв аневризмы (места, где растягивается стенка артерии и она выпячивается) под воздействием высокого кровяного давления;
- микротромбоз.
Чаще всего они возникают возле ДЗН в виде радиально направленных штрихов, «языков пламени» и полосок. В центральной области сетчатки геморрагии также расположены радиально к периферии. Реже кровоизлияния образуются в слое нервных волокон в форме пятен.
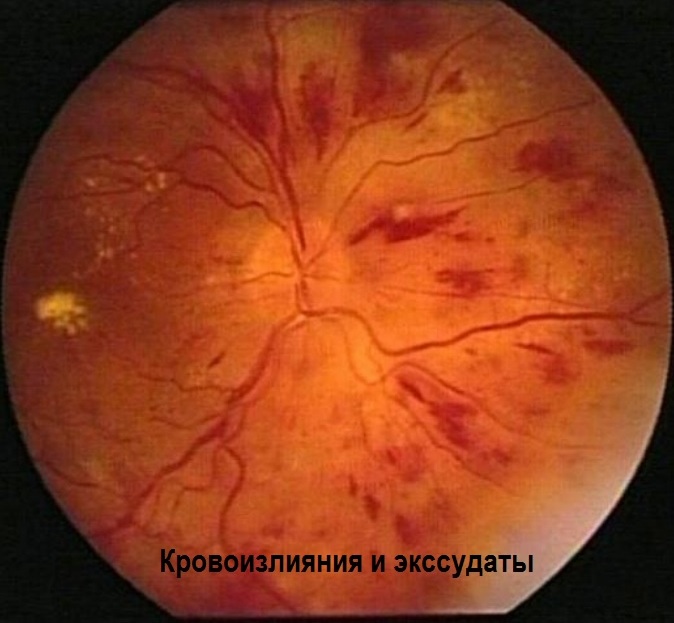
Экссудаты
Другим признаком негативных изменений глазного дна при гипертонической болезни служат экссудаты серо-белого цвета, мягкой, рыхлой консистенции, напоминающей вату. Они быстро развиваются в течение нескольких суток, но не сливаются друг с другом. По своей сути эти образования представляют собой инфаркт слоя нервных волокон, возникающий из-за ухудшения кровотока в кровеносных сосудах. Происходит нарушение связи между телом нейрона и его окончанием. Нервные волокна набухают, а затем разрушаются. Данные некротические процессы характерны и для других патологий:
- диабетическая ретинопатия;
- закупорка тромбом просвета центральной вены сетчатки;
- застойный ДЗН, или отек глазного диска при отсутствии его воспаления, возникающий из-за замедления тока жидкости из глазного яблока в головной мозг (это состояние может возникнуть при изменении внутричерепного давления).
Структура твердых экссудатов в сетчатке глаза включает жиры, высокомолекулярные белки, остатки клеток и макрофагов. Эти образования могут быть различной формы и размера. Их появление связано с проникновением плазмы крови через стенки мелких кровеносных сосудов и перерождения окружающих тканей. Экссудаты могут самопроизвольно рассосаться в течение нескольких месяцев, если наблюдается тенденция улучшения состояния.
Формирование отека
Возникновение отека сетчатки и ДЗН в глазном дне при гипертонической болезни говорит о злокачественном течении АГ. Скопление отечной жидкости из-за нарушения кровоснабжения приводит к увеличению содержания протеинов. В результате сетчатка становится непрозрачной.
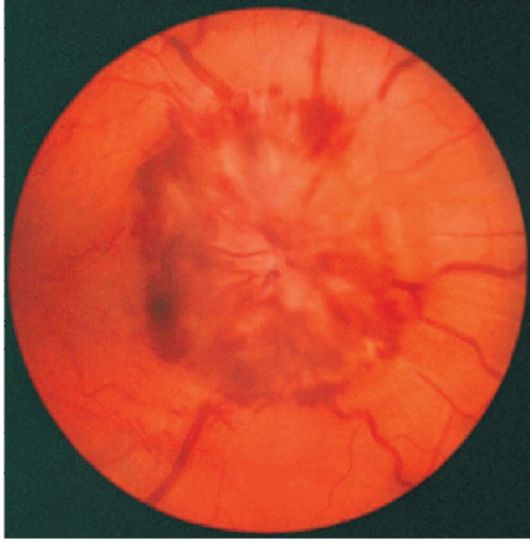
Отек зрительного нерва может быть в различной форме – от легкого до развития синдрома застойного ДЗН с кровоизлияниями, экссудатами в центральной зоне сетчатки и очагами местного инфаркта.
Совокупность признаков ангиопатии, описанных выше, отека, кровоизлияний и экссудатов являются типичной картиной гипертонической нейроретинопатии (поражения сетчатки и зрительного нерва не воспалительной природы). В ее поздней стадии наблюдается необратимое разрушение стекловидного тела.
Зрительные функции
Одним из первых субъективных признаков при АГ является ухудшенная адаптация зрения в темноте. В более редких случаях пациент может заметить, что ухудшилась острота зрения. Это связано с кровоизлияниями и отеком в центральной части сетчатки. Инструментальное исследование также показывает следующие изменения, происходящие в глазном дне при гипертонической болезни:
- сужение полей зрения;
- смещение линий, соответствующих участкам сетчатки с одинаковой световой чувствительностью;
- расширение «слепого пятна», нечувствительного к световым лучам участка сетчатки (место выхода зрительного нерва);
- скотомы – области поля зрения, где оно ослаблено или отсутствует совсем.
Снижение остроты зрения при ретинопатии на первой и второй стадии обычно несущественно. На последних стадиях оно более выраженно из-за отека сетчатки и ее отслойки. Опасность болезней глаз как осложнений гипертонии заключается в том, что когда негативные процессы становятся заметными для больного, то хирургическая коррекция зрения уже часто неэффективна.
Профилактика
Профилактика и основные направления лечения глаз при АГ связаны с терапией основного заболевания. Коррекция давления даже на поздних стадиях может улучшить остроту зрения (чаще всего с сохранением остаточного его снижения).
Различают 2 типа профилактики:
- Первичная. Она предназначена для здоровых людей, которые находятся в зоне риска по возникновению гипертонической болезни (наследственная предрасположенность, малоподвижный образ жизни, частые физические и эмоциональные перегрузки, употребление алкоголя и курение, заболевания почек, ожирение, период постменопаузы у женщин). При наличии хотя бы одного из факторов риска, даже если давление не превышает нормальных показателей, рекомендуется начинать профилактические меры, перечисленные ниже.
- Вторичная – поддержание оптимального уровня артериального давления при помощи лекарственных средств, предписанных врачом и изменение образа жизни согласно рекомендаций первичной профилактики. Вторичная профилактика проводится у тех людей, для которых уже поставлен диагноз гипертонической болезни.
Профилактический комплекс мер включает следующие рекомендации:
- уменьшение употребления соли (не более 1 ч. л. в день), алкоголя (не более 20 г и 30 г для женщин и мужчин соответственно);
- контроль за массой тела и при необходимости его корректировка (отношение роста в см к весу в кг должно быть в интервале 18-25);
- выполнение умеренных физических упражнений на выносливость (ходьба, плавание, бег, езда на велосипеде), увеличение их интенсивности до 3-5 занятий в неделю;
- употребление натуральной пищи без консервантов, расширение количества фруктов и овощей в рационе питания, сокращение жиров животного происхождения, мучного и сладкого (так как они способствуют ожирению);
- повышение стрессоустойчивости при помощи психологических тренингов, занятий спортом, хобби, общения с домашними животными;
- отказ от вредных привычек.
Так как негативные изменения в глазном дне при гипертонической болезни протекают на начальных стадиях бессимптомно, необходимо регулярно проходить осмотры у офтальмолога (1-2 раза в год).
Источник
