Лечение артериальной гипертонии при ожирении

Врачи всемирной организации здравоохранения бьют тревогу! Во всем мире более 35% имеют избыточный вес. Подавляющее большинство из этих людей имеют признаки гипертонии.
Терапевты России на ежегодных конференциях докладывают, что более 50% всех гипертоников, это люди, имеющие избыточную массу тела.
| Особенности заболевания | |
|---|---|
| При ожирении и высоком давлении увеличиваются риски заболеваемости и смертности от сердечно-сосудистых заболеваний. | У полных людей повышен риск развития лекарственно-резистентной артериальной гипертензии, требующий большие дозы препаратов. |
| Гипертоники склоны к быстрому набору массы тела чем здоровые. | Похудение способствует снижению АД. |
| Все эти исследования предполагают наличие тесной связи в патофизиологии ожирения и артериальной гипертензии. | |
Почему это происходит
Основные причины ожирения:
- Переедание пищи;
- Неправильное питание (перекусы);
- Малоактивный образ жизни и сидячая профессия.
Как правило, лишний вес накапливается годами, а началом всех бед является плохое питание в детстве. Далее в студенческий период молодые люди питаются еще хуже, не соблюдая правильный режим в течение дня.
Многие злоупотребляют перекусами пирожками, гамбургерами, лапшой быстрого приготовления, запивая такую еду холодной газировкой.
Все это приводит к нарушению обменных процессов в организме, что в свою очередь приводит к ожирению и повышению артериального давления. Кроме артериальной гипертензии, избыточный вес может привести к развитию атеросклероза, сахарного диабета, заболеваний сердца и почек, язве желудка.
Здорового человека должно быть много? Это миф! Здоровый человек это тот, у которого масса тела и рост находятся в пределах нормы. Как рассчитать? Да просто, нужно от роста отнять 110 женщинам и 100 мужчинам. Например, рост у Володи 1 метр 80 сантиметров, значит идеальный вес для него 80 килограмм.
Неправильное питание
Ожирение при гипертонии не возникает просто так! К этому приводит нарушение в питании и злоупотребление калорийными продуктами.
Неправильное питание, которое приводит к повышению давления:
- 3-х разовый режим питания. Такой режим уже давно признан во всем мире ошибочным. Правильнее питаться 5-6 раз в день, небольшими порциями.
- Вечером, перед телевизором, многие делают частые перекусы. А многие вообще наедаются на ночь, заставляя организм откладывать жирок. Не зря диетологи всего мира утверждают, что после 6 вечера нельзя кушать.
- Нельзя передать мучного, жирного, соленого. Лучше заменить эти продукты овощами и фруктами.
- Нельзя есть много сладкой или соленой пищи. Всё должно быть в норме.
- Частые перекусы между основным приемом пищи приводит к повышению массы тела.
- Нельзя кушать много жареной пищи. Лучше варить или тушить.
Ученые: «Чем больше у человека масса тела, тем короче его жизнь».
Таблица определения нормального веса тела
Ну что сравнили свой вес по данным таблицы? Если ваша масса тела хотя бы на 10% превышает норму, то вы идете верной дорогой к ожирению! Пересмотрите свой рацион питания и распорядок дня.
Если килограммы превышает норму на 30%, у вас 1 стадия ожирения. Обратитесь к врачу за помощью.
Если от 30 до 50%, то вторая. Если процент находится в пределах от 50 до 100% — это третья степень ожирения. Свыше 100% — четвертая стадия болезни.
Как похудеть гипертонику
Схема любого похудения проста. Организм должен расходовать больше калорий, чем потребляет.
Не верьте рекламе мгновенного похудения! Ни один человек не похудеет, если не приложит к этому усилий.
Только комплекс мер даст положительный результат. Это правильное питание, активный образ жизни, отказ от вредных привычек.
При гипертонии и высоком давлении нельзя гнаться за диетами. Для таких людей существуют свои лечебные диетические программы. Только врач может назначать и корректировать специальные диеты для похудения.
Нельзя стремиться к быстрому результату. Худеть нужно постепенно и правильно. В рационе должно быть не менее 1200 ккал, которых необходимо для жизнедеятельности человеку.
Быстрое снижение веса при гипертонии чревато плохим самочувствием и недомоганием. Худеть нужно месяцами и годами.
Советы при похудении:
- За 5 минут до еды необходимо выпить стакан воды. Это утолит голод и не даст скушать много еды. Можно пить качественную минеральную воду.
- Нужно тщательно пережевывать пищу, чем дольше, тем лучше для желудка.
- Старайтесь кушать не более 20 минут.
- Накладывайте еду в небольшую тарелку, желательно голубым цветом. Ученые доказали, что такой цвет уменьшает чувство голода, а маленькая посуда придает обильности количеству пищи.
- Нельзя кушать за чтением книги или у экрана телевизора.
- Старайтесь недосаливать пищу. Соль повышает артериальное давление и приводит к ожирению.
- Старайтесь плотно покушать в обед, чтобы вечером разгрузить свой желудок легким ужином.
- Возьмите за правило, что после 7 часов вечера можно только пить, исключая любые перекусы.
В меню питания не должно быть соленых и острых продуктов. В периоды голодания нельзя употреблять алкоголь.
Важно понимать, чем больше масса тела человека, тем выше подымается артериальное давление. Его скачки опасны инсультом и инфарктом! Ожирение при гипертонии часто приводит к инвалидности.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
Автор статьи Иванова Светлана Анатольевна, врач-терапевт
Источник
Ожирение на сегодняшний день рассматривается как мировая эпидемия и одна из основных проблем общественного здравоохранения. В 2008 г. около 1,5 млрд взрослых людей во всем мире имели избыточный вес, 500 млн страдали ожирением. Во всем мире распространенность ожирения неуклонно растет на протяжении нескольких последних 10-летий: индекс массы тела (ИМТ) увеличивался на 0,4–0,5 кг/м2 во всем мире с 1980 по 2008 г. [1]. Ожирение ассоциировано с повышенной заболеваемостью, инвалидизацией и преждевременной смертностью от сердечно-сосудистых заболеваний (ССЗ), сахарного диабета (СД), рака и заболеваний опорно-двигательного аппарата. В зависимости от тяжести ожирения продолжительность жизни пациентов с избыточным весом и ожирением сокращается на срок от 4 до 10 лет [2–4], повышение смертности среди пациентов обусловлено в основном частым развитием ССЗ.
Артериальная гипертензия (АГ) наблюдается у большинства пациентов с ожирением – примерно у 80% мужчин и около 60% женщин, ее распространенность коррелирует со степенью ожирения и значительно повышает риск развития инсульта, инфаркта и заболеваний периферических артерий [5].
В этой связи наиболее актуальны обсуждение проблем, связанных с патогенезом развития АГ у пациентов с ожирением, и поиск способов коррекции массы тела и контроля уровня АД.
Патофизиологические механизмы развития АГ у пациентов с ожирением
Во многих исследованиях показано, что ожирение тесно коррелирует с АД и считается одним из ведущих факторов риска развития АГ [6, 7]. У тучных пациентов риск развития АГ в 2–3 раза превышает таковой у пациентов с нормальной массой тела [8]. Средние показатели систолического (САД) и диастолического (ДАД) АД у пациентов с ожирением превышают показатели АД у пациентов c нормальной массой тела на 9 и 7 мм рт. ст. у мужчин и на 11 и 6 мм рт. ст. – у женщин [9]. Даже у детей наличие ожирения, согласно канадским наблюдениям, в 7 раз повышает риск развития АГ [10].
Отличительной чертой первичного ожирения является чрезмерное отложение жира в организме. Первичное ожирение является следствием нарушения взаимодействий адипоцитов и гипоталамуса, по этой причине изменяется пищевое поведение больного; кроме того, дополнительное снижение физической активности усугубляет проблему. Многими авторами первичное ожирение характеризуется как алиментарно-конституционально-гиподинамическое. Главная отличительная черта первичного ожирения – это относительная (80%) или абсолютная (20%) лептинорезистентность с гиперлептинемией и, часто, гиперинсулинемией.
Жировая ткань состоит из зрелых адипоцитов, преадипоцитов, эндотелиальных клеток и макрофагов и на сегодняшний день рассматривается не как пассивное хранилище триглицеридов, а как самостоятельный эндокринный и паракринный орган [11, 12]. Адипоциты – функциональные единицы жировой ткани, способные синтезировать и секретировать в кровоток различные биологически активные соединения пептидной и непептидной природы. Избыток висцеральной жировой ткани у пациентов с избыточной массой тела и ожирением характеризуется гипертрофией адипоцитов и инфильтрацией ткани макрофагами.
Ожирение, связанное с АГ, некоторыми экспертами признается как отдельный фенотип, требующий тщательного подхода к диагностике, лечению и профилактике.
Ведущими механизмами развития АГ при ожирении являются активация симпатоадреналовой (САС) и ренин-ангиотензин-альдостероновой (РААС) систем [13].
Нейрогенный характер АГ при ожирении подтверждается повышением активности симпатической нервной системы (СНС) в сосудах почек и скелетной мускулатуры [14]. В исследовании NAS (Normotensive Aging Study) было обнаружено повышение уровня норадреналина в моче, пропорциональное ИМТ [15]. При снижении веса активность СНС уменьшается [16, 17]. Выраженное влияние на АД оказывают вегетативный дисбаланс и психоэмоциональный стресс, что проявляется в нарушении циркадного профиля, преимущественно САД. Чем больше вес, тем больше выражены колебания САД. У 50% пациентов с инсулинорезистентностью (ИР) наблюдаются симпатико- и гиперсимпатикотония. Гиперсимпатикотонический вариант функционирования сердечно-сосудистой системы ассоциируется с высокой степенью ожирения [18].
Возникновение АГ при ожирении связывают с ростом активности центральных отделов регуляции СНС под воздействием гиперинсулинемии и ИР. Инсулин может повышать активность САС сам по себе, но отчасти это может быть связано с действием лептина. Известно, что по мере увеличения степени ожирения тощаковый уровень лептина, который секретируется адипоцитами, растет. Лептин увеличивает активность СНС, особенно в почках. Это приводит, с одной стороны, к высокому выбросу и увеличению частоты сердечных сокращений, а с другой – к повышению реабсорбции натрия и увеличению внутрисосудистого объема крови [19].
Установлено наличие взаимосвязи между РААС и CНC. С активацией СНС связывают усиление секреции ренина в почках, и происходит это независимо от внутрипочечной сенсорной системы, регулирующей секрецию ренина почками. Более того, увеличение циклического аденозинмонофосфата под влиянием катехоламинов стимулирует экспрессию ангиотензиногена (АТ) в адипоцитах человека [20]. Таким образом, нарушение регуляции САС при ожирении также способно стимулировать активность РААС.
Гиперактивация РААС – один из ключевых механизмов развития АГ при ожирении. Исследования на животных показывают, что жировая ткань является дополнительным важным источником АТ, ангиотензинпревращающего фермента и ренина, и при наличии ожирения доля компонентов РААС, вырабатывающихся в жировой ткани, среди циркулирующих уровней этих компонентов становится весьма значимой [21].
Активность тканевой РААС тесно связана с продукцией адипокинов жировой тканью. Показано, например, что АТ II вызывает экспрессию лептина в адипоцитах [22]. Было высказано предположение, что такая активность свойственна только локально синтезируемому АТ II в отличие от системного АТ II [23].
Широко известно, что висцеральная жировая ткань вырабатывает большое количество биологически активных пептидов, многие из которых оказывают негативное влияние на развитие и прогрессирование АГ.
Самый известный гормон жировой ткани – лептин, он участвует в регуляции аппетита, активируя центр насыщения. Циркулирующие уровни лептина коррелируют с наличием и степенью ожирения и повышены у тучных людей. Оказывается, что у пациентов с избыточной массой тела развивается резистентность к лептину, и, несмотря на его высокую концентрацию в плазме, аппетит не подавляется.
Была обнаружена взаимосвязь между уровнем лептина и развитием АГ. Научные данные свидетельствуют о нескольких механизмах развития АГ при повышении уровня лептина. Во-первых, лептин изменяет активность почечной Na-, K-АТФ-азы, которая отвечает за уровень натрия [24]. Во-вторых, лептин активирует РААС. Также выявлена способность ренина к повышению активности СНС. Симпатическая стимуляция локальной почечной РААС, в свою очередь, ведет к повышению секреции АТ II, альдостерона, задержке воды и натрия в организме и, как следствие, к повышению АД. Дополнительный вклад в развитие АГ, опосредованной лептином, заключается в его способности к потенцированию прессорного эффекта норадреналина [25]. В-третьих, высокие уровни лептина связаны с резистентностью к инсулину, что тоже может быть одним из механизмов развития и прогрессирования гипертензии [26]. И, наконец, лептин может совместно с другими провоспалительными цитокинами вызывать внутрисосудистый окислительный стресс, что приводит к усугублению АГ [27].
Ведутся активный научный поиск молекулярных механизмов биосинтеза адипопродуцируемых гормонов, определение их роли в развитии ожирения, ИР и связанных с ними кардиоваскулярных заболеваний. Выявлено, что избыток висцеральной жировой клетчатки приводит к увеличению содержания гормонов, усиливающих проявление ИР (резистин, фактор некроза опухолей-α (ФНО-α), ингибитор активатора плазминогена–1 (ИАП-1), интерлейкин-6 (ИЛ-6), лептин, инсулиноподобный фактор роста-1), и снижению концентрации адипонектина, уменьшающего проявления ИР [28].

В дополнение к эффектам лептина гиперпродукция провоспалительных адипокинов ИЛ-6, ФНО-α, ИАП-1 и С-реактивного белка способствует развитию и поддержанию системного воспалительного ответа и окислительного стресса [29]. Наоборот, адипонектин является важным стимулятором NO-синтазы и дополнительно обеспечивает защиту от окислительного стресса и резистентности к инсулину. Снижение уровня циркулирующего адипонектина при ожирении связано с подавлением его синтеза провоспалительными адипокинами.
Все вышеперечисленные метаболические нарушения не только увеличивают риски развития ССЗ, но и, вызывая резистентность к инсулину, способствуют развитию СД 2-го типа. Следует отметить, что гиперинсулинемия и ИР при ожирении могут вызывать АГ посредством не только гиперстимуляции САС, но и через реализацию антинатрийуретического эффекта [30].
Есть и другие механизмы, посредством которых ожирение может способствовать развитию АГ. Например, апноэ сна – частое осложнение ожирения, может вызвать изменения в гипоталамо-гипофизарно-надпочечниковой системе, повышение уровня кортизола, а также дополнительную активацию СНС (рис. 1).
Вклад снижения веса в контроль уровня АГ
Краеугольным камнем лечения АГ у пациентов с избыточной массой тела или ожирением является непосредственно снижение веса. Не менее важную роль в коррекции уровня АД играет соблюдение низкосолевой диеты. Потеря веса снижает гиперактивацию РААС и СНС, а уменьшение объема висцерального жира позволяет снизить выраженность ИР, что дополнительно способствует натрийурезу. В настоящее время доказано, что уменьшение массы тела на 10–15% от исходной способствует повышению чувствительности к инсулину, улучшает показатели углеводного и липидного обмена, а также позволяет снизить уровень АД при его повышении [31, 32].
Основа мероприятий по коррекции массы тела – изменение образа жизни, повышение физической активности и изменение диеты с целью достижения баланса между потреблением и расходованием энергии. Наиболее эффективной и физиологичной следует считать диету со сниженным содержанием насыщенных жиров, повышением доли сложных углеводов, обеспечивающую умеренный дефицит калорийности в 500–600 кКал. Сочетание повышенной физической нагрузки с калорийными ограничениями приводит к более выраженному снижению веса и изменениям конфигурации тела (жир по сравнению с мышцами), чем только диета или только физическая активность [33]. При недостаточной эффективности немедикаментозных методов лечения или наличии определенных показаний возникает необходимость медикаментозной или даже хирургической коррекции веса тела, но эти мероприятия должны осуществляться только на фоне продолжающихся немедикаментозных вмешательств [34]. Показанием к применению лекарственных препаратов, снижающих вес, является ИМТ ≥30 кг/м2 или ≥27 кг/м2 в сочетании с абдоминальным ожирением, наследственной предрасположенностью к СД 2-го типа и наличием факторов риска сердечно-сосудистых осложнений (дислипидемия, АГ и СД 2-го типа).
Фармакотерапия помогает пациентам уменьшить связанные с ожирением риски для здоровья и улучшить качество жизни. Она также помогает предупредить развитие сопутствующих заболеваний, связанных с ожирением (например, АГ, СД 2-го типа). Определяя медикаментозную тактику лечения ожирения, следует помнить о высокой степени сердечно-сосудистого риска у больных с ожирением и учитывать влияние препаратов центрального действия [35].
Эффективность фармакотерапии следует оценивать через 3 мес. Если достигнуто удовлетворительное снижение массы тела (более 5% у лиц, не страдающих СД, и более 3% у лиц с СД), то лечение продолжают; в противном случае (отсутствие ответа на лечение) препараты отменяют [36, 37].
Считается, что на первых этапах вполне реально снизить вес на 5–10% от исходного, чтобы оценить положительное влияние потери веса на заболевания, связанные с ожирением. Снижение веса на 1 кг приводит к снижению САД на 1,1 мм рт. ст. (95% доверительный интервал (ДИ) 0,7–1,4) и ДАД – на 0,9 мм рт. ст. (95% ДИ 0,6–1,3) [38]. Уменьшение веса на 5 кг снижает уровень глюкозы у пациентов с СД на 1 ммоль/л, или на 18 мг%, что соответствует эффекту некоторых гипогликемических препаратов, при этом улучшение контроля над углеводным обменом не зависит от способа, которым оно было достигнуто [39].
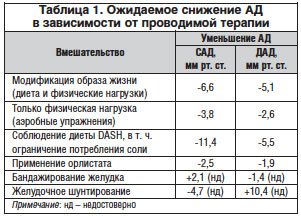
Эффективность модификации образа жизни в отношении снижения АД у пациентов с избыточной массой тела зависит от величины потери веса. Уменьшение всего на 2 кг посредством диеты может позволить, по данным исследований, снизить САД на 4 мм рт. ст. и ДАД – на 3 мм рт. ст. [40]. Метаанализ 25 рандомизированных исследований показал, что снижение веса на 5,1 кг, достигнутое ограничением калоража, повышением физической активности или сочетанием того и другого, может привести к снижению САД на 4,4 мм рт. ст. и ДАД – на 3,6 мм рт. ст. (табл. 1). Каждый 1 кг потери веса связан в среднем с уменьшением САД на 1 мм рт. ст. и ДАД – на 0,92 мм рт. ст. Потеря более 5 кг веса связана с более значимым снижением АД: САД в среднем снижается до 6,6 мм рт. ст., а ДАД – на 5,1 мм рт. ст. У пациентов с ожирением II степени (ИМТ 35–39,9 кг/м2) или III степени (ИМТ >40 кг/м2) уменьшение АД после снижения веса более чем на 10 кг еще сильнее выражено: САД уменьшается на 15 мм рт. ст., а ДАД – на 6 мм рт. ст. [41, 42].
Физическая нагрузка (аэробные упражнения) приводит к снижению уровня АД у пациентов как с повышенным АД, так и с его нормальным значением. Метаанализ 54 рандомизированных контролируемых исследований позволил сделать вывод, что аэробные упражнения могут снизить САД и ДАД на 3,8 и 2,6 мм рт. ст. соответственно, в то время как потеря веса составила всего 0,4 кг [43]. Тем не менее это указывает на то, что физические упражнения позволяют корректировать уровень АД независимо от снижения веса – вероятнее всего, за счет модулирования резистентности к инсулину и гиперинсулинемии.
Характер питания также оказывает благотворное влияние на снижение АД. Наиболее известна DASH-диета (Dietary Approaches to Stop Hypertension). После 8 нед. соблюдения диеты, богатой фруктами и овощами, обезжиренными молочными продуктами, с пониженным содержанием жиров САД и ДАД снизились на 11,4 и 5,5 мм рт. ст. соответственно у лиц с АГ по сравнению с контролем диеты [44]. При ограничении потребления соли от 3,5 до 1,2 г/сут и соблюдении диетических рекомендаций, согласно DASH, наблюдалось дальнейшее снижение САД на 7,1 мм рт. ст. у лиц без АГ и на 11,5 мм рт. ст. – у лиц с АГ [45].
Положительное действие снижения веса в лечении пациентов с АГ и другими ССЗ может заключаться также в том, что уменьшение количества внутрибрюшного жира ослабляет механическое сдавление почек, что может привести к улучшению их кровоснабжения и снижению активности РААС. Уменьшение жировой ткани внутри и вокруг почек может привести к снижению интерстициального давления, компрессии тонкой части петли Генле, увеличению кровотока в vasa recta, уменьшению канальцевой реабсорбции Na+ и воды [46]. Тем самым снижение веса, достигнутое как немедикаментозным, так и медикаментозным воздействием, может позволить скорректировать уровень АД.
Фармакотерапия ожирения и ее влияние на уровень АД
Медикаментозное лечение ожирения можно проводить только в дополнение к изменению образа жизни, если при этом не происходит необходимого снижения веса.
В настоящее время орлистат (оригинальный препарат Ксеникал®) является единственным препаратом, одобренным в качестве долгосрочной терапии ожирения. Орлистат тормозит всасывание жиров пищи в желудочно-кишечном тракте вследствие ингибирования желудочно-кишечных липаз – ключевых ферментов, участвующих в гидролизе триглицеридов пищи, высвобождении жирных кислот и моноглицеридов [47]. Это приводит к тому, что около 30% триглицеридов пищи не переваривается и не всасывается, что позволяет создать дополнительный дефицит калорий по сравнению с применением только гипокалорийной диеты.
В проспективном рандомизированном плацебо-контролируемом исследовании XENDOS (3304 пациента с ожирением) подтвердились эффективность и безопасность длительной терапии орлистатом (Ксеникал®) у больных ожирением: к концу 4-го года терапии уменьшение веса составило около 6 кг, а снижение САД и ДАД – 4,9 и 2,6 мм рт. ст. соответственно. У больных с ожирением и исходным ДАД более 90 мм рт. ст. к концу первого года терапии препаратом Ксеникал® ДАД уменьшилось на 7,9% [48]. Тем не менее дополнительный гипотензивный эффект орлистата по сравнению с плацебо довольно скромный: снижение САД только на 1,5 мм рт. ст. и ДАД – на 0,7 мм рт. ст. [49].
В Германии в исследовании 15 549 тучных пациентов с сопутствующими заболеваниями XXL (Xenical eXtra Large Study) среднее снижение массы тела составило 10,7%. Более 5% веса потеряли 87% пациентов, а 51% больных – более 10% от исходной массы тела на фоне терапии орлистатом на протяжении в среднем 7,1 мес. Снижение САД и ДАД в конце исследования составило 8,7 и 5,1 мм рт. ст. соответственно. У пациентов с АГ (их в исследовании был 41% от общего числа пациентов) в среднем САД снизилось на 12,9 мм рт. ст., а ДАД – на 7,6 мм рт. ст. [50].
Недавний метаанализ 4 исследований показал, что независимый от снижения веса гипотензивный эффект орлистата составляет -2,5 мм рт. ст. САД и -1,9 мм рт. ст. ДАД [51].
В российском исследовании препарата Ксеникал® у пациентов с АГ и метаболическим синдромом исходно средняя масса тела составила 111,5±5,4 кг, ИМТ – 36,9±1,3 кг/м2. До лечения средние показатели САД составляли 140,5±2,9 мм рт. ст., а средние значения ДАД – 90,0±2,1 мм рт. ст. Через 24 нед. терапии орлистатом на фоне снижения массы тела (105,0±3,2 кг) зарегистрировано достоверное снижение САД до 124,0±2,7 мм рт. ст. и ДАД – до 77,0±0,9 мм рт. ст. Гипотензивный эффект препарата сопровождался выраженным улучшением клинического состояния больных [52].
Результаты проведенного в России исследования препарата Ксеникал® показали высокую клиническую эффективность в отношении снижения массы тела у больных с ожирением. Через 12 нед. снижение массы тела на фоне применения препарата Ксеникал® было 5,26 кг, что составило 5,2% от исходной массы тела. Число пациентов, потерявших не менее 5% массы тела, было равно 51,2%, а не менее 10% массы тела – 5,9%. Среднее снижение САД уже после 12 нед. лечения составило 1,8 мм рт. ст., а ДАД – 3,0 мм рт. ст., что было статистически достоверным (p<0,0001) [53].
Заключение
Ожирение – это не только избыточный объем жировой ткани вследствие нарушения питания и недостаточного уровня физической активности, но и сложный комплекс гемодинамических и метаболических нарушений. Уменьшение массы тела у пациентов с ожирением сопровождается независимым снижением АД. В фармакотерапии ожирения, сочетающегося с АГ, коррекция веса является важным компонентом в общей схеме: даже умеренное уменьшение веса позволяет снизить АД и риск сердечно-сосудистых осложнений. На сегодняшний день наиболее безопасным препаратом для коррекции ожирения и длительной его терапии у пациентов с АГ является Ксеникал®.
Источник
