Наиболее частой причиной портальной гипертонии у взрослых является

Портальная гипертензия – это комплекс признаков, которые часто проявляются в качестве осложнения цирроза печени.
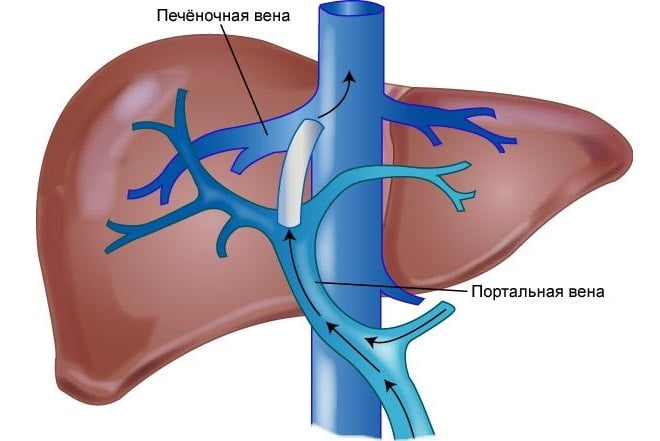
Циррозу характерно формирование узлов из рубцовой ткани. При этом меняется структура печени. Патология спровоцирована повышением давления внутри системы воротной вены, которое появляется при наличии препятствий на любом из участков указанного сосуда.
Воротную вену называют также портальной. Она представляет собой крупную вену, задачей которой считается транспортировка крови от селезенки, кишечника (тонкого, толстого), желудка к печени.
Причины развития портальной гипертензии
Согласно МКБ-10 портальной гипертензии присвоен код К76.6.
Синдром портальной гипертензии у мужчин, женщин развивается под воздействием различных этиологических факторов. Основной причиной развития этого состояния у взрослых считается массивное поражение паренхимы печени, спровоцированное такими болезнями этого органа:
- вне-, внутрипеченочный холестаз;
- опухоли холедоха;
- билиарный цирроз печени (вторичный, первичный);
- рак головки поджелудочной железы;
- желчнокаменная болезнь;
- интраоперационное повреждение, перевязка желчных протоков;
- опухоль печеночного желчного протока.
Особую роль в развитии заболевания играет отравление гепатотропными ядами, к которым относят грибы, медикаменты и др.
Портальной гипертензии способствуют также нижеуказанные нарушения:
- стеноз портальной вены;
- врожденная атрезия;
- тромбоз портальной вены;
- тромбоз печеночных вен, который врачи наблюдают при синдроме Бадда-Киари;
- опухолевое сдавление портальной вены;
- констриктивный перикардит;
- повышение давления внутри правых отделов сердечной мышцы;
- рестриктивная кардиомиопатия.
Развиваться рассматриваемый комплекс симптомов может при критическом состоянии пациента, которое наблюдается при травмах, операциях, ожогах (обширных), сепсисе, ДВС-синдроме.
В качестве разрешающих факторов (непосредственных), которые дают толчок формированию клинической картины портальной гипертензии, врачи отмечают:
- терапию диуретиками, транквилизаторами;
- желудочно-кишечные кровотечения;
- оперативные вмешательства;
- злоупотребление алкогольными напитками;
- инфекции;
- избыток животных белков в пище.
У детей чаще возникает внепеченочная форма болезни. Она спровоцирована аномалиями закладки системы воротной вены. Также ее провоцируют врожденные, приобретенные болезни печени.
Формы
Специалисты, учитывая распространенность зоны высокого давления внутри портального русла, выделяют нижеуказанные формы патологии:
- Тотальная. Ей характерно поражение всей сосудистой сети портальной системы;
- Сегментарная портальная. При ней наблюдается ограниченное нарушение кровотока по селезеночной вене. Этой форме патологии характерна сохранность нормального кровотока, давления внутри воротной, брыжеечной вен.
Если в основу классификации положить локализацию венозного блока, врачи выделяют такие виды портальной гипертензии:
- внутрипеченочная;
- предпеченочная;
- постпеченочная;
- смешанная.
Каждая из указанных форма патологии имеет свои причины развития. Рассмотрим их более подробно.
Внутрипеченочный вид (85 – 90%) включает в себя такие блоки:
- Синусоидальный. Препятствие кровяного тока формируется внутри печеночных синусоидов (патология характерна циррозу, опухолям, гепатиту);
- Пресинусоидальный. По пути внутрипеченочного кровотока возникает препятствие перед капиллярами-синусоидами (этот вид препятствия характерен узелковой трансформации печени, шистосомозу, саркоидозу, поликистозу, циррозу, опухолям);
- Постсинусоидальный. Препятствие формируется за пределами синусоидов печени (состояние характерно фиброзу, веноокклюзионной болезни печени, циррозу, алкогольной болезни печени).
Предпеченочный вид (3 – 4%) спровоцирован нарушением кровотока внутри портальной, селезеночных вен, который возник из-за стеноза, тромбоза, сдавления указанных сосудов.
Постпеченочный вид (10 – 12%) обычно спровоцирован тромбозом, сдавлением нижней полой вены, констриктивным перикардитом, синдромом Бадда-Киари.
Смешанной форме патологии свойственно нарушение кровотока внутри внепеченочных вен (внепеченочная портальная гипертензия) и внутри печеночных вен. Препятствие внутри вены фиксируют врачи при тромбозе воротной вены, циррозе печени.
Патогенетическими механизмами портальной гипертензии считаются следующие:
- препятствие для оттока портальной крови;
- повышенное сопротивление ветвей воротной, печеночной вен;
- рост объема портального кровотока;
- отток портальной крови посредством системы коллатералей внутри центральных вен.
Стадии развития патологии
Клиническое течение портальной гипертензии включает четыре этапа развития:
- Начальный (функциональный). Присутствует тяжесть в правом боку, метеоризм.
- Умеренный (компенсированный). Данной стадии характерна умеренная спленомегалия, отсутствие асцита, легкое расширение вен пищевода.
- Выраженный (декомпенсированный). Этот этап сопровождается выраженными геморрагическим, отечно-асцитическим синдромом, спленомегалия.
- Осложненный. Он может характеризоваться наличием кровотечения из вен (варикозно-расширенных) желудка, пищевода, прямой кишки. Также этой стадии характерна печеночная недостаточность, спонтанный перитонит, асцит.
Симптомы патологии
Укажем первые признаки портальной гипертензии, которые представлены диспептическими симптомами:
- неустойчивый стул;
- снижение аппетита;
- метеоризм;
- болезненность в правом подреберье, эпигастрии, подвздошных областях;
- тошнота;
- ощущение переполненности желудка.
Сопутствующими признаками считаются:
- быстрая утомляемость;
- ощущение слабости;
- проявление желтухи;
- похудение.
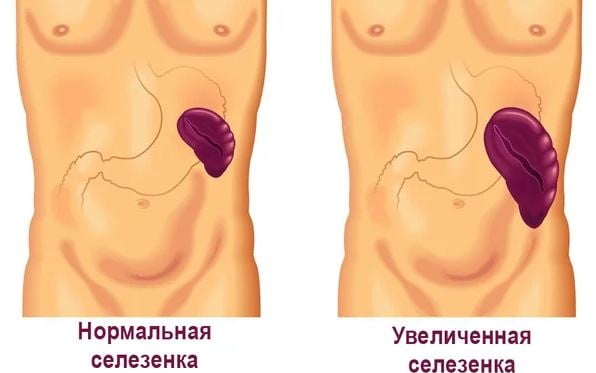
В некоторых случаях при портальной гипертензии первым симптомом считается спленомегалия. Выраженность указанного признака патологии зависит от степени обструкции, величины давления внутри портальной системы.
Селезенка становится меньше из-за желудочно-кишечных кровотечений, падения показателя давления в портальной вене.
Иногда спленомегалия сочетается с такой патологией, как гиперспленизм. Это состояние представляет собой синдром, проявляющийся анемией, лейкопенией, тромбоцитопенией. Развивается оно из-за усиленного разрушения, частичного депонирования форменных элементов крови внутри селезенки.
При портальной гипертензии может развиваться асцит. При нем рассматриваемая болезнь характеризуется упорным течением, резистентностью к проведенной терапии. Этой болезни характерны следующие признаки:
- отеки лодыжек;
- увеличение размера живота;
- наличие на животе сетки расширенных вен (в области передней брюшной стенки). Они подобны голове медузы.
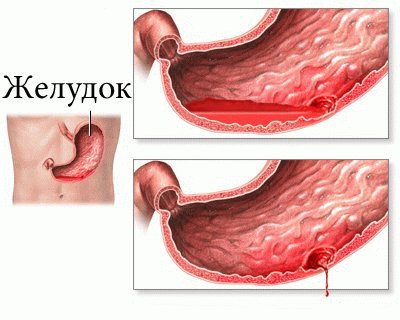
Особо опасным признаком развивающейся портальной гипертензии считается кровотечение. Оно может начинаться из вен следующих органов:
- желудок;
- пищевод;
- прямая кишка.
Кровотечения желудочно-кишечного тракта начинаются внезапно. Они склонны к рецидивам, характеризуются обильным вытеканием крови, могут спровоцировать постгеморрагическую анемию. Кровотечение из желудка, пищевода может сопровождаться кровавой рвотой, меленой.
Геморроидальному кровотечению характерно выделение крови алого окраса из прямой кишки.
Кровотечение, возникающее при портальной гипертензии, иногда спровоцировано ранением слизистой, снижением свертываемости крови, повышением внутрибрюшного давления.
Диагностика
Обнаружить портальную гипертензию можно благодаря тщательному изучению анамнеза, клинической картины. Также специалисту понадобятся инструментальные исследования. Осматривая пациента, врач обязан обратить внимание на признаки коллатерального кровообращения, которые представлены:
- асцитом;
- извитыми сосудами в области пупка;
- расширением вен брюшной стенки;
- околопупочной грыжей;
- геморроем.
Лабораторная диагностика портальной гипертензии заключается в таких анализах:
- коагулограмма;
- анализ крови;
- биохимические показатели;
- анализ урины;
- сывороточные иммуноглобулины (IgA, IgG, IgM);
- антитела к вирусам гепатита.
Врачи могут направить пациента на рентгенографию. В этом случае назначают дополнительные методы диагностики:
- портографию;
- кавографию;
- спленопортографию;
- ангиографию мезентериальных сосудов;
- целиакографию.
Перечисленные диагностические методы предоставляют врачу возможность установить уровень блокировки портального кровотока, уточнить возможности наложения сосудистых анастомозов. Для оценки состояния печеночного кровотока используют статическую сцинтиграфию печени.
Особую роль играет ультразвуковая диагностика. УЗИ способствует обнаружению асцита, гепатомегалии, спленомегалии.
Для оценки размера воротной, верхней брыжеечной, селезеночной вен проводят допплерометрию сосудов печени. Расширение указанных вен свидетельствует о развитии портальной гипертензии.
Установить уровень давления внутри портальной системы поможет чрескожная спленоманометрия. При рассматриваемой патологии показатель давления в селезеночной вене доходит до 500 мм вод. ст. В норме эти цифры не превышают 120 мм вод. ст.
МРТ. Благодаря магнитно-резонансной томографии врач получает точную картинку исследуемых органов.
Обязательными методами диагностики при портальной гипертензии считаются нижеуказанные:
- ФГДС;
- эзофагоскопия;
- ректороманоскопия.
Перечисленные способы обследования способствуют обнаружению варикозного расширения вен желудочно-кишечного тракта. В некоторых случаях врачи эндоскопию заменяют рентгенографией пищевода, желудка. В крайнем случае назначают биопсию печени, диагностическую лапароскопию.
Эти диагностические методы нужны для получения морфологических результатов, которые бы подтвердили предполагаемую болезнь, спровоцировавшую портальную гипертензию.

Лечение
Основой лечения при диагнозе «портальная гипертензия» считается излечение патологии, которая вызвала развитие рассматриваемой болезни (при алкогольном поражении печени исключают употребление горячительных напитков, при вирусном поражении органа проводят противовирусную терапию).
Особую роль нужно уделить диетотерапии. Она заключается в выполнении следующих требований:
- Ограничение количества соли. За сутки допускается употребление этого продукта в объеме до 3 г. Это необходимо для уменьшения застоя жидкости в организме;
- Понижение объема потребляемого белка. За сутки можно употреблять до 30 г в сутки. Этот объем следует равномерно распределить на весь день. Это требование снижает риск развития печеночной энцефалопатии.
Лечение нужно проводить в стационаре. После него требуется постоянное амбулаторное наблюдение. В терапии портальной гипертензии используют консервативные, хирургические методы. Народные методы неэффективны.
Консервативная терапия
В комплекс консервативного лечения включены следующие методы:
- Прием гормонов гипофиза. Указанные препараты понижают печеночный кровоток, снижают давление внутри воротной вены. Это осуществляется благодаря сужению артериол брюшной полости;
- Прием диуретиков. Посредством мочегонных препаратов устраняются излишки жидкости из организма;
- Прием бета-адреноблокаторов. Эти медикаменты понижают частоту, силу сокращений сердца. При этом снижается приток крови к печени;
- Применение нитратов. Медикаменты представляют собой соли азотной кислоты. Они способствуют расширению вен, артериол, накоплению внутри мелких сосудов крови, снижению притока крови к печени;
- Пспользование ингибиторов АПФ. Препараты снижают кровяное давление в венах;
- Употребление препаратов лактулозы. Они представлены аналогом лактозы (молочного сахара). Медикаментозные средства этой группы убирают из кишечника вредные вещества, которые накапливаются вследствие сбоев в функционировании печени, а затем вызывают повреждение головного мозга;
- Прием аналогов соматостатина (синтетических). Препараты представлены гормоном, продуцируемым головным мозгом, поджелудочной железой. Этот гормон способствует подавлению выработки многих других гормонов, биологически активных веществ. Под воздействием этих препаратов понижается портальная гипертензия благодаря тому, что артериол брюшной полости сужаются;
- Проведение антибактериальной терапии. Этот лечебный метод предполагает удаление микроорганизмов, которые считаются возбудителями в организме различных болезней. Терапию обычно проводят после определения вида микроорганизма, оказавшего негативное воздействие.

Хирургическое вмешательство
Операцию при портальной гипертензии назначают при наличии у пациента следующих показаний:
- Спленомегалия (увеличение объема селезенки), сопровождающаяся гиперспленизмом (это состояние представлено повышенным разрушением кровяных клеток внутри селезенки);
- Варикозное расширение вен желудка, пищевода;
- Асцит (эта патология представлена скоплением внутри брюшины свободной жидкости).
Для лечения заболевания применяют следующие хирургические методики:
- Спленоренальное шунтирование. Эта процедура заключается в создании дополнительного пути кровотока внутрь почечной вены из вены селезенки. При этом новое русло минует печень;
- Портосистемное шунтирование. При данной процедуре хирург формирует новый путь кровотока внутрь нижней полой вены из воротной вены. Новое русло также минует печень;
- Трансплантация. Если нет возможности восстановить нормальное функционирование печени пациента, проводится ее пересадка. Зачастую используют часть этого органа, взятого от близкого родственника;
- Деваскуляризация пищевода (нижнего отдела), верхней зоны желудка. Эту операцию называют также Sugiura. Она представлена перевязкой определенных артерий, вен желудка, пищевода. Эту операцию осуществляют для снижения риска кровотечений из сосудов желудка, пищевода. Дополняют это хирургическое вмешательство спленэктомией (операция представлена удалением селезенки).
Прогноз
Прогноз рассматриваемой патологии зависит от присутствия, тяжести кровотечений, яркости проявления сбоев работы печени. Внутрипеченочная форма характеризуется неблагоприятным исходом (пациенты умирают из-за обильного ЖК-кровотечения, печеночной недостаточности).
При внепеченочной гипертензии прогноз благоприятный. Продлить жизнь больного можно посредством наложения сосудистых портокавальных анастомозов.
Автор статьи врач-инфекционист, гепатолог
© 2019 – 2020. Все права защищены.
Источник
3. ОБЩИЕ И ФУНКЦИОНАЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ В ХИРУРГИИ
Ответы – Тема: 3) Общие и функциональные методы обследования в хирургии
| 001-В | 002-В | 003-Д | 004-Б | 005-В | 006-А | 007-В |
| 008-В | 009-Г | 010-В | 011-Г | 012-Г | 013-Г | 014-Д |
| 015-Д | 016-В | 017-Д | 018-Д | 019-А | 020-В | 021-В |
| 022-Б | 023-Б | 024-Г | 025-Д | 026-Г | 027-Д | 028-А |
| 029-Г | 030-В | 031-Д | 032-Б | 033-В | 034-Г | 035-В |
| 036-Г | 037-Д |
001. Наиболее достоверным рентгенологическим признаком хронического холецистита может быть
а) слабая рентгеноконтрастная тень желчного пузыря
б) резко увеличенная, не сокращающаяся на дачу желчегонного завтрака тень желчного пузыря
в) “отключенный” желчный пузырь
г) подозрение на тени конкрементов в желчном пузыре при сокращении его на 1/3 после дачи желчегонного завтрака
002. Наиболее достоверным методом установления причины механической желтухи является
а) лапароскопия
б) радиоизотопная динамическая билиосцинтиграфия
в) ультразвуковое исследование желчного пузыря и желчных протоков
г) эндоскопическая ретроградная холангиопанкреатография
д) лапароскопическая холецистография
003. Сужение дистального отдела холедоха диагностируется с помощью
а) эндоскопической ретроградной холангиографии
б) операционной холангиографии
в) инструментальным зондированием во время холедохотомии
г) холедохоскопией на операционном столе
д) все указанные выше
004. Нормальный диаметр холедоха составляет
а) 3-5 мм
б) 6-8 мм
в) 9-11 мм
г) 8-12 мм
д) 5-12 мм
005. Рентгенологические признаки воздуха или бария в желчном пузыре или желчных протоках свидетельствуют
а) о холедохолитиазе
б) о сальмонеллезе желчного пузыря
в) о внутренней желчной фистуле
г) о желудочно-толстокишечной фистуле
д) о холецистите
006. Портальная гипертония является
а) синдромом
б) самостоятельной болезнью
в) на сегодня этот вопрос еще не решен, спорный
г) и то, и другое
007. Наиболее частой причиной портальной гипертонии у взрослых является
а) тромбоз селезеночной или воротной вены
б) опухолевые поражения печени
в) цирроз печени
г) легочная или сердечно-сосудистая недостаточность
д) синдром Бадд – Хиари
008. Наиболее достоверно уровень блока воротного русла определяется
а) сцинтиграфией печени и селезенки
б) эхографией печени
в) спленопортографией
г) портографией через пупочную вену
д) илеомезентерикографией
009. Варикозно расширенные вены пищевода и желудка можно установить с помощью
а) лапароскопии
б) пневмомедиастинографии
в) ангиографии печени
г) рентгеноскопии пищевода и желудка
д) динамической гепатобилиосцинтиграфией
010. Тампонирование подпеченочного пространства после холецистэктомии наиболее показано
а) при остром деструктивном холецистите
б) при неушитом ложе удаленного желчного пузыря
в) при неуверенности в окончательном гемостазе
г) при редких швах ложа удаленного желчного пузыря
д) правильно а) и б)
011. После холецистэктомии в ближайшем послеоперационном периоде постепенно нарастает желтуха, данные операционной холангиографии не указывали на патологию желчных протоков. Наиболее вероятная причина желтухи
а) сывороточный гепатит
б) камень холедоха
в) гемолитическая желтуха
г) операционная травма холедоха (лигирование его)
д) все из вышеперечисленного
012. Наиболее ценными методами исследования при распознавании рака поджелудочной железы являются все перечисленные, за исключением
а) релаксационной дуоденографии
б) селективной ангиографии
в) скенирования
г) лапароскопии
013. Для распознавания рака поджелудочной железы можно применить все перечисленные методы, кроме
а) ретроградной холангиопанкреатографии
б) ультразвукового скенирования
в) компьютерной томографии
г) холецистографии
д) ангиографии и изотопной сцинтиграфии
014. При выполнении чрезкожной чрезпеченочной холангиографии могут возникнуть следующие осложнения
а) кровотечение
б) желчеистечение
в) повреждение полого органа с последующим развитием перитонита
г) обострение холангита или развитие острого панкреатита
д) все перечисленное
015. Для выявления конкрементов в желчном пузыре показаны все следующие методы исследования, кроме
а) обзорной рентгенографии брюшной полости
б) ретроградной холангиографии
в) ультразвукового скенирования брюшной полости
г) внутривенной холецистохолангиографии
д) ангиографии сосудов желчного пузыря
016. Рентгенологическими признаками язвенной болезни двенадцатиперстной кишки являются все перечисленные
а) кроме наличия “ниши”
б) кроме нарушения эвакуации содержимого
в) кроме отключенного желчного пузыря
г) кроме деформации луковицы двенадцатиперстной кишки
017. Спленопортография противопоказана при всех перечисленных состояниях
а) кроме непереносимости йодистых препаратов
б) кроме нарушения выделительной функции почек
в) кроме нарушения свертывающей системы крови
г) кроме хронического гепатита
д) кроме ожирения
018. Селективная ангиография чревной артерии у больных портальной гипертензией применяется с целью
а) уточнения формы портальной гипертензии, когда другие методы исследования не вносят ясности, а спленопортография противопоказана из-за выраженного геморрагического синдрома
б) выяснения состояния артериального бассейна гепатолиенальной зоны
в) решения вопроса о показаниях и выборе метода операции
г) выявления проходимости спленоренального русла у ранее оперированных больных с рецидивами кровотечения из вен пищевода и уточнения тактики повторного оперативного вмешательства
д) всего перечисленного
019. Противопоказанием для ретроградной эндоскопической холангиографии является
а) острый панкреатит
б) механическая желтуха
в) хронический панкреатит
г) наличие конкрементов в панкреатических протоках
д) холедохолитиаз
020. Распознаванию причины механической желтухи более всего помогает
а) пероральная холецистография
б) внутривенная холецистохолангиография
в) ретроградная холангиография
г) сцинтиграфия печени
д) прямая спленопортография
021. При рентгенологическом исследовании выявлено наличие воздуха в желчных протоках, что может быть обусловлено
а) холедохолитиазом
б) сальмонеллезом желчных протоков
в) внутренней желчной фистулой
г) острым холециститом
д) желудочно-ободочной фистулой
022. Перкуторно и рентгенологически выявляется смещение тени средостения в здоровую сторону. Это соответствует
а) тотальной пневмонии
б) скоплению жидкости в плевральной полости или напряженному пневмотораксу
в) гипоплазии легкого
г) ателектазу легкого
023. Наиболее достоверно можно диагностировать локализацию и вид бронхоэктазов с помощью
а) бронхоскопии
б) направленной бронхографии
в) рентгеноскопии легких
г) аускультации и перкуссии
д) рентгенографии легких
024. К врачу впервые обратился больной 50 лет с единственной жалобой на то, что у него появился сухой надсадный кашель. Вероятно, имеются основания заподозрить
а) бронхит острый
б) бронхоэктатическую болезнь
в) плеврит
г) рак легкого
д) бронхит хронический
025. Рентгенологическое обследование легочного больного должно начинаться
а) с томографии легких
б) с прицельной рентгенографии
в) с бронхографии
г) с суперэкспонированной рентгенографии
д) с обзорной рентгенографии и рентгеноскопии в прямой и боковой проекциях
026. При наличии у больного острого абсцесса легкого бронхоскопию следует рассматривать как метод
а) не имеющий никакого значения
б) имеющий значение для уточнения диагноза
в) имеющий лечебное значение
г) имеющий лечебное и диагностическое значение
д) имеющий ограниченное применение, как вредный и опасный
027. При наличии гангренозного абсцесса размером 6¦6 см в нижней доле правого легкого наиболее целесообразно
а) госпитализировать в терапевтическое отделение
б) начать лечение антибиотиками, витаминотерапию и пр.
в) немедленно сделать бронхоскопию
г) сделать бронхографию
д) интенсивное лечение в хирургическом отделении в течение двух недель, а затем радикальная операция
028. Если на рентгенограммах определяется гиповентиляция сегмента, доли или всего легкого, в первую очередь врач обязан исключить
а) рак легкого
б) доброкачественную опухоль
в) эмфизему легкого
г) инородное тело
д) кисту легкого
029. При подозрении на новообразование средостения наиболее информативным методом для уточнения диагноза является
а) пневмомедиастиноскопия
б) бронхоскопия
в) бронхография
г) пневмомедиастинотомография
д) искусственный пневмоторакс
030. Справа в кардиодиафрагмальном углу у больной 40 лет определяется патологическая тень. Наиболее часто такую тень дают
а) лимфогрануломатоз средостения
б) рак легкого
в) парастернальная липома и целомическая киста перикарда
г) аневризма сердца
031. Переднее средостение является излюбленным местом локализации
а) энтерогенной кисты средостения
б) бронхогенной кисты средостения
в) целомической кисты перикарда
г) лимфогрануломатоза средостения
д) тимомы
032. В реберно-позвоночном углу чаще всего локализуются такие образования
а) как липома средостения
б) как невринома средостения
в) как паразитарная киста средостения
г) как дермоидная киста средостения
д) как мезотелиома локальная
033. При отечной форме острого панкреатита при лапароскопии можно обнаружить все следующие косвенные признаки, кроме
а) отека малого сальника и печеночно-двенадцатиперстной связки
б) выбухания стенки желудка кпереди
в) уменьшения в размерах желчного пузыря
г) умеренной гиперемии висцеральной брюшины верхних отделов брюшной полости
д) обнаружения небольшого количества серозного выпота в правом подпеченочном пространстве
034. Показания к лапароскопии при остром панкреатите определяются необходимостью всего перечисленного, кроме
а) установить патобиохимический вид панкреонекроза
б) диагностировать панкреатогенный перитонит
в) уточнить форму острого панкреатита
г) выявить наличие воспалительного процесса в воротах селезенки и непосредственно в ее ткани
д) определить характер изменения желчного пузыря
035. Стеаторрея характерна
а) для постхоленцистэктомического синдрома
б) для острого панкреатита
в) для хронического панкреатита
г) для печеночной недостаточности
д) для болезни Крона
036. Эндоскопическими признаками, характерными для геморрагического панкреонекроза, являются все перечисленные, за исключением
а) геморрагической имбибиции большого сальника
б) наличия темного выпота с геморрагическим оттенком
в) выбухания желудка и расширения его вен
г) возникновения в отдельных случаях расслаивающей аневризмы аорты
д) иногда появления забрюшинной гематомы
037. В обследовании больного с бронхоэктатической болезнью и хронической пневмонией в первую очередь надо использовать
а) торакоскопию
б) медиастиноскопию
в) томографию
г) бронхоскопию
д) бронхографию
Источник
