Нефрогенная гипертония мкб код
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Почечная гипертензия.
Описание
Нефрогенная гипертензия – это повышение артериального давления, возникающее вследствие патологии почек. Отличается крайне высокими цифрами диастолического давления, стойкостью к гипотензивным препаратам и злокачественностью течения.
Нефрогенная гипертензия делится на 2 типа:
1. Вазоренальная.
2. Паренхиматозная.
Вазоренальная – врожденное или приобретенное одно- или двустороннее поражение а. Renalis.
Паренхиматозная – обусловлена паренхиматозными заболеваниями и поражениями почек (пиелонефрит, опухоли, гломерулонефрит, МКБ, ТВС, кисты, гидронефроз, поликистоз и ).
Симптомы
У 33% возраст моложе 50 лет, атеросклеротические поражения чаще мужчины в возрасте более 40 лет, фибромускулярный стеноз у женщин молодого возраста.
Характерно полное отсутствие жалоб, случайно выявленное повышение АД.
При НП – повышение АД стоя + головная боль+ боль в пояснице.
НГГ характеризуется внезапным возникновением и злокачественным течением (18-30%). Характерно резкое увеличение диастолического давления (выше 110-120 ), редко сопровождается кризами.
Причины
Причины:
1. Стеноз артерии чаще всего за счет отложения атеросклеротических бляшек в просвете артерии;
2. Фибромускулярная дисплазия мышечной стенки артерии (дефицит эластической ткани приводит к компенсаторной гипертрофии и пролиферации фиброзной ткани, вследствие чего – к множественному циркулярному фиброзу).
3. Нефроптоз. До недавнего времени как причине НГГ ему отводили мало внимания. Однако в последнее время установлено, что чрезмерное натяжение и перекручивание поч. Артерии при НП приводит к стенозу ее, фибромускулярному стенозу (ортостатическая АГ), исчезающему в гориз. Положении. Гипертония, сохраняющаяся в гориз. Положении свидетельствует об органическом сужении артерии.
Лечение
1. Ангиопластика.
Удаление бляшки. Чрезаортальное удаление бляшки, резекция артерии, заплата аутовеной.
2. При нефроптозе операция нефропексии по Пытелю – Лопаткину в сочетании с пластикой артерии.
3. При ФМС – резекц. Артерии, аутопластика (бедр. И подчревной), обх. Анастомоз с аортой, аллопластика. Сплено-ренальный анастомоз.
4. При расположении внутри почки. Отсечение почки от сосудов без пересечения мочеточника, операция на отключенной почке, пересадка ее в подвздошную ямку.
5. Нефрэктомия.
Показания:
-инфаркт почки без надежды на восстановление.
-множественные поражения,.
-сочетание стеноза с пиелонефритом или атрофией,.
-отсутствие эффекта от ранее проведенной операции,.
-бесперспективность пластики,.
-тяжесть состояния по сопутствующей патологии,.
-гипоплазия почки.
Противопоказания: двусторонний стеноз почечных артерий, наличие артериолосклероза противоположной почки.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Артериальная гипертензия (гипертоническая болезнь) у детей
В настоящее время патология сердечно-сосудистой системы — ишемическая болезнь сердца и гипертоническая болезнь, названные «болезнями цивилизации», прочно занимают первое место в структуре заболеваемости и смертности населения в экономически развитых странах.
Артериальная гипертензия у детей — основной фактор риска ишемической болезни сердца, сердечной недостаточности, заболеваний головного мозга, почечной недостаточности, что подтверждено результатами крупномасштабных эпидемиологических исследований.
Большинство исследователей разделяют мнение, что условия для возникновения сердечно-сосудистых заболеваний у взрослых существуют уже в детском и подростковом возрасте. В связи с недостаточной эффективностью профилактических программ у взрослых необходимы поиск новых превентивных мероприятий и проведение их в более молодых возрастных группах.
Проблема профилактики и лечения артериальной гипертензии у детей и подростков занимает главное место в детской кардиологии. Это связано с высокой распространённостью артериальной гипертензии, а также с возможностью ее трансформации в ишемическую и гипертоническую болезни — основные причины инвалидизации и смертности взрослого населения. Необходимо подчеркнуть, что профилактика и лечение артериальной гипертензии в детском возрасте эффективнее, чем у взрослых.
Артериальная гипертензия — состояние, при котором среднее значение систолического артериального давления (САД) и/или диастолического артериального давления (ДАД), рассчитанное на основании трёх отдельных измерений, равно или превышает 95-й перцентиль кривой распределения артериального давления в популяции для соответствующего возраста, пола и роста. Различают первичную (эссенциальную) и вторичную (симптоматическую) артериальной гипертензии.
Первичная, или эссенциальная, артериальная гипертензия — самостоятельная нозологическая единица. Основной клинический симптом этого заболевания — повышение САД и/или ДАД по неизвестным причинам.
Гипертоническая болезнь у детей — хроническое заболевание, проявляющееся синдромом артериальной гипертензии. причины которой не связаны с конкретными патологическими процессами (в отличие от симптоматических артериальных гипертензий). Этот термин предложен Г.Ф. Лангом и соответствует употребляемому в других странах понятию «эссенциальная артериальная гипертензия».
Кардиологи в нашей стране в большинстве случаев ставят знак равенства между терминами «первичная (эссенциальная) артериальная гиензия» и «гипертоническая болезнь», обозначающими самостоятельное заболевание, основное клиническое проявление которого — хроническое повышение систолического или диастолического артериального давления неустановленной этиологии.
Код по МКБ-10
- 110 Эссенциальная (первичная) гипертензия. 111 Гипертензивная болезнь сердца (гипертоническая болезнь с преимущественным поражением сердца).
- 111.0 Гипертензивная (гипертоническая) болезнь с преимущественным поражением сердца с (застойной) сердечной недостаточностью. 111.9 Гипертензивная (гипертоническая) болезнь с преимущественным поражением сердца без (застойной) сердечной недостаточности.
112 Гипертензивная (гипертоническая) болезнь с преимущественным поражением почек.
- 112.0 Гипертензивная (гипертоническая) болезнь с преимущественным поражением почек с почечной недостаточностью. 112.9 Гипертензивная (гипертоническая) болезнь с преимущественным поражением почек без почечной недостаточности.
113 Гипертензивная (гипертоническая) болезнь с преимущественным поражением сердца и почек.
- 113.0 Гипертензивная (гипертоническая) болезнь с преимущественным поражением сердца и почек с (застойной) сердечной недостаточностью. 113.1 Гипертензивная (гипертоническая) болезнь с преимущественным поражением почек и почечной недостаточностью. 113.2 Гипертензивная (гипертоническая) болезнь с преимущественным поражением сердца и почек с (застойной) сердечной недостаточностью и почечной недостаточностью. 113.9 Гипертензивная (гипертоническая) болезнь с преимущественным поражением сердца и почек неуточнённая. 115 Вторичная гипертензия.
115.0 Реноваскулярная гипертензия. 115.1 Гипертензия вторичная по отношению к другим поражениям почек. 115.2 Гипертензия вторичная по отношению к эндокринным заболеваниям. 115.8 Другая вторичная гипертензия. 115.9 Вторичная гипертензия неуточнённая.
Методика определения и оценки величины артериального давления
Артериальное давление обычно измеряют с помощью сфигмоманометра (ртутного или анероидного) и фонендоскопа (стетоскопа). Цена делений шкалы сфигмоманометра (ртутного или анероидного) должна составлять 2 мм рт.ст. Показания ртутного манометра оценивают по верхнему краю (мениску) ртутного столбика. Определение артериального давления при помощи ртутного манометра считают «золотым стандартом» среди всех методов измерения артериального давления с использованием других устройств, поскольку оно наиболее точное и надежное.
Повышенное артериальное давление выявляется при профилактических медицинских осмотрах в среднем у 1-2 % детей в возрасте до 10 лет и у 4,5-19 % детей и подростков в возрасте 10-18 лет (Е. И. Волчанский, М. Я. Ледяев, 1999). Однако гипертоническая болезнь развивается в дальнейшем лишь у 25-30 % из них.
Причины артериальной гипертензии у детей
У детей до 10 лет повышение артериального давления чаще обусловлено почечной патологией. У старших детей АД повышается в период полового созревания (в 12-13 лет у девочек и в 13-14 лет у мальчиков), при ожирении, наличии вегетативной дисфункции, гипертрофии левого желудочка, повышенном уровне холестерина и триглицеридов.
Размер манжеты для измерения должен составлять примерно половину окружности плеча или 2/3 его длины. При окружности плеча более 20 см используют стандартную манжету размером 13 х 26 или 12 х 28 см. У детей в возрасте до 10 лет можно использовать манжету размером 9х17 см. B. Маn и соавт. (1991) рекомендуют для всех детей одну манжету — размером 12 х 23 см.
К артериальной гипертензии следует относить значения АД, находящиеся в 95 перцентильном коридоре, а при использовании сигмальных критериев — превышающие норму на 1,5 а. Дети при этом обычно жалуются на головную боль, боли в области сердца, ощущение нехватки воздуха, быструю утомляемость, головокружение.
Причины артериальной гипертензии у детей и подростков
Нефрогенная артериальная гипертензия МКБ-10: I12, I13, I15 Общая.
Нефрогенная артериальная гипертензия
МКБ-10: I12, I13, I15
Общая информация
Нефрогенная (симптоматическая) артериальная гипертензия (АГ) – это стойкое повышение артериального давления, возникающее на фоне врожденного, воспалительного или обменного поражения почек.
Эпидемиология
По данным различных авторов, нефрогенная АГ составляет от 16 до 24% от числа людей, страдающих артериальной гипертонией (Wong J. 2005, Nerset J. 2007). Такой процентный разброс объясняется разными подходами к оценке этиологии АГ у больных с хроническими болезнями почек (ХБП).
Этиология
По происхождению нефрогенной АГ существует 5 групп причин: врожденные заболевания почек, воспалительные (иммунозависимые и иммунонезависимые) поражения почек, невоспалительные болезни почек (обменные нефропатии), поражения почек в результате других заболеваний и медикаментозные интерстициальные поражения почек.
— Врожденные заболевания почек: поликистозная болезнь почек, изменения количества почек (единственная почка, множественные почки), дисплазии почечных сосудов (как вне-, так и внутриорганные).
— Воспалительные поражения почек: острые и хронические пиелонефриты, острые и хронические гломерулонефриты, поражение почек на фоне другой иммунокомпетентной патологии (системная красная волчанка, узелковый периартериит, склеродермия и др.).
— Невоспалительные болезни почек: диабетическая нефропатия, подагрическая нефропатия, амилоидоз почек.
— Поражения почек в результате других заболеваний: поражения почек при недостаточности кровообращения, поражения почек при бронхолегочных заболеваниях, поражения почек при миеломной болезни и др.
— Медикаментозные интерстициальные поражения почек.
Патогенез
Основная причина старта механизмов формирования артериальной гипертонии – ишемия юкстагломеруллярного аппарата (ЮГ-аппарата) за счет либо иммунокомпетентного, либо неиммунного воспаления, либо «уплотнение» сосудистых стенок и/или парасосудистых тканей за счет отложения продуктов обмена или извращенного синтеза.
В ответ на ишемию ЮГ-аппарата, происходит активация механизма Тобиана – усиление секреции ренина в ответ на сужение почечных артериол, а также повышение активности ЮГ-аппарата в результате активации macula densa за счет активации синтеза альдостерона с формированием «порочного» круга стойкой ишемии ЮГ-аппарата.
Активация почечной тканевой ренин-ангиотензин-альдостероновой системы (РААС) за счет ишемии юкстагломеруллярного комплекса ведет к активации АПФ-зависимого пути образования ангиотензина II и активация АПФ-независимого (химазного) пути образования ангиотензина II за счет превалирования последнего.
Паралельно активации прессорной системы регуляции сосудистого тонуса, снижается активность депрессорной системы за счет снижения синтеза кининов (в первую очередь – брадикинина) по мере прогрессирования нефрогенной АГ. Кроме этого, происходит усиленная деградация брадикинина за счет высокого образования химаз, являющихся самыми мощными кининазами.
В отличие от эссенциальной гипертонии, циркуляция адреналина и норадреналина при нефрогенной АГ – в норме или снижена, в том числе отмечено снижение емкости адреналиновых депо. Существенная активация симпато-адреналовой системы наблюдается лишь при гипертонических кризах. Помимо основных вышеуказанных механизмов, в формировании нефрогенной АГ играют важную роль и другие патогенетические причины. Так, происходит снижение концентрации оксида азота у больных нефрогенной АГ, образование депо оксида азота в виде нитрозотиолов и активация перекисного окисления липидов, свободнорадикального окисления и др. Кроме того, установлено формирование «простагландиновых ножниц» – увеличение содержания прессорных простагландинов и снижение содержания депрессорных у больных нефрогенной АГ.
Код МКБ-10
І 12.0 Гипертоническая болезнь с преимущественным поражением почек с почечной недостаточностью.
І 12.9 Гипертоническая болезнь с преимущественным поражением почек без почечной недостаточности.
І 13.0 Гипертоническая болезнь с преимущественным поражением сердца и почек с застойной сердечной недостаточностью.
І 13.1 Гипертоническая болезнь с преимущественным поражением сердца и почек с почечной недостаточностью.
І 13.2 Гипертоническая болезнь с преимущественным поражением сердца и почек с застойной сердечной и почечной недостаточностью.
І 13.9 Гипертоническая болезнь с преимущественным поражением сердца и почек неуточненная.
І 15.0 Реноваскулярная гипертензия.
І 15.1 Гипертензия вторичная, что касается других поражений почек.
Диагностика
Возникновение АГ на фоне болезни почек: первоочередное поражение почек с констатированными изменениями в анализах мочи (протеинурия, лейкоцитурия, эритроцитурия), крови (анемия, повышение уровней креатинина, мочевины и др.).
Развитие и основные проявления: как правило, постепенное повышение артериального давления (АД), редко – кризовое течение, причем высокий уровень АД редко ощущается больными.
Возможные проявления: отеки; макрогематурия или гемоглобинурия; абдоминальный синдром; боли в пояснице; нарушения процесса мочевыделения; артралгии.
Лабораторная диагностика
— Анализ крови клинический (еженедельно – 1 месяц, далее – ежеквартально, ежегодно);
— анализ крови биохимический: протеинограмма, уровни холестерина, креатинина, мочевины (2 р/мес, далее – ежеквартально, ежегодно);
— ангиография сосудов почек (однократно и при необходимости);
— суточное мониторирование АД.
Параклинические критерии
— Анализ мочи – протеинурия, изменения удельного веса мочи, гиперстенурия при выраженной протеинурии, гипостенурия при нарушении функции почек, цилиндрурия, возможная абактериальная/бактериальная лейкоцитурия, возможная микро — макрогематурия;
— анализ крови клинический – увеличение СОЭ, возможный умеренный лейкоцитоз, возможные сдвиги лейкоцитарной формулы влево; биохимический – увеличение альфа-2-глобулинов, гиперхолестеринемия, увеличение В-липопротеидов, липопротеидов низкой плотности, уменьшение липопротеидов высокой плотности, увеличение общих липидов, гиперкоагуляция;
Артериальная гипертензия (код по МКБ-10: I10)
Характеризуется стойким повышением артериального давления выше границ физиологической нормы (140/90 мм рт. ст.) у лиц, не получающих гипотензивную терапию. Под изолированной систолической артериальной гипертензией понимают стойкое повышение систолического давления выше 140 мм рт. ст. при нормальном диастолическом давлении.
Эссенциальная артериальная гипертензия составляет 92-95% всех случаев хронического повышения артериального давления и является результатом невроза регулирующих артериальное давление центров, что в конечном итоге и приводит к повышению мышечного тонуса артериальной стенки, сужению просвета мелких артерий и артериол и повышению артериального давления.
Вторичные механизмы, участвующие в повышении артериального давления включают почечно-ишемический и эндокринный факторы. В настоящее время существует несколько видов классификации артериальной гипертензии. Достаточно удобна классификация объединенного национального комитета европейского общества по гипертонии (JNC-7-2003).
артериальная гипертония мкб 10
Source: heal-cardio.com
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Гипертензивная нефропатия.
Гипертензивная нефропатия
Описание
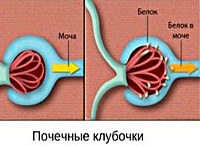
Гипертензивная нефропатия. Группа патологических состояний, объединенных сочетанием стойкого повышения артериального давления и поражением выделительной системы вплоть до развития хронической почечной недостаточности. Проявления зависят от формы патологии, обычно наблюдаются симптомы гипертензии (кардиалгии, головные боли, нарушения сердечного ритма) и аномалии водно-солевого обмена (изменения диуреза, появление отеков). Диагностика – анализы, мониторинг давления, ЭКГ, УЗИ, УЗДГ органов мочевыделительной системы. Лечение определяется этиологией и степенью повреждения выделительной системы, включает антигипертензивные средства, ограничение потребления соли, поддерживающие мероприятия.
Дополнительные факты
Гипертензивная нефропатия является сборным названием почечных патологических состояний, обусловленных стойкой гипертензией первичного характера. Некоторые авторы включают в эту группу также повреждения почек, вызванные вторичным повышением артериального давления. В частности, под данный критерий подходит так называемый «почечный порочный круг» – увеличение артериального давления провоцирует поражение почек, а повреждение юкстагломерулярного аппарата еще больше увеличивает АД. Данный тип нефропатии является вторым по распространенности, в основном поражает лиц пожилого возраста. Женщины страдают несколько чаще мужчин, однако у последних нефропатия осложняется уродинамическими расстройствами. Распространенность и половое распределение заболевания соответствуют эпидемиологии гипертонической болезни.

Гипертензивная нефропатия
Причины
Главной причиной патологии выступает стойкое повышение артериального давления в течение длительного периода (месяцы и годы). Возникает первичный склероз (первично-сморщенные почки), который и лежит в патогенетической основе нефрологических нарушений. Однако далеко не у всех больных гипертонической болезнью выявляются подобные расстройства, что свидетельствует о наличии определенных сопутствующих факторов, делающих почечные элементы более подверженными влиянию повышенного артериального давления. К таковым относят следующие обстоятельства:
• Пожилой возраст. У лиц старше 40-50 лет выше вероятность развития гипертензии, изменяется ряд метаболических процессов, уменьшается эластичность сосудистой стенки, снижается регенеративный потенциал. В результате повреждения нефронов из-за высокого АД восстанавливаются не в полном объеме, нефроны замещаются соединительной тканью, что и ведет к нефропатии.
• Вредные привычки. Табакокурение, употребление алкогольных напитков, переедание повышают нагрузку на многие системы организма, включая выделительную. При наличии гипертензии это служит дополнительным фактором, увеличивающим вероятность гипертензивной нефропатии.
• Генетическая предрасположенность. Как и в отношении гипертонической болезни, поражение почек от высокого кровяного давления у одних лиц происходит легче, нежели у других. В ряде случаев доказан семейный тип наследования таких особенностей, что говорит об их генетической природе.
• Наличие сопутствующих патологий. Наличие сахарного диабета, заболеваний мочевыделительной системы, хронических инфекционных патологий иных органов облегчает развитие нефропатии от повышенного давления крови.
Патогенез
Процессы патогенеза в случае гипертензивной нефропатии сложны и многообразны, что обуславливает богатую и разнообразную клиническую картину этого состояния. Согласно наиболее общепринятому мнению, повышенное артериальное давление негативно влияет на стенки почечных сосудов мелкого калибра, сначала снижая их эластичность, а затем приводя к гиалинозу и склерозу. Это затрудняет питание почечной ткани, стимулирует образование в ней соединительнотканных рубцовых элементов. На поздних этапах происходит отмирание и склероз нефронов и канальцев, количество функционирующих единиц уменьшается, что клинически приводит к развитию ХПН, а морфологически – к картине первично-сморщенной почки.
Дополнительные и сопутствующие патологические процессы (атеросклероз почечных сосудов, ангиопатия при диабете, уродинамические расстройства, воспалительные изменения при пиелонефрите и гломерулонефрите) ускоряют и усугубляют нефропатию. При вовлечении в процесс элементов юкстагломерулярного аппарата увеличивается производство ренина, который повышает уровень давления в артериях посредством активации ренин-ангиотензин-альдостероновой системы. Это ведет к образованию «порочного круга» и также является фактором, ухудшающим состояние больных с данной патологией.
Симптомы
Проявления патологии зачастую стертые, так как нефрогенные симптомы долгое время маскируются жалобами, обусловленными гипертензией, и сопутствующими заболеваниями. Одной из первых жалоб больных данной нефропатией является никтурия – увеличение доли ночного диуреза. Это приводит к тому, что пациент может просыпаться ночью (нередко несколько раз) по причине позывов к мочеиспусканию. Следствием становится снижение качества сна, недосыпание и связанные с ним проявления – понижение трудоспособности, головные боли, раздражительность. Выраженность никтурии тем выше, чем сильнее поражение почек.
По мере прогрессирования гипертензивной нефропатии к симптомам присоединяется задержка жидкости в организме, что проявляется отеками лица. Изначально они возникают по утрам и исчезают в течение нескольких часов после пробуждения, постепенно становятся все более стойкими, сохраняются длительное время. Отеки усугубляет употребление продуктов, способных действовать как осмотический фактор – соленых и пряных блюд, алкогольных напитков. Развитие отеков отражает нарушения водно-солевого обмена, которые могут негативно влиять на течение основного заболевания – артериальной гипертензии. Из-за замедления вывода жидкости и электролитов возрастает объем циркулирующей крови, что усиливает давление на сосудистые стенки.
Ассоциированные симптомы: Лейкоцитурия. Олигурия. Отеки ног. Протеинурия. Раздражительность. Сильная жажда.
Возможные осложнения
Наиболее частым осложнением (по мнению ряда авторов – закономерным исходом) гипертензивной нефропатии является хроническая почечная недостаточность (ХПН). Она возникает по причине гибели большинства функциональных единиц почки – нефронов и ишемии органа из-за сосудистых расстройств, приводит к азотемии и ряду метаболических нарушений. Острые формы недостаточности на фоне только лишь гипертензии развиваются крайне редко. Сложные патогенетические взаимоотношения при данной патологии также могут стимулировать развитие мочекаменной болезни, облегчают инфицирование и воспаление (гломерулонефрит, нефрит), уродинамические нарушения.
Диагностика
Определением наличия гипертензивной нефропатии занимается врач-нефролог или кардиолог в зависимости от превалирования проявлений со стороны той или иной системы. В любой ситуации важна тесная кооперация между специалистами для уточнения вопросов диагностики, лечения и составления прогноза заболевания. В целом диагностический процесс можно разделить на две части – определение причин стойкого увеличение уровня АД и наличия обусловленных этим ренальных поражений. С этой целью применяют ряд инструментальных и лабораторных методик:
• Расспрос и сбор анамнеза. У больного уточняют, как давно у него имеются признаки гипертензии (головные боли, сердцебиения и другие), есть ли установленный диагноз гипертонической болезни. Диагностическим критерием нефропатии вследствие высокого уровня АД является его наличие на протяжении не менее 10 лет у больных, не достигших пятидесятилетнего возраста, и 5 лет – у более пожилых лиц. При осмотре обращают внимание на наличие или отсутствие отеков, их выраженность, характер распределения (преимущественно – на лице в первую половину дня).
• Биохимия крови. На начальных этапах нефропатии патологических изменений нефрогенного генеза в крови не определяется. При сильном уменьшении клубочковой фильтрации и нарастании признаков ХПН возникает снижение уровня общего белка, гипорегенеративная анемия, рост значений азота, мочевины, креатинина и липидов. В моче отмечается наличие белка (до 1-3 г/л), выраженность протеинурии напрямую зависит от степени повреждения почек.
• Функциональные почечные пробы. Наиболее информативным методом является проба мочи по мочи по Зимницкому – с ее помощью оценивается объем суточного диуреза, плотность выделяемой жидкости, соотношение дневного и ночного объема мочи. При гипертензивной нефропатии возникает никтурия (увеличение ночного диуреза), уменьшение общего суточного количества мочи. Проба Проба Реберга позволяет выяснить скорость клубочковой фильтрации: при нефропатии ее значение будет менее 60, чем сильнее выражены повреждения нефронов – тем ниже показатели.
• Инструментальные исследования. Экскреторная урография подтверждает замедление скорости фильтрации – контраст выводится почками значительно дольше референсных значений. На УЗИ почек первоначально может не отмечаться никаких изменений, при длительно протекающем состоянии размеры органов уменьшаются, их поверхность становится бугристой, деформируется чашечно-лоханочная система.
Дифференциальная диагностика
Дифференциальную диагностику производят с другими видами нефропатии воспалительного и невоспалительного характера. На стадии возникновения ХПН крайне сложно дифференцировать собственно гипертензивную нефропатию от других схожих состояний, поскольку достоверно неизвестно, что возникло первично – заболевание почек или увеличение АД. Для подтверждения диагноза могут назначить определение уровня гормонов, радиоизотопные исследования, другие типы диагностических мероприятий.
Лечение
Терапия данного поражения почек комплексная, неразрывно связанная с лечением основной патологии – артериальной гипертензии. Поэтому многие специалисты разрабатывают терапевтические мероприятия в первую очередь с учетом устранения повышенного АД, учитывая факт наличия пониженной клубочковой фильтрации в фармакокинетике применяемых лекарственных средств. Таким образом, лечебная схема при гипертензивной нефропатии является модифицированной версией антигипертензивной терапии и состоит из следующих нелекарственных и фармакологических компонентов:
• Нелекарственные мероприятия. Больным артериальной гипертензией с признаками поражения почек важно соблюдать оптимальный водный режим, уменьшать потребление хлорида натрия в рационе (максимально – 2,4 грамма в сутки). В то же время, полная отмена поваренной соли способна вызывать гипонатриемию, увеличивать уровень азота крови, снижать интенсивность почечного кровотока. Поэтому разработка диеты при гипертензивных формах поражения выделительной системы должна осуществляться индивидуально, с учетом показателей конкретного больного.
• Ингибиторы ангиотензинпревращающего фермента. Ингибиторы АПФ наиболее эффективны при ряде форм артериальной гипертензии, обладают нефропротективным действием. Их применение не только способствует снижению белка в моче, но и активирует процессы почечного кровотока.
• Блокаторы ангиотензиновых рецепторов. Включают группу средств, эффект от применения которых во многом схож с ингибиторами АПФ, поскольку целью их воздействия является блокирование того же механизма увеличения артериального давления. При тяжелых формах нефропатии возможно совместное применение медикаментов из двух перечисленных групп.
• Антагонисты кальция. Эти препараты способствуют усилению кровоснабжения почек, что позволяет снизить скорость деградации нефронов, процессов склерозирования почечной ткани. Их прием в сочетании с блокаторами ангиотензиновых рецепторов и ингибиторами АПФ эффективно уменьшает выраженность протеинурии.
• Вспомогательные средства. Лечение патологии должно обязательно включать препараты для борьбы с сопутствующими нарушениями. Чаще всего назначаются диуретики для нормализации суточного объема мочи и снижения отеков, статины и антиагреганты для улучшения реологических свойств крови, гипогликемические препараты – при наличии диабета и уменьшения толерантности к глюкозе.
До начала и во время лечения необходим обязательный мониторинг выделительной функции почек посредством контроля биохимических показателей мочи и крови, требуется регулярная оценка уровня артериального давления. Эффективность лечебных мер максимальна при стойком сохранении уровня АД не более 130/60 и протеинурии не выше 0,5 г/л, даже кратковременные периодические нарушения схемы терапии значительно ухудшают течение заболевания. При развитии признаков ХПН показано назначение гемодиализа и инфузионной терапии.
Прогноз
Прогноз относительно благоприятный при соблюдении правил диеты и схемы лечения, регулярном контроле уровня АД, метаболических процессов и биохимических показателей работы почек. Пренебрежение предписаниями специалиста чревато нарастанием почечных нар ушений до уровня ХПН и уремии, возможны осложнения со стороны сердечно-сосудистой и нервной систем из-за гипертензивных явлений (инфаркты, инсульты).
Профилактика
Профилактические мероприятия показаны всем лицам со стойким увеличением уровня АД. К ним относят сдачу общих и биохимических анализов крови и мочи не реже одного раза в 6 месяцев с их последующей интерпретацией врачом-нефрологом. Такой мониторинг позволяет рано выявить признаки поражения почек и скорректировать основную антигипертензивную терапию.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
