Низкое давление брадикардия лечение
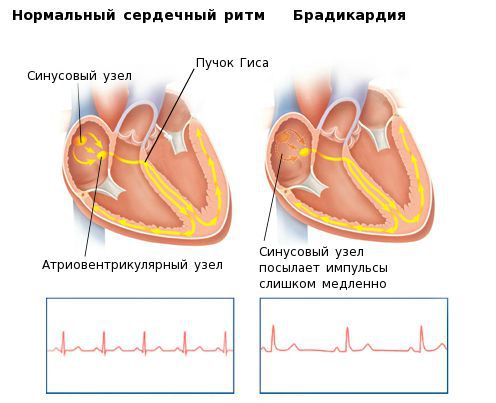
Брадикардия (синоним: брадиаритмия) – снижение частоты сердечных сокращений (ниже 55 ударов/минуту) вследствие физиологических или патологических причин. Брадикардия не всегда требуется медицинского лечения, если не доставляет пациенту существенного дискомфорта. В статье мы разберем, что принимать при низком давлении и низком пульсе.
 Брадикардия
Брадикардия
Внимание! В международной классификации болезней 10 пересмотра (МКБ-10) брадикардия обозначается кодом R00.1.
Что такое пульс и артериальное давление?
Брадикардия – это замедленное сердцебиение. Многое в регуляции ЧСС зависит от индивидуальных обстоятельств личности. Спортсмены иногда имеют такую низкую частоту покоя, которая считается патологией у нетренированных людей.
Обычно ЧСС менее 60 ударов в минуту считается замедленным. Если сердечный пульс падает ниже 40 ударов в 60 секунд, это указывает на сильную брадикардию. Частота менее 30 сокращений в минуту считается показанием к установке кардиостимулятора из-за высокого риска потери сознания. Если чередуется брадикардия и тахикардия, говорят о синдроме брадикардии-тахикардии.
 Гипотония
Гипотония
Причина слабого пульса не всегда кроется в болезни. Как говорилось выше, у тренированных людей ЧСС может достигать до 40 уд/минуту и считаться нормой. Стоит отметить, что ЧСС у мужчин ниже, чем у женщин.
У здоровых людей сердцебиение контролируется синусовым узлом – эндогенным кардиостимулятором. Скорость биения сердца зависит от физической активности. Обычно ЧСС не опускается меньше 50 ударов в минуту, исключения – обученные спортсмены. У человека может опускаться ЧСС до 30 ударов в минуту во время сна.
 Сон
Сон
Понизить давление или вызвать аритмию может синусовая брадикардия или блокада атриовентрикулярного узла. Некоторые антиаритмические лекарства тоже способны понижать ЧСС и снижать давление. Однако лекарств редко приводят к таким состояниям, если принимают в назначенной врачом дозировке.
Диагностика
Врач может спросить у пациента о последних принятых лекарства и общем самочувствии. При физическом осмотре он измерит пульс и прослушает звуки сердца (аускультация). Лабораторные тесты помогают выявлять любые метаболические заболевания. Наиболее важные инструментальные диагностические методы – ЭКГ и стресс-тест, который можно использовать для анализа ЧСС и сердечного ритма во время отдыха или физических упражнений, а также в течение суток.
 ЭКГ
ЭКГ
Дальнейшие методы обследования – ультразвуковое обследование (эхокардиография), рентгенография, магнитно-резонансная томография.
 МРТ
МРТ
Осложнения
Брадикардия может указывать на гипотиреоз, желтую лихорадку или артериальные болезни. Для пожилых людей замедленный пульс может представлять реальную угрозу жизни. Редкий пульс и низкое артериальное давление могут стать причиной сильного головокружения или дисфункции кровообращения. Пациентам, которые страдают от хронической брадикардии, рекомендуется обращаться к врачу.
При определенных обстоятельствах выраженная брадикардия может привести к обмороку. Если у пациента часто возникают головокружения в сочетании с брадикардией, требуется вызвать скорую помощь. В худшем случае замедление пульса способно даже привести к смерти.
Если кровь застаивается в венах и артериях, возникает ишемия различных органов. Если пульс замедляется еще сильнее, это приводит к более выраженной ишемии. Этот процесс продолжается до остановки сердца. Однако при соответствующем лечении это осложнение относительно хорошо лечится.
Лечение
Многие спрашивают, что нужно делать при брадиаритмии? Вначале рекомендуется посетить врача, если вместе с брадикардией возникает низкое кровяное давление, которое приводит к дискомфорту. Если дело доходит до головокружения, истощения и головных болей, врач должен выяснить причину. К другим серьезным признакам относятся зрительные нарушения (черные мушки перед глазами), потеря сознания и звон в ушах, холодные руки и ноги.
Если брадикардия, гипотония и головокружения нарушают качество жизни пациента, требуется назначить полное медицинское обследование. Резкое снижение АД требуется лечить безотлагательно. Регулярные колебания ЧСС после приема лекарства или несчастного случая тоже должны быть изучены специалистом, чтобы избежать осложнений.
Обморок в результате брадикардии требует неотложной медицинской помощи. Меры первой помощи должны приниматься до прибытия бригады врачей. У детей, пожилых людей, беременных женщин и других групп риска, отклонения от нормального ритма должны настораживать врачей. Пациенты с историей сердечно-сосудистых заболеваний должны сообщать обо всех симптомах врачу.
Спортсменам и тренированным людям не требуется лечить брадикардию. Но если причиной нарушения ритма сердца становится болезнь, это может привести к повышенной утомляемости, частым обморокам или даже асистолии. С этой симптоматикой всегда надо обращаться к врачу. Врач проведет исследование функции миокарда с помощью ЭКГ, изучит особенности кровотока в сердце с помощью ультразвука (допплеровская сонография).
Прослушивание сердца (аускультации) тоже является важным диагностическим инструментом. Если причина брадикардии нелекарственная, может потребоваться имплантация кардиостимулятора. Лекарства для лечения используются только в экстренных ситуациях. К ним относятся парасимпатолитики (атропин) или симпатомиметики (адреналин).
Пациенты интересуются, что требуется пить при выраженной брадиаритмии? Атропин – парасимпатолитик (антихолинергическое средств). Препараты этой группы являются конкурентными антагонистами мускариновых рецепторов парасимпатической нервной системы. Таблетки с атропином частично блокируют рецепторы и, таким образом, ингибируют ПНС. В результате эффект ацетилхолина снижается. Влияние ПНС уменьшается, и начинает преобладать СНС (симпатическая нервная система).
Атропин оказывает следующие эффекты:
- Увеличение ЧСС (положительный хронотропный эффект);
- Ускорение сердечной проводимости (положительный дромотропный эффект);
- Расширение бронхов (бронходилатация);
- Мидриаз (дилатация зрачков);
- Снижение потоотделения (гипогидроз);
- Снижение секреции слюны (гипосаливация);
- Ингибирование желудочно-кишечной деятельности (снижение секреции и перистальтики);
- Релаксация гладких мышц (спазмолитический эффект);
- Паралич аккомодации зрачка (невозможность фокусировки зрения);
- Сильная фоточувствительность (светобоязнь).
Эффекты на сердце и кровообращение находятся на переднем крае при низких дозах (например, для индукции анестезии). Ментальные («опьяняющие») эффекты ожидаются только при высоких дозах, когда возникают неприятные и опасные физические побочные эффекты.
 Атропин
Атропин
Симптомы интоксикации при высоких дозах – покраснение кожи, мидриаз, сердцебиение и галлюцинации. В еще более высоких дозировках пациент теряет сознание, а потом может последовать паралич дыхания. При респираторном параличе отравление обычно становится фатальным. LD50 (перорально) составляет 453 мг массы тела для мужчин. Делирии и галлюцинации происходят в дозе 10 мг.
В дополнение к отравлению путем добровольного или непроизвольного употребления частей растений (например, белладонны) передозировка атропина возникает и при неправильном использовании лекарственных средств. В 2016 году Управление по контролю за продуктами и лекарствами (FDA) исследовало гомеопатические глобулы, связанные с десятью смертями в США. Младенцы умерли от атропина. Это вещество, по-видимому, содержалось в глобулах в слишком высокой концентрации.
Первая помощь в случае передозировки – опорожнение желудочно-кишечного тракта (рвота, промывание желудка) и, при необходимости, искусственное дыхание. В редких случаях применяются ингибиторы ацетилхолинэстеразы (физостигмин применяется в качестве антидота), которые пролонгируют разложение ацетилхолина. В результате концентрация в синаптической щели увеличивается. Парасимпатический эффект косвенно достигается у самого рецептора. Атропин вытесняется из области рецепторов, а проводимость восстанавливается.
Симпатомиметики, которые имитируют действие эндогенных гормонов, дифференцируются на альфа- и бета-агонисты. Альфа-агонисты подразделяются на прямые или косвенные. Препараты прямого действия связываются непосредственно с рецептором, тогда как косвенное действие приводит к увеличению концентрации норадреналина.
Бета-симпатомиметики действуют на бета-рецепторы. Если рецепторы возбуждаются, это влияет на сердечный ритм, скорость проводимости и силу сокращения сердечной мышцы. Бета-1-симпатомиметики используются при лечении сердечных аритмий. Бета-2 рецепторы расположены в бронхи и маточной оболочке. Если эти рецепторы активируются, то расслабляются гладкие мышцы.
Проводится различие между бета-2-симпатомиметиками короткого и длительного действия. Формы короткого действия (сальбутамол, фенотерол) используются в сочетании с глюкокортикоидами при лечении астмы. Они противодействуют бронхиальному спазму при приступе астмы, расслабляя гладкую мускулатуру бронхов.
 Сальбутамол
Сальбутамол
Для длительной терапии при астме подходят бета-2-симпатомиметики длительного действия (сальметерол, формотерол). Действие развивается через полчаса. Примерно через 12 часов эффект снова уменьшается. Косвенные альфа-симпатомиметики вызывают высвобождение норадреналина. Это гормон, который вырабатывается в коре надпочечников. Он приводит к увеличению АД и увеличивает метаболическую активность.
Системные симпатомиметики используются для повышения АД. Этилэфрин и норфенефрин встречаются в различных препаратах для улучшения кровообращения. Введение адреналина предотвращает асфиксию в анафилактическом шоке. Бронхи, которые внезапно сокращаются из-за выделения гистамина при шоке, снова расширяются. При остановке сердца быстрое введение адреналина спасает жизнь. Системные препараты иногда применяют при выраженной брадикардии и гипотензии, если другие меры медикаментозной терапии не дают необходимого терапевтического эффекта.
Как упоминалось выше, замедленный пульс не всегда требует медицинского обследования и медикаментозного лечения. Если есть подозрение на серьезную болезнь, требуется незамедлительно посетить врача.
Некоторые немедикаментозные меры и домашние средства могут помочь против брадикардии. Если низкое АД и брадикардия стали следствием недостатка определенных питательных веществ или минералов, требуется пить больше минеральной воды и есть соответствующих продуктов.
Пациенты должны обратить внимание на сбалансированную диету и разделить обычные порции на несколько приемов, чтобы предотвратить падение АД после еды. Дробное питание и острая пища эффективно противодействует падению АД. Рекомендуется выпивать достаточное количество жидкости.
Рекомендуется воздерживаться от алкоголя, кофеина и других стимуляторов, чтобы сохранить стабильное кровяное давление. Только в редких случаях разрешается прибегнуть к помощи кофеина. Пациентам лучше избегать длительных периодов сидения или лежания. В некоторый степени способны помочь компрессионные чулки, спорт или физические упражнения. По возможности рекомендуется употреблять меньше богатых углеводами продуктов.
Повышать нижнее или верхнее АД, сердцебиение не рекомендуется в домашних условиях. Самостоятельно употреблять медикаменты (особенно во время беременности), чтобы повысить ЧСС, категорически запрещено. Выпить таблетки можно только после одобрения врача. Понижение давления в большинстве случаев не нуждается в консервативной терапии.
Прогноз
Брадиаритмия не во всех случаях приводит к серьезным осложнениям. У спортсменов медленное сердцебиение часто встречается и является распространенным симптомом. Однако во многих случаях пониженное ЧСС указывает на патологию. Хроническая брадиаритмия и гипотония могут возникать в результате стресса или длительной болезни.
Пожилым пациентам с нарушениями ритма сердца и низким давлением требуется соответствующее лечение. Часто в этих случаях они чувствуют себя некомфортно, жалуются на головокружение и мигрень.
 Гипотиреоз
Гипотиреоз
Постоянно возникающая и нелеченая брадикардия может привести к обморочному состоянию. Если обмороки происходят регулярно, требуется пойти к врачу. Неспособность справиться с проблемой может, в худшем случае, привести к смерти, если возникнет асистолия. В очень редких случаях показано хирургическое вмешательство. Лечение обычно неспособно устранить причину расстройства, однако может снижать интенсивность симптомов и, таким образом, облегчать возможные осложнения.
Совет! Применять лекарства без назначения врача категорически запрещено. Необдуманное использование лекарственных препаратов способно привести к летальному исходу. Передозировка симпатомиметика и антихолинергическими веществами может нанести долговременный ущерб здоровью.
Источник
Дата публикации 20 октября 2020Обновлено 20 октября 2020
Определение болезни. Причины заболевания
Брадикардия — это ритм сердца с частотой сердечных сокращений (ЧСС) менее 60 ударов в минуту.
Термин “брадикардия” образован от греческих слов: “брадис” — медленный и “кардиа” — сердце. Само по себе уменьшение ЧСС не является самостоятельным заболеванием — это лишь симптом либо даже вариант нормы. Появление брадикардии может быть связано как с особенностями физиологического состояния в данный момент (сон, покой), так и обусловлено кардиологической или внесердечной патологией.
Даже выраженная брадикардия с ЧСС менее 50 ударов в минуту в покое — распространённое явление у спортсменов и физически тренированных людей [11]. Регулярные физические нагрузки улучшают способность сердца перекачивать кровь. Как в покое, так и при нагрузке сердце тренированного человека способно обеспечить необходимый кровоток с помощью меньшего количества сердечных сокращений за единицу времени. Например, у тренированных бегунов-марафонцев, пловцов на длинные дистанции, лыжников пульс в покое даже в дневное время может замедляться до 35-40 ударов в минуту.
Кроме того, к рефлекторному снижению ЧСС могут приводить:
- давление на рефлексогенную зону сонных артерий, в том числе при туго повязанном галстуке или шарфе;
- надавливание на глазные яблоки (рефлекс Ашнера);
- тошнота и рвота;
- значительное повышение артериального давления (артериальный барорефлекс).
Иногда прослеживается наследственный фактор в развитии брадикардии или, точнее, заболеваний, сопровождающихся брадикардией (идиопатические заболевания проводящей системы сердца). Например, брадикардия отмечалась у Наполеона Бонапарта и членов его семьи. Частота пульса императора редко превышала 40 ударов в минуту [12].
При физиологической брадикардии самочувствие обычно не нарушено, однако патологическое снижение ЧСС может сопровождаться определёнными клиническими проявлениями: слабостью, артериальной гипотензией, головокружениями, потемнением в глазах и даже обмороками.
В ряде случаев брадикардия может быть симптомом некоторых соматических заболеваний, в том числе эндокринных (патологии щитовидной железы и надпочечников) или, например, инфекционных (дифтерии, брюшного тифа и др.).
Брадикардия часто встречается у подростков, является для них вариантом нормы, обычно проходит со временем и не требует лечения.
Для женщин во время беременности брадикардия нехарактерна, но может возникать, например, у спортсменок. Чаще же при беременности ЧСС, наоборот, повышается до 90-120 ударов в минуту. Устойчивая брадикардия при беременности требует дополнительного диагностического обследования, чтобы исключить патологии сердца (например, дисфункцию синусового узла и предсердно-желудочковые блокады) и некоторые внесердечные заболевания (прежде всего гипотиреоз) [8].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы брадикардии
Симптомы, которыми может проявляться брадикардия:
- паузы в работе сердца;
- одышка и слабость при умеренных физических нагрузках;
- артериальная гипотензия;
- эпизоды потери сознания;
- эпизоды преходящего головокружения;
- частое беспричинное ощущение усталости, повышенная утомляемость и сонливость;
- редкий пульс (менее 50 в покое, если только человек не хорошо тренирован физически).
Перечисленные симптомы могут быть выражены в разной степени, от минимальной до выраженной, но обычно регистрируются лишь некоторые из них.
Более того, все перечисленные симптомы (кроме факта самой брадикардии) могут встречаться при многих других заболеваниях. Проявления брадикардии часто расцениваются пациентами как признаки старения или усталости. Обычно при умеренной брадикардии человек не ощущает каких-либо симптомов. При брадикардии менее 40 ударов в минуту может появиться слабость, утомляемость, ухудшиться память и внимание, возникнуть одышка, головокружение, отёки, бледность кожи.
Очень редкий пульс (менее 30 ударов в минуту) может приводить к потере сознания или предобморочному состоянию — потемнению в глазах, резкой слабости, падению артериального давления.
Обмороки на фоне выраженной брадикардии получили название “приступы Морганьи — Адамса — Стокса” и требуют срочной медицинской помощи, так как угрожают жизни пациента [1].
Патогенез брадикардии
На частоту сердечных сокращений значительно влияет вегетативный отдел нервной системы. Это воздействие реализуется с помощью основных медиаторов: норадреналина и ацетилхолина. Баланс медиаторов обеспечивает адаптацию ЧСС к текущим физиологическим потребностям организма. Норадреналин увеличивает ЧСС, ацетилхолин — снижает.
Данные медиаторы влияют на электрическую активность основного водителя ритма сердца — синусового узла, изменяя её в нужном направлении. В каком ритме будет сокращаться сердце — зависит именно от синусового узла. Электрический импульс, зародившийся в синусовом узле, возбуждает ткань предсердий, затем поступает в атриовентрикулярный узел, а после задержки там, по стволу и ножкам пучка Гиса — двигается к желудочкам, вызывая их активацию и сокращение. Брадикардия возникает при нарушении автоматизма синусового узла, при блокаде выхода импульса из синусового узла либо при нарушениях проведения электрического импульса от предсердий к желудочкам (атриовентрикулярная блокада II-III степени).

К брадикардии могут приводить внесердечные (экстракардиальные) и сердечные (кардиальные) причины. Однако далеко не всегда при наличии причин, перечисленных ниже, брадикардия требует лечения.
Экстракардиальные — это факторы, не связанные с заболеваниями сердца:
- гипотиреоз (снижение функции щитовидной железы);
- системные заболевания соединительной ткани (системная красная волчанка, склеродермия, ревматическая лихорадка);
- травмы головного мозга (ушиб и отёк);
- кровоизлияние в мозг;
- некоторые инфекционные заболевания (дифтерия, токсоплазмоз, болезнь Лайма);
- высокая концентрация кальция в крови;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- гипотермия (низкая температура тела);
- голодание;
- болезнь Меньера (патология вестибулярного аппарата, сопровождающаяся приступами головокружения и тошноты);
- отравление фосфорорганическими соединениями, которые могут применяться в садоводстве против вредителей растений и для борьбы с домашними насекомыми;
- синдром обструктивного апноэ сна (остановки дыхания во сне) — может стать причиной ночных эпизодов брадикардии.
Отдельно выделяют брадикардию, связанную с действием лекарств. Чаще всего к ней приводит приём:
- бета-адреноблокаторов (бисопролол, метопролол, небиволол);
- недигидропиридиновых антагонистов кальция (верапамил, дилтиазем);
- антиаритмических препаратов;
- ивабрадина.
Урежение сердечного ритма зачастую не побочный эффект лекарственных препаратов — бета-блокаторы, верапамил, дилтиазем, ивабрадин назначаются именно для того, чтобы снизить ЧСС. Например, при ишемической болезни сердца бета-адреноблокаторы назначают с целью снизить ЧСС в покое до 55-60 в минуту. Соответственно, при физической нагрузке прирост ЧСС тоже снижается.
Заболевания сердца могут приводить к брадикардии сами по себе, однако чёткой закономерности здесь нет. Например, инфаркт миокарда может сопровождаться тахикардией, но в ряде случаев инфаркт, обычно нижний, при котором поражается диафрагмальная стенка левого желудочка, приводит к обратимой рефлекторной брадикардии. При переднем инфаркте миокарда может возникать предсердно-желудочковая блокада, причём далеко не всегда проводимость восстанавливается. В таком случае может возникнуть необходимость в установке электрокардиостимулятора.
Перенесённые воспалительные заболевания миокарда (миокардиты) тоже могут стать причиной поражения проводящей системы сердца и привести к брадикардии.
Наиболее характерно возникновение брадикардии при так называемых первичных (идиопатических) заболеваниях проводящей системы сердца. При этих болезнях брадикардия и связанные с нею симптомы — зачастую единственное проявление заболевания. Наиболее значимы среди этих болезней — синдром слабости синусового узла (СССУ) и предсердно-желудочковые блокады (атриовентрикулярные блокады) [2].
Хирургическая коррекция врождённых и приобретённых пороков сердца и радиочастотная абляция (введение катетеров-электродов через крупные сосуды в сердце) также может приводить к развитию предсердно-желудочковых блокад и, как следствие, к брадикардии, однако такие осложнения возникают нечасто.
Классификация и стадии развития брадикардии
Классификация заболеваний, приводящих к брадикардии:
- дисфункция синусового узла;
- предсердно-желудочковые блокады трёх степеней.
В зависимости от выраженности, брадикардия подразделяется на следующие виды:
- лёгкая — частота сердечных сокращений составляет от 50 до 60 ударов в минуту;
- умеренная — от 40 до 50 ударов в минуту;
- выраженная — менее 40 [4].
Осложнения брадикардии
При умеренной и лёгкой брадикардии кровообращение обычно не нарушается, так как в покое такой ЧСС оказывается достаточно. Однако если при физической нагрузке ЧСС не увеличивается, может появиться одышка и слабость. Выраженная брадикардия с ЧСС менее 30-40 в минуту может приводить к потере сознания и предобморочным состояниям, так как головной мозг наиболее чувствителен к снижению кровоснабжения. Однако профессиональные спортсмены переносят выраженную брадикардию в покое, как правило, без каких-либо симптомов. Например, у велогонщика Мигеля Индурайна была зарегистрирована частота сердечных сокращений 28 ударов в минуту в покое.
Частыми осложнениями синдрома слабости синусового узла (СССУ) становятся различные наджелудочковые нарушения ритма, чаще всего это пароксизмальная фибрилляция предсердий, которая проявляется сердцебиением, перебоями в работе сердца, головокружением, слабостью и одышкой. Обмороки и предобморочные состояния при СССУ и при предсердно-желудочковых блокадах приводят к увеличению травматизма из-за падений [3].
Диагностика брадикардии
Так как к брадикардии могут приводить как кардиальные, так и экстракардиальные заболевания, диагностика направлена на выявление не только заболеваний сердца.
Беседуя с пациентом, врач выявляет симптомы, которые могут быть связаны с брадикардией: обмороки, предобморочные состояния, эпизоды головокружения, одышку и слабость при физической нагрузке. Также доктор выясняет, какие лекарственные препараты принимает пациент, и какие заболевания он перенёс.
Стандартная электрокардиография (ЭКГ) в покое позволит оценить ритм сердца за то короткое время, в течение которого она записывается. При клинически значимой брадикардии этого бывает достаточно в тех ситуациях, когда нарушения, сопровождающиеся брадикардией (например, предсердно-желудочковая блокада или снижение активности синусового узла), регистрируются постоянно.

Другим важнейшим методом диагностики для оценки ритма сердца на протяжении суток (а с появлением многосуточных регистраторов — и нескольких дней) является холтеровское мониторирование ЭКГ. Его диагностические качества значительно превышают возможности стандартной ЭКГ. При выполнении холтеровского мониторирования ЭКГ:
- оценивают среднюю ЧСС в течение суток, днём, ночью;
- выявляют значимые паузы в ритме сердца, эпизоды синоатриальных и предсердно-желудочковых блокад, а также любые сердечные аритмии, возникшие во время ношения регистратора ЭКГ;
- сопоставляют симптомы и эпизоды брадикардии и аритмий.
Пациент ведёт дневник, в котором указывает свои симптомы и время их возникновения, а врач, просматривая сделанную в эти моменты запись ЭКГ, оценивает связь описанных симптомов и находок на ЭКГ. Именно такой подход позволяет выявить так называемую “симптомную брадикардию”, которая является одним из важнейших показаний к установке электрокардиостимулятора (ЭКС).
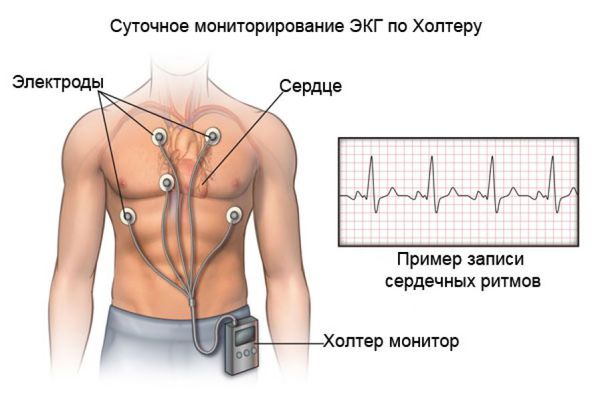
Если симптомы, предположительно связанные с брадикардией, возникают 1-2 раза в месяц, то применяют наружный петлевой регистратор. Принцип работы прибора состоит в том, что записанные данные через время удаляются из памяти, окончательная же запись производится лишь в тот момент, когда устройство автоматически распознаёт наличие аритмии или сам пациент активирует запись при возникновении симптомов.
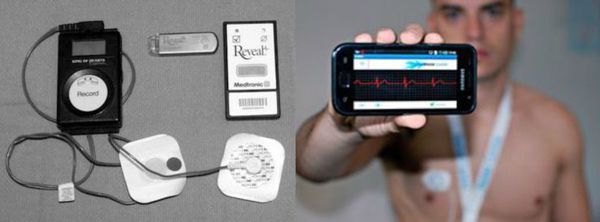
Фармакологическая проба с атропином позволит оценить вклад вегетативной нервной системы в развитие брадикардии у пациента [5].
Электрофизиологическое исследование (ЭФИ) в диагностике брадикардии имеет меньшее значение, так как спонтанно возникающие эпизоды брадикардии зачастую диагностируются с помощью холтеровского мониторирования ЭКГ.
Неинвазивным является чреспищеводный вариант ЭФИ — с помощью введённого в пищевод через нос тонкого зонда-электрода проводится электрическая стимуляция сердца, а затем оценивается время восстановления спонтанной активности синусового узла. Этот метод позволяет оценить нарушение предсердно-желудочковой проводимости.
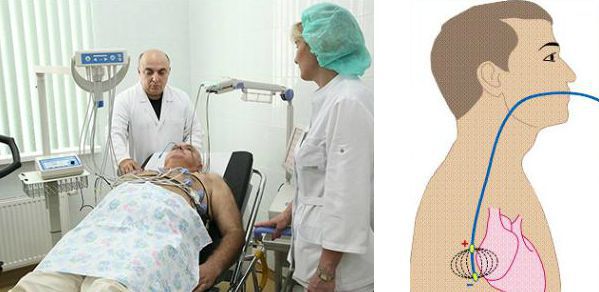
Инвазивное ЭФИ подразумевает регистрацию спонтанной электрической активности сердца в различных его отделах и электростимуляцию сердца через электроды, введённые в камеры сердца (предсердия и желудочки). Для этого приходится прокалывать бедренную артерию или вену и проводить электрод к сердцу. Однако диагностика брадикардии в большинстве случаев не требует выполнения инвазивного ЭФИ. Метод применяют лишь при неинформативности неинвазивных способов и для уточнения вопроса об имплантации электрокардиостимулятора.
В случаях, когда есть основания полагать, что блокады развиваются при физической нагрузке, либо имеется хронотропная недостаточность синусового узла (ЧСС не возрастает при нагрузка), может быть применён нагрузочный тест под контролем ЭКГ: пациент идет по движущейся дорожке тредмила, либо крутит педали велоэргометра, а параллельно ведётся запись ЭКГ, регистрация артериального давления и оценка симптомов.

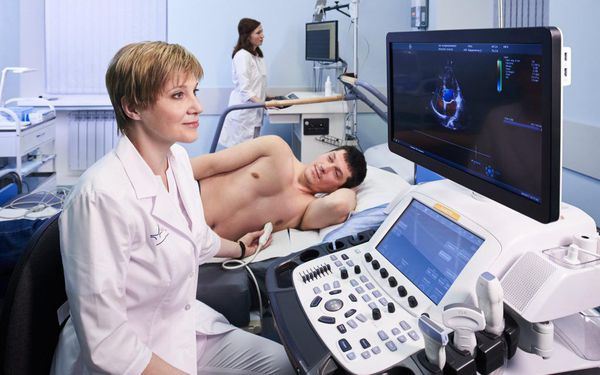
Эхокардиография обычно выполняется в рамках обследования почти всех кардиологических пациентов и позволяет оценить размеры полостей сердца, толщину стенок, состояние клапанов и сократимость миокарда, выявить ряд заболеваний, которые могут приводить к брадикардии.
Лечение брадикардии
Выбор способа лечения брадикардии зависит от вызвавших её причин в том случае, если эти факторы обратимы и можно надеяться, что после их устранения исчезнет и брадикардия. Например, отменяют все лекарства, которые способны замедлять сердечный ритм, если такая отмена не сопряжена с неоправданным риском.
Если же на причины возникновения брадикардии повлиять невозможно, и нет надежды на самостоятельное устранение брадикардии, рассматривается вопрос об установке электрокардиостимулятора. Однако делается это по строгим показаниям, которые чётко сформулированы. Если говорить кратко, то это все случаи брадикардии, при которых доказана связь между симптомами и эпизодами брадикардии [13]. В этом случае имплантация электрокардиостимулятора (ЭКС) проводится с целью улучшения качества жизни.
При предсердно-желудочковых блокадах III степени, II степени 2 типа и при зашедшей далеко атриовентрикулярной блокаде имплантация ЭКС проводится не только для повышения качества жизни, но и с целью улучшения прогноза, так как это увеличивает продолжительность жизни пациентов.
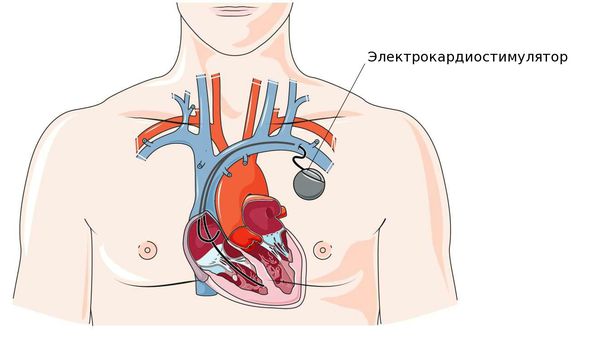
Противопоказаний или возрастных ограничений для этой операции нет. Более того, в большинстве случаев ЭКС устанавливают именно пожилым пациентам. ЭКС – это маленький электронный прибор, работающий от батареи, который может увеличивать частоту ритма сердца.
Он состоит из очень маленького источника питания и миниатюрной электронной схемы, заключённых вместе в металлический корпус. Электронная схема генерирует электрические импульсы, которые проводятся в сердце через изолированные проводники с электродами на их концах. Число импульсов в минуту, которые поступают через электрод к сердцу, называется “базовая частота”. Основной принцип работы кардиостимулятора сводится к двум процессам: восприятие собственной электрической активности сердца и стимуляция его в том случае, когда частота сердечных сокращений ниже установленной базовой частоты.
После небольшого разреза (чаще всего в области большой грудной мышцы слева) электрод вводится в вену, находящуюся под ключицей, и проводится до нужной камеры сердца (предсердия или желудочка) под рентгенологическим контролем. Затем ЭКС соединяют с электродами и устанавливают в специально создаваемое ложе в подключичной области. Операция малотравматична и проводится под местной анестезией.
После имплантации ЭКС пациент наблюдается у кардиолога и периодически проходит осмотр у хирурга-аритмолога для оценки работы ЭКС с помощью специального устройства — программатора. Этот прибор позволяет считывать данные о работе ЭКС и при необходимости перепрограммировать его.
Осложнения электрокардиостимуляции встречаются редко. Раньше, при имплантации ЭКС старого типа, иногда наблюдался “синдром ЭКС”, проявлявшийся такими симптомами, как ощущение пульсации в голове и шее, гипотония, слабость, головокружение, плохая переносимость физических нагрузок. Имплантация современных, в большинстве случаев двухкамерных ЭКС с частотной адаптацией, в подавляющем большинстве случаев позволяет избежать развития данного симптомокомплекса. Другим редким осложнением после установки ЭКС является инфицирование ложа ЭКС, когда развиваются симптомы общего и местного воспаления: повышенная температура тела, боль и покраснение в месте имплантации[7].
Прогноз. Профилактика
При своевременном лечении прогноз благоприятный. Профилактикой можно считать своевременное выявление и устранение тех факторов, которые приводят к брадикардии. Однако в случае изолированных заболеваний проводящей системы сердца профилактика невозможна: предотвратить эти болезни медицина пока не может.
Так как брадикардия — это не заболевание, а симптом, который может быть в ряде случаев физиологической особенностью, это состояние само по себе не является причиной освобождения от воинской службы. Тем не менее при выявлении брадикардии призывник должен пройти обследование, чтобы выявить или исключить внесердечную патологию или заболевания сердца, которые могли бы обусловливать брадикардию. Призыву не подлежат мужчины с атриовентрикулярной блокадой и СССУ [6].
Источник
