Остановка сердца при гипертонии
Гипертоническая болезнь — одно из самых распространенных сердечно-сосудистых заболеваний. По данным ВОЗ, от неё страдает больше 1,1 млрд. чел. во всем мире. Повышенное кровяное давление увеличивает риск развития других болезней сердца. Гипертония — среди основных причин смертности, причем заболевание быстро «молодеет». Оно встречается не только у пожилых, но и у молодых людей. Ниже — о том, почему оно появляется, как его распознать и контролировать.
Что такое гипертоническая болезнь?
Это хроническое состояние, при котором кровяное давление повышено. Его отмечают в виде двух чисел, и оптимальное значение — 120/80 мм рт. ст. Первое число — это систолическое давление, которое возникает при выбросе крови из левого желудочка сердца в аорту в момент систолы (сокращения желудочков сердца). Второе число означает диастолическое давление, когда сердечная мышца расслаблена. Кровяное давление повышается при физических нагрузках, эмоциональном возбуждении, но его значение должно быть близким к нормальному в состоянии покоя. Если при нескольких измерениях, выполненных в разное время, систолическое давление превышает 139 мм рт. ст. и/или диастолическое давление превышает 90 мм рт. ст., диагностируют гипертонию.
Стойкое повышение кровяного давления связывают с несколькими факторами, среди которых лишний вес и недостаточная физическая активность, неправильное питание, вредные привычки, высокий уровень стресса.
Причины и факторы риска
Гипертензия может быть первичной или вторичной:
- первичная (эссенциальная) гипертония встречается чаще — по разным оценкам в 85-95% случаев. Ее появление не связано с сопутствующими заболеваниями, давление повышается под влиянием комплекса факторов;
- вторичная (симптоматическая) гипертоническая болезнь встречается в 5-15%. В этом случае высокое давление относится к числу симптомов, которые могут быть связаны с эндокринными нарушениями, болезнями почек, аномалиями крупных сосудов.
Когда нарушается регуляция и поддержание оптимального кровяного давления, возникает первичная гипертония. Причиной ее возникновения обычно является постоянное нервное перенапряжение. При диагностике важно как можно точнее установить, чем вызвана гипертония, нет ли у нее вторичных причин (наличие болезней, из-за которых повышается давление).
Есть ряд факторов риска, увеличивающих шансы развития первичной гипертонии:
- лишний вес (ожирение);
- недостаточная активность, гиподинамия, отсутствие физических нагрузок;
- употребление алкоголя и курение;
- стресс, постоянное эмоциональное напряжение;
- недостаток сна, его низкое качество, бессонница;
- избыточное количество потребляемой соли;
- неправильно организованный режим сна и отдыха (в том числе из-за ненормированного или слишком длинного рабочего дня);
- изменения гормонального фона (у женщин могут быть связаны с приемом оральных контрацептивов, с наступлением менопаузы);
- наследственные факторы (всего выявлено более 20 генов, которые определяют предрасположенность к гипертонии);
- возраст старше 65 лет (заболевание может встречаться и у молодых людей, периодически контролировать артериальное давление стоит уже после 35 лет);
- неправильное питание (недостаток овощей и фруктов в рационе, избыток продуктов с высоким содержанием трансжиров и насыщенных жиров);
- болезни почек, сахарный диабет и некоторые другие сопутствующие состояния, заболевания.
Многие из этих факторов связаны между собой и усиливают действие друг друга. Часть из них можно контролировать (например, рацион и режим питания, сон, физическую активность, вес, употребление алкоголя, курение). Это — простой способ снизить риск появления гипертонии или улучшить самочувствие в случае, если давление уже повышено.
Классификация
Для классификации заболевания применяют два подхода: по степеням и стадиям. Степени гипертонии различаются тем, до каких значений поднимается артериальное давление, разница между стадиями — в течении заболевания, в количестве, тяжести сопутствующих органических поражений.
Первая степень
Систолическое артериальное давление — более 139 и менее 159 мм рт. ст., а диастолическое находится на уровне 90-99 мм рт. ст. При повышенных значениях нормализовать кровяное давление можно, скорректировав образ жизни. Для этого нужно увеличить физическую активность, скорректировать питание, отказаться от вредных привычек, снизить уровень стресса.
Вторая степень
При второй степени значения артериального давления становятся высокими и составляют 160-179 мм рт. ст. для систолического и 100-109 мм рт. ст. для диастолического. При таких значениях нагрузка на сердце сильно увеличивается. Кровоснабжение головного мозга ухудшается, и это может вызывать головные боли и головокружение, снижение работоспособности. Возникают изменения на глазном дне. Начинается склероз тканей и сосудов почек, выделительная функция нарушается, возможно развитие почечной недостаточности. Состояние сосудов ухудшается. Для лечения нужно изменить образ жизни, а также начать прием лекарств.
Третья степень
Значение систолического давления — выше 180 мм рт. ст., диастолического — выше 110 мм рт. ст. При гипертонической болезни нагрузка на сердце становится слишком высокой и провоцирует необратимые изменения. Давление нужно постоянно снижать с помощью лекарств. Без этого возникает угроза острой сердечной недостаточности, аритмии, стенокардии, инфаркта миокарда, других тяжелых состояний. Пациентам с гипертонией третьей степени нужно постоянно находиться под наблюдением у врача. Необходим непрерывный прием лекарств, снижающих кровяное давление.
| Артериальное давление | Систолическое (мм рт. ст.) | Диастолическое (мм рт. ст.) |
|---|---|---|
| В норме | < 130 | < 85 |
| В норме, т.н. предгипертония | 130–139 | 85–89 |
| 1 — лёгкая степень гипертонии | 140–159 | 90–99 |
| 2 — умеренная степень гипертонии | 160–179 | 100–109 |
| 3 — тяжёлая степень гипертонии | ≥ 180 | ≥ 110 |
Стадии гипертонии
Болезнь развивается постепенно. Всего выделяют три стадии.
- Первая стадия: умеренная гипертоническая болезнь. Кровяное давление нестабильно, его значения могут изменяться в течение дня. На этой стадии состояние внутренних органов и центральной нервной системы остается нормальным, признаков органического поражения нет. Гипертонические кризы случаются редко и протекают относительно легко.
- Вторая стадия: тяжелая гипертония. На второй стадии происходит значительное повышение артериального давления, самочувствие часто ухудшается, гипертонические кризы становятся тяжелыми. На этом этапе из-за постоянно высокого кровяного давления начинаются изменения внутренних органов. Появляются сосудистые нарушения, ухудшается кровоснабжение головного мозга. Артерии сетчатки сужаются. Развивается гипертрофия левого желудочка сердца, и это увеличивает риск тяжелых сердечных патологий. Появляются признаки нарушений работы почек (повышение уровня альбумина в моче, повышение уровня креатинина в сыворотке крови)
- Третья стадия: очень тяжелая гипертония. Кровяное давление становится критически высоким — выше 200 мм рт. ст. для систолического и 125 мм рт. ст. для диастолического. Усиливаются органические поражения, развивается сердечная недостаточность, тромбозы мозговых сосудов, аневризмы, почечная недостаточность и другие тяжелые состояния. Часто происходят тяжелые гипертонические кризы.
Симптомы
Даже при значительном повышении артериального давления у гипертонической болезни долгое время может не быть симптомов. По этой причине нужно периодически измерять кровяное давление (контроль особенно важен для тех, кто старше 35 лет). Измерить давление можно автоматическим электронным тонометром — такие приборы продаются в аптеках.
Среди основных симптомов гипертонии — головная боль, головокружение, тяжесть в голове. Эти проявления связаны со спазмом сосудов и ухудшением кровоснабжения головного мозга. Возможно кровотечение из носа, звон в ушах, снижение зрения, сердечные аритмии. При тяжелом течении гипертонической болезни может появляться слабость, боли в груди, тошнота, рвота, тремор («дрожание» мышц). Среди других симптомов — появление пелены или черных точек перед глазами, проблемы со сном, сильное сердцебиение, шум в ушах.
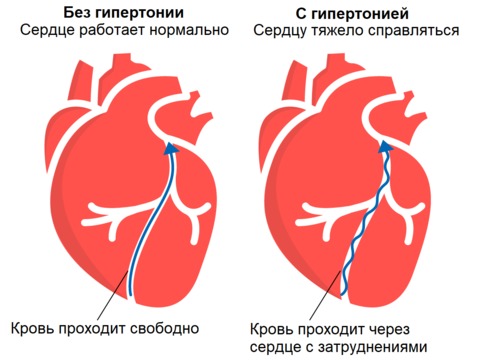 Рисунок 1. При гипертонической болезни стенки сердца могут гипертрофироваться — а это ухудшает кровообращение.
Рисунок 1. При гипертонической болезни стенки сердца могут гипертрофироваться — а это ухудшает кровообращение.
Если болезнь прогрессирует, острота зрения постепенно снижается, может уменьшаться чувствительность рук или ног, в тяжелых случаях возможен их паралич. В периоды стресса, на фоне нервного перенапряжения или физической активности симптомы могут нарастать. Чаще они проявляются у людей среднего и пожилого возраста. Заболевание протекает тяжелее при наличии лишнего веса, вредных привычек, при склонности к перееданию, при высоком уровне стресса.
Обратиться за консультацией к терапевту или кардиологу нужно при регулярных головных болях, головокружении, проблемах со зрением, если при самостоятельном измерении кровяного давления его значения часто повышены.
Диагностика
Обычно диагностика ведется в трех направлениях:
- измерение кровяного давления. Выполняется с интервалом в несколько часов или на протяжении 2-3 дней для того, чтобы определить степень гипертонии и ее стадию;
- выявление причин болезни. Важно определить, является ли артериальная гипертензия первичной или вторичной (вызванной другими заболеваниями). Во втором случае может потребоваться специфическое лечение;
- контроль общего состояния здоровья. При обследовании контролируют состояние сердца, сосудов головного мозга, глазного дна, почек. Из-за повышенного кровяного давления работа этих органов нарушается. При диагностике важно оценить их состояние.
На первом приеме врач проведет опрос, соберет детали анамнеза, которые относятся к заболеванию. Будет нужна информация о том, как долго пациент страдает от гипертонии, каким является уровень артериального давления, есть ли симптомы болезней сердца, апноэ, сильный храп, были ли у человека или его близких родственников инсульты, заболевания периферических артерий, подагра, диабет, болезни почек. Врач обязательно задаст вопросы об образе жизни: физической активности, вредных привычках, режиме питания, приеме лекарств.
Для пациентов с артериальной гипертензией проводят следующие обследования:
- измерение артериального давления. Его измеряют несколько раз в состоянии покоя (за полчаса до измерения исключают физическую активность, употребление кофеина, курение), измерения проводят в разное время суток;
- общее обследование: измерение роста и веса, окружности талии, прощупывание живота, оценка пульсации периферических артерий;
- анализ мочи. Важны уровни альбумина и креатинина — отклонение от нормы указывает на нарушение работы почек и требует проведения УЗИ;
- анализ крови для контроля уровней калия, креатинина, липидов, назначают УЗИ почек. Оценка уровня липидов нужна для контроля липидного обмена, чтобы исключить риск осложнений со стороны сердечно-сосудистой системы;
- ЭКГ выполняют при выявлении гипертрофии левого желудочка для контроля состояния сердца.
Дополнительно врач может направить пациента на кардиологическое или неврологическое обследование, на обследование органов дыхательной системы.
Лечение гипертонической болезни
Артериальная гипертензия — болезнь, которую нельзя окончательно вылечить, но можно контролировать. Терапия и изменение образа жизни позволяют остановить развитие гипертонии, уменьшить частоту и тяжесть кризов и убрать симптомы. Но самое главное — снизить риски для сердечно-сосудистой системы, головного мозга, почек.
Лечение начинают с коррекции образа жизни:
- отказ от курения;
- отказ от употребления алкоголя или существенное ограничение количества спиртного;
- диета: рацион корректируют, уменьшают потребление соли (менее 3,75 г в сутки), увеличивают количество овощей и фруктов (в идеале нужно 5 порций в день), цельнозерновых, молочных продуктов, продуктов со сниженной жирностью, ограничивают потребление калорий. Если нет противопоказаний и заболеваний почек, увеличивают употребление продуктов, содержащих калий (шпинат, фасоль, тыква, рыба, молоко, кефир, йогурт и другие);
- увеличение физической активности. Рекомендуют умеренные нагрузки, способствующие снижению веса и укреплению сердечно-сосудистой системы.
Артериальное давление при лечении снижают до целевых значений (ниже 130/80 мм рт. ст.), чтобы уменьшить риск осложнений. При таком снижении нужен постоянный контроль врача. Используемый для домашних измерений тонометр должен регулярно калиброваться. Для пациентов с диабетом, беременных женщин, пожилых и ослабленных людей применение антигипертензивных препаратов требует особой осторожности.
Для лечения гипертонии могут использоваться:
- адренергические модификаторы. Снижают активность симпатической нервной системы и уменьшают кровяное давление, но могут вызывать сонливость, заторможенность, и поэтому применяются редко;
- ингибиторы АПФ. Уменьшают периферическое сосудистое сопротивление, часто назначаются больным с диабетом;
- блокаторы рецепторов ангиотензина II. Имеют действие, схожее с ингибиторами АПФ, а поэтому не назначаются вместе с ними. Не назначаются при беременности;
- бета-блокаторы. Обеспечивают снижение артериального давления за счет замедления сердечного ритма;
- блокаторы кальциевых каналов. Снижают общее периферическое сосудистое сопротивление, могут провоцировать рефлекторную тахикардию;
- прямые вазодилататоры. Оказывают прямое действие на кровеносные сосуды, применяются при тяжелой гипертонии;
- диуретики. Уменьшают объем плазмы крови, что позволяет снизить артериальное давление, но при этом могут спровоцировать гиперкалиемию.
Важно! Назначать лекарства и их дозировки должен терапевт или кардиолог после обследования. Прием лекарств без назначения врача может быть опасным.
Если врач назначает прием лекарств, периодически нужно проходить контрольные осмотры, чтобы оценивать эффективность лечения и корректировать его. Важно скорректировать образ жизни, восстанавливать нормальное состояние здоровья так, чтобы для контроля течения гипертонической болезни требовалось минимальное количество медикаментов.
Возможные осложнения
Из-за повышенного кровяного давления стенки артерий теряют эластичность, а сердечная мышца работает со слишком высокой нагрузкой. Это увеличивает риск стенокардии, острой сердечной недостаточности, инфаркта. Из-за нарушений кровоснабжения головного мозга возможны транзиторные ишемические атаки и инсульты. Тяжесть гипертонии будет нарастать без лечения и коррекции образа жизни: давление продолжит повышаться, и это приведет к поражению внутренних органов, ухудшит общее состояние здоровья и самочувствие. Курение, употребление алкоголя, переедание, недостаток физической активности и высокий уровень стресса ускоряют развитие гипертонической болезни, делают ее течение более сложным.
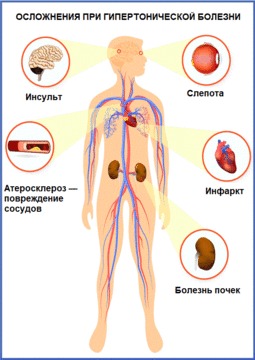 Рисунок 2. Наглядно: какие бывают осложнения при гипертонической болезни. Источник: СС0 Public Domain
Рисунок 2. Наглядно: какие бывают осложнения при гипертонической болезни. Источник: СС0 Public Domain
Последствия
Без лечения артериальная гипертензия провоцирует тяжелые последствия. Постоянный спазм сосудов головного мозга приводит к ишемии, инсульту. Они опасны тяжелой инвалидностью и даже смертью. Когда нагрузка на сердечную мышцу становится слишком высокой, возникает тахикардия, аритмия, сердечная недостаточность. Без лечения возможен инфаркт миокарда.
Тяжесть гипертонических кризов возрастает, они становятся осложненными, угрожают жизни и могут сопровождаться инсультом, острым коронарным синдромом и другими тяжелыми состояниями. Качество жизни на фоне гипертонической болезни без адекватной терапии и восстановления нормального состояния здоровья резко снижается, вплоть до тяжелой инвалидности.
Прогноз
Прогноз является хорошим, если пациент вовремя обращается к врачу, принимает меры для контроля кровяного давления и влияющих на гипертоническую болезнь факторов. В этом случае удается избежать отдаленных последствий гипертонии и ее тяжелого течения. Даже при тяжелой степени артериальной гипертензии необходимо проходить лечение и корректировать образ жизни.
Профилактика
Для профилактики гипертонической болезни рекомендован самостоятельный контроль артериального давления в возрасте старше 35 лет или при появлении симптомов гипертонии. Важно исключать действие факторов, провоцирующих повышение кровяного давления: контролировать питание, исключить курение и употребление алкоголя, снижать уровень стресса, больше времени уделять физической активности: словом, вести здоровый образ жизни.
 Рисунок 3. Профилактика гипертонии. Источник: СС0 Public Domain
Рисунок 3. Профилактика гипертонии. Источник: СС0 Public Domain
Заключение
Артериальная гипертензия — опасное заболевание, но его можно контролировать, сохраняя нормальное состояние здоровья и снижая риск осложнений. Для этого важно следить за уровнем артериального давления, контролировать вес, вести здоровый образ жизни, проходить профилактические осмотры у терапевта или кардиолога.
Источники
- George L. Bakris, MD, Артериальная гипертензия. // Справочник MSD – 2019
- Российское кардиологическое общество. Клинические рекомендации. Артериальная гипертензия у взрослых. – 2019
- WHO. Гипертония.
Источник

Гипертоническая болезнь при неправильном лечении всегда приводит к поражению сердца – утолщается миокард левых отделов, расширяются полости, снижается способность к перекачиванию крови. Основные факторы риска: ожирение, курение, алкоголизм, стрессы, климакс.
Симптомы патологии: головная и сердечная боль, обнаружение высоких показателей давления. Если к ним присоединяется учащенное ночное мочеиспускание, отеки лица по утрам, то это признаки одновременного поражения почек (нефропатии).
При постановке диагноза больше всего дают информации УЗИ сердца и ЭКГ, а для определения функции почек назначают анализы крови, мочи, проводят сканирование ультразвуком. Самые эффективные препараты – Аккупро и Престариум, Арифон. К ним могут быть добавлены травы (пустырник, боярышник). Обязательные условия – отказ от курения, алкоголя, снижение количества соли в рационе, диета с повышенным содержанием калия и витаминов.
Что означает гипертоническая болезнь с поражением сердца
Гипертоническая болезнь при недостаточном лечении приводит к обязательному поражению сердца:
- увеличивается толщина и масса сердечной мышцы (гипертрофия миокарда);
- расширяется полость левого желудочка;
- снижается способность перекачивать кровь.
Поэтому тяжесть состояния больных гипертонией зависит не только от повышения давления крови, но и степени гипертрофии левого желудочка. Для питания более крупной мышцы нужно много крови, а кровоток не только не усиливается, но, наоборот, ослабевает из-за высокого сопротивления артериальных стенок.
У гипертоников, плохо контролирующих давление, неизбежно развиваются:
- коронарная недостаточность (стенокардия, инфаркт);
- сердечная декомпенсация (отеки, одышка, сильное сердцебиение, застой крови в легких).
Рекомендуем прочитать статью о злокачественной артериальной гипертензии. Из нее вы узнаете о причинах появления патологии, симптомах, диагностике и лечении, а также о возможных осложнениях.
А здесь подробнее о том, как тиреотоксикоз влияет на сердце.
Стадии прогрессирования
Изменения со стороны сердца возникают не сразу, для заболевания характерно непрерывное прогрессирование по стадиям (см. таблицу).
Название стадии | Основные характеристики |
Первая (функциональных изменений) | В покое симптомов нет, только при нагрузке (физической или стресс), повышается потребность миокарда в питании, нарушается работа левых отделов сердца.Выявить можно только при ЭКГ с нагрузкой. |
Вторая (гипертрофия левых отделов) | Утолщение и повышение массы миокарда, снижается наполнение полостей кровью, возникают боли в сердце, на ЭКГ в покое признаки перегрузки левых отделов, сменяющиеся гипертрофией. |
Третья (дистрофия, ослабление миокарда) | Сердечная мышца слабеет и меньше перекачивает крови, расширение полостей, боли и одышка при нагрузке, снижается переносимость физической активности. |
Четвертая (сердечная недостаточность) | Слабый миокард не может вытолкнуть весь объем крови, затруднение дыхания, сердцебиение, отеки и хрипы в легких. |
Виды поражения сердца при гипертонии
В зависимости от соотношения массы сердечной мышцы и ее толщины выделены несколько типов поражения сердца при гипертонической болезни (см. таблицу).
Название | Толщина желудочка | Масса миокарда | Основные причины | Изменения в сердце |
Концентрическая гипертрофия | Повышена | Повышена | Высокое давление, кризы | Крупный левый желудочек |
Эксцентрическая гипертрофия | Повышена | Норма | Гипертония на фоне ожирения и повышенного объема крови | Левый желудочек похож на шар, его полость расширена |
Концентрическое ремоделирование (перестройка формы сердца) | Норма | Повышена | Гипертония при недостаточном лечении | Форма желудочка близка к норме, но на ЭКГ есть гипертрофия |
Полностью нормальная структура левого желудочка бывает только при невысоких показателях артериального давления – мягкой формы гипертонии, или правильной терапии.
Причины развития гипертонической болезни с преимущественным поражением сердца
Непосредственная причина преимущественного поражения сердца у пациентов с гипертонической болезнью – это недостаточный контроль артериального давления. При сокращении сердечной мышцы ей приходится преодолевать высокое сопротивление в аорте. Поэтому происходит утолщение миокарда и нарастание его массы. Это всегда сопровождается нехваткой питания.
В последние годы доказано, что поражение сердца – это не только ответ на нагрузку. Также в организме гипертоника запускается цепь гормональных изменений (повышенный ренин, инсулин, альдостерон) и нарушения баланса ионов калия и натрия.
Гормоны приводят к утолщению стенок коронарных сосудов, что ухудшает питание (ишемия миокарда, инфаркт), а ионный дисбаланс может стать причиной тяжелой аритмии (фибрилляция с остановкой сердца).
Факторы риска
Обнаружено, что поражения сердца при гипертензии бывают чаще у пациентов с факторами риска:
- лишний вес;
- возраст от 55 лет;
- мужской пол;
- кризовое течение гипертонии со скачками давления до 180/100 мм рт. ст.;
- интенсивная физическая нагрузка у нетренированных пациентов;
- злоупотребление алкоголем, в том числе «пивное сердце»;
- гормональные изменения при климаксе, болезнях надпочечников, гипофиза, щитовидной железы;
- частые эмоциональные стрессы, умственное перенапряжение;
- ночной график работы, шум и вибрация на производстве;
- употребление соли более 5 г в день;
- наследственность, отягощенная по гипертонии и заболеваниям сердца;
- патологии почек: пиелонефрит, гломерулонефрит, киста;
- распространенный атеросклероз артерий;
- хронические инфекции (например, воспаление миндалин);
- низкая двигательная активность;
- постоянное проживание в регионе с неблагоприятной экологией.
Симптомы гипертензивной гипертонической болезни с преимущественным поражением сердца
К главным критериям гипертензивного преимущественного поражения сердца при гипертонической болезни считают 3 группы симптомов: головная боль и/или головокружение, высокие показатели давления при измерении, болезненность в области сердца.
Головная боль и сопутствующие ей признаки
Самый распространенный признак заболевания, который встречается у 95% больных – это головная боль. Она бывает изолированной или сочетается с эпизодами головокружения, ощущения шума в ушах. Классический вариант при гипертонии:
- давящая и тупая, реже жгучая;
- больше утром, снижается к полудню;
- в области затылка;
- пульсация в области темени;
- чувство тяжести или распирания в висках и лобной зоне;
- усиливается при стрессе, умственной работе и чрезмерной физической активности.
Второй вид боли появляется при эмоциональном перенапряжении и уменьшается при расслаблении. Чаще ноющая, монотонная.
При очень тяжелом течении болезни возникает третий тип:
- интенсивная, нестерпимая;
- в затылке с распространением по всей области головы;
- сопровождается тошнотой и рвотой.
Как правило, возникает при повышении внутричерепного давления и опасна развитием отека мозга.
Обнаружение повышенного давления
У части больных гипертония протекает скрыто, а периодическая головная боль не доставляет сильного дискомфорта, ее объясняют переутомлением. Поэтому примерно в половине случаев выявление показателей от 140/90 мм рт. ст. является полной неожиданностью. Диагноз ставят, если такие эпизоды повторяются минимум дважды при визите к врачу.
Важно, что именно у гипертоников сложно обнаружить связь между высокими цифрами и самочувствием. Бывает так, что показатели от 170 единиц больной не ощущает, а другие пациенты уже при 150 предъявляют жалобы на:
- тяжесть или боль в голове;
- мелькание мушек;
- повышенную утомляемость;
- кровотечение из носа, приносящее облегчение;
- учащенное сердцебиение.
Для состояния сосудов и кровообращения имеет значение не только высокое давление, но и его перепады.
Сердечная боль
Повышенное давление приводит к высокой нагрузке на сердце в фазу сокращения, а в период расслабления недостаточно крови поступает в коронарные сосуды из-за гипертрофии миокарда. Поэтому сердцу не хватает питания и кислорода, что и вызывает болевые ощущения.
Они, в отличие от типичной стенокардии (ишемии), характеризуются:
- короткими приступами;
- могут быть как в покое, так и при нагрузке;
- слабой или умеренной интенсивности (больной может продолжать двигаться, выполнять обычную работу);
- ощущаются не посредине груди (за грудиной), а в левой части (в зоне проекции сердца);
- ослабевают после нормализации давления;
- не снимаются Нитроглицерином.
У пожилых людей очень часто гипертония сочетается со стенокардией, поэтому характер боли может измениться. Для молодых пациентов типичны острые, но короткие ощущения, они отдают под лопатку или в левую руку. Реже появляются длительные и ноющие на фоне стресса или физической перегрузки.
Если гипертоническая болезнь осложнилась сердечной недостаточностью, то к боли добавляются:
- одышка при двигательной активности;
- низкая переносимость нагрузок;
- отеки на ногах;
- тяжесть в правом подреберье.
Чем опасна гипертоническая болезнь 3 стадии с поражением сердца
На 3 стадии гипертонической болезни развиваются осложнения, поражение сердца может проявиться в:
- стенокардии – приступы загрудинной боли, при затянувшемся возможен инфаркт миокарда;
- острой недостаточности кровообращения – сердечная астма, отек легочной ткани;
- расслаивающей аневризме аорты – выпячивание стенки с проникновением крови между оболочками сосуда, опасна тяжелым внутренним кровотечением;
- внезапной остановке сердца;
- сложной форме нарушения ритма;
- прогрессирующей хронической сердечной недостаточности.
Поражение сердца может быть преимущественным, но у большинства пациентов обнаруживают и нарушения в других органах-мишенях:
- головной мозг – инсульт, внутримозговое кровоизлияние, энцефалопатия (ухудшение функций);
- сетчатая оболочка глаза – кровоизлияние, изменение сосудов (ретинопатия), ухудшение зрения;
- почки – сморщивание (нефросклероз из-за разрастания соединительной ткани), острое или хроническое снижение фильтрации мочи (почечная недостаточность), инфаркт почек;
- половая система – импотенция.
Гипертоническая болезнь сердца с поражением почек
Вторая по распространенности форма гипертонической болезни после изменений сердца – это поражение почек, или нефропатия. Высокое давление крови приводит к ухудшению питания этих органов. Вместо нормально работающих клубочков разрастается грубая волокнистая ткань, и почка сморщивается.
Снижается способность к очищению мочи. На этом фоне развивается и прогрессирует почечная недостаточность. Почечная форма гипертонии сама становится фактором повышения давления. В ответ на снижение притока крови больше вырабатывается веществ, сужающих сосуды (ренин-ангиотензин-альдостероновый каскад реакций).
Важной особенностью поражения почек является стертое течение у многих пациентов. На первый план выходят типичные признаки повышенного давления, а заподозрить нарушение можно поначалу только по частым пробуждениям по ночам для посещения туалета.
При запущенной форме утром появляются отеки лица, больше заметные под глазами. Вначале они сами проходят к середине дня, потом становятся устойчивыми. Больные отмечают, что позывы на мочевыделение учащаются, но каждый раз выделяется небольшое количество мочи.
К этим признакам постепенно добавляется сухость кожи и неприятный запах мочевины от кожи и изо рта пациента. Все эти проявления характеризуют наступившую почечную недостаточность.
Диагностика больного
Чтобы обнаружить поражение сердечной мышцы при гипертонии, проводят УЗИ сердца и ЭКГ. Ультразвук помогает:
- выявить утолщение стенок и провести сразу их замеры;
- рассчитать по формулам массу миокарда;
- определить соотношение между объемами сердца и площадью поверхности тела (самый точный признак гипертрофии).
При расшифровке ЭКГ обращают внимание на симптомы увеличения левого желудочка и ухудшения питания сердца (ишемические изменения). Нередко для их выявления нужны пробы с физическими нагрузками (велотренажер, беговая дорожка).
Эти основные методы диагностики обязательно дополняют:
- измерениями артериального давления в режиме суточного мониторирования, в том числе и в ночное время;
- анализами крови: общий, почечные пробы, калий и натрий, глюкоза, холестерин и липиды;
- анализами мочи: общий, проба Реберга, по Нечипоренко, Зимницкому;
- осмотром сосудов глазного дна (проводит окулист);
- УЗИ почек, а по показаниям и надпочечников, щитовидной железы;
- электроэнцефалографией, осмотром невропатолога.
Методы лечения
Для того чтобы нормализовать состояние сердца, необходимо в первую очередь добиться постоянного давления крови на уровне 110-139/80-89 мм рт. ст. Для этого применяют препараты, народные средства, а также специальную диету.
Традиционная медицина
После того, как было доказано гормональное влияние на изменения в сердце при гипертонии, установили, что самыми эффективными препаратами являются (в порядке убывания):
- блокаторы рецепторов ангиотензина – Лозап, Эксфорж;
- ингибиторы ангиотензинпревращающего фермента (ИАПФ) – Аккупро, Престариум;
- блокаторы кальциевых каналов длительного действия – Леркамен, Нимотоп;
- мочегонные – Индапамид, Арифон;
- бета-блокаторы – Метопролол, Бисопролол.
У этих медикаментов и их аналогов есть способность:
- уменьшать уже возникшую гипертрофию левого желудочка;
- нормализовать состояние сосудов;
- тормозить разрастание гладких мышц в артериальной стенке;
- предупреждать сердечную недостаточность;
- снижать риск развития инфаркта, внезапной смерти от остановки сердца.
Мнение эксперта
Алена Арико
Эксперт в области кардиологии
Самая частая ошибка больных гипертонией – это прекращение лечения при нормализации давления. Нужный эффект от препаратов достигается только при постоянном приеме, но врач обязательно регулирует дозу, заменяет на более слабые средства. Самостоятельное изменение схемы терапии очень сильно снижает ее результат.
Народные методы
Народные методы при гипертонической болезни с поражением сердца используются только в качестве вспомогательного средства. Они никак не влияют на степень гипертрофии миокарда, но могут помочь:
- снизить нервное напряжение – мелисса, шишки хмеля, трава пустырника, корень пиона;
- вывести лишнюю жидкость – хвощ, брусничный лист, спорыш, шиповник;
- снизить частоту пульса – боярышник, валериана;
- укрепить сосудистые стенки – шиповник, черноплодная рябина.
Чаще всего используют сборы из нескольких растений, например:
- черноплодная рябина (ягоды) – 20 г,
- плоды боярышника – 20 г,
- шиповник ягоды – 20 г,
- трава пустырника – 20 г,
- корень пиона – 20 г.
На одну столовую ложку измельченных компонентов нужно 300 мл кипятка. Их помещают в термос на ночь и принимают по 2 столовые ложки за 30 минут до каждого приема пищи. Курс применения – один месяц.
Диета
От питания в большой мере зависит скорость прогрессирования гипертонии и риски осложнений. Главные принципы:
- отказ от соленых продуктов полностью, под запретом консервы, маринады, соления, приправы с солью, сыр, колбасные изделия, чипсы, полуфабрикаты, соленое печенье, суповые кубики;
- включение в рацион свежих или отварных овощей, зелени (они составляют основу диеты), ягод и фруктов;
- ограничения жирных, жареных и острых блюд, задерживающих жидкость в организме;
- исключение алкоголя;
- введение в меню отварной, запеченной рыбы, морепродуктов, нежирного мяса, свежих кисломолочных напитков, творога 2-5% жирности;
- все блюда готовятся без соли, а она выдается на руки для подсаливания (3-5 г в сутки).
Употребление воды и общее колич?
