Покраснение глаз повышенное внутричерепное давление

Общие и глазные признаки высокого внутричерепного давления (внутричерепной гипертензии)
Причинами внутричерепной гипертензии (raised intracranial pressure — RICP) могут быть объемные процессы, в том числе внутричерепные опухоли, обструкция путей циркуляции и нарушение реабсорбции цереброспинальной жидкости (cerebrospinal fluid, CSF), вызывающие гидроцефалию или синдромы псевдотумора головного мозга. Зачастую эти состояния ставят перед офтальмологами непростые клинические вопросы. Например, пациенты при первичном приеме у офтальмолога уже могут иметь симптомы повышенного внутричерепного давления и нуждаться в неотложном неврологическом обследовании; врачи других специальностей часто назначают обследование у офтальмолога при наличии или подозрении на внутричерепную гипертензию, а пациенты, получающие лечение по поводу внутричерепной гипертензии, должны находиться под пристальным наблюдением для оценки динамики зрительных функций.
а) Общие проявления внутричерепной гипертензии:
1. Головная боль. Головная боль — на момент госпитализации является наиболее частым симптомом опухоли головного мозга, вызывающей внутричерепную гипертензию. Поскольку головная боль — очень частая жалоба, она нередко является поводом для направления на обследование офтальмологом вследствие высокой вероятности внутричерепной гипертензии. Головные боли при опухолях головного мозга могут быть периодическими, неспецифическими и неотличимыми от головных болей напряжения. На наличие внутричерепной гипертензии указывают следующие особенности:
– Пациент просыпается ночью из-за головной боли, или головная боль усиливается при пробуждении.
– Головная боль, сопровождающаяся ухудшением зрения при изменении позы.
– Супратенториальные опухоли обычно вызывают лобные головные боли.
– Опухоли задней ямки обычно вызывают затылочные головные боли или боли в шее.
– Тошнота и рвота могут быть симптомами внутричерепной гипертензии (или опухолей четвертого желудочка).
Существует несколько разных механизмов развития внутричерепной гипертензии при опухолях головного мозга. Опухоль может расти очень быстро, достигать больших размеров и вызывать растяжение внутричерепных структур, обладающих болевой чувствительностью, либо вследствие прямого эффекта объемного образования, или воздействуя на микрососудистое русло и вызывая отек головного мозга. Также внутричерепная гипертензия может развиваться вследствие появления крупных опухолевых кист. Опухоли меньшего размера, особенно локализующиеся в задней ямке, могут вызывать головные боли вследствие обструкции путей циркуляции цереброспинальной жидкости и развития гидроцефалии.
Мигренозные головные боли на фоне опухолей наблюдаются редко. Опухоли затылочной области могут вызывать затылочные припадки, некоторыми особенностями напоминающие мигрень.
Внутричерепная гипертензия может вызывать постепенную деградацию когнитивных функций, периодическую сонливость, и, в конечном итоге, кому. Прогрессирующее вклинение средней части височной доли в намет мозжечка вызывает ипсилатеральный паралич третьей пары нервов; вклинение миндалин мозжечка в foramen magnum приводит к развитию комы и к смерти.
2. Неофтальмологические признаки внутричерепной гипертензии. У младенцев и маленьких детей патология может манифестировать неспецифическими симптомами, такими как плохой аппетит, колебания настроения, заторможенность, раздражительность и вялость. Другие симптомы включают в себя медленный набор веса, нарушения поведения, сонливость, ригидность мышц и судорожные припадки. При физикальном обследовании могут отмечаться выбухание родничков, быстрое увеличение окружности головы и расширение вен волосистой части кожи головы. У детей постарше и подростков патологические проявления могут ограничиваться глазной симптоматикой.
б) Глазные проявления внутричерепной гипертензии:
1. Зрачки. Исследование зрачков при помощи источника яркого света помогает исключить частичный паралич третьей пары нервов и отсутствие реакций зрачков на свет с сохранением реакций на конвергенцию и аккомодацию при претектальном синдроме.
2. Движения глаз. Изменения могут включать в себя надъядерные параличи взора вверх и вниз при претектальных синдромах, параличи горизонтального взора и нистагм при объемных образованиях задней ямки и косую девиацию при претектальном синдроме. Изолированные инфрануклеарные параличи черепных нервов при повышении давления могут вводить в заблуждение относительно локализации поражения, особенно параличи шестого или четвертого нервов; паралич третьего нерва развивается при вклинении крючка гиппокампа. Содружественная эзотропия у детей с большим отклонением при взгляде вдаль, чем вблизи, может наблюдаться при поражениях центральной нервной системы.
Опухоли, поражающие передние зрительные пути (например глиома зрительных путей или краниофарингиома), могут манифестировать сенсорной девиацией одного глаза вследствие выраженного ухудшения зрения и атрофии зрительного нерва вызванных внутричерепной гипертензией.
3. Офтальмоскопия. Следует очень внимательно осматривать глазное дно, особенно при наличии затрудняющих офтальмоскопию факторов пациентов с выраженными аномалиями рефракции и при погруженных в ткань диска друзах ДЗН.
4. Зрительные функции. Острый застой диска зрительного нерва обычно не сопровождается ухудшением зрения (за исключением увеличения слепого пятна), но с развитием вторичной атрофии возникают периферические дефекты полей зрения с сохранением остроты центрального зрения. Острота зрения снижается только после развития обширных дефектов поля зрения; обычно эти изменения необратимы. Обязательным является контроль полей зрения, наблюдения только динамики отека ДЗН недостаточно.
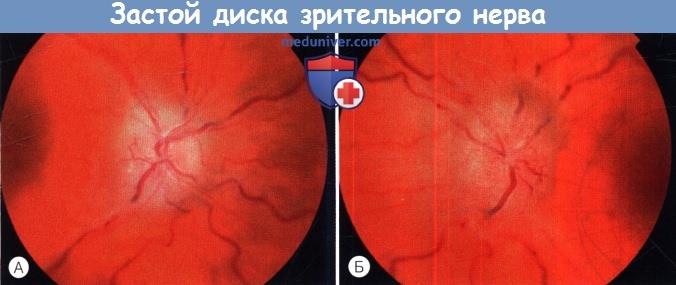
Глазное дно правого и левого глаза, развитой застой диска зрительного нерва.
Учебное видео – анатомии ликворной системы и желудочков головного мозга
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
– Также рекомендуем “Гидроцефалия и шунты при внутричерепной гипертензии”
Оглавление темы “Внутричерепная гипертензия.”:
- Общие и глазные признаки высокого внутричерепного давления (внутричерепной гипертензии)
- Гидроцефалия и шунты при внутричерепной гипертензии
Источник
Покраснения глаз часто связывают с повышенным артериальным или внутричерепным давлением. Изменение цвета роговицы не всегда указывает на развитие болезненного состояния. Часто причина покраснения заключается в воздействии внешних факторов, перенапряжении и усталости глаз, попадании инородных тел на слизистую оболочку. Если гиперемия не проходит в течение нескольких часов, нужно обратиться к врачу.

Почему при давлении краснеют глаза: причины
Основной причиной покраснения глаз принято считать их переутомление, сопровождающееся расширением стенок капилляров. Но нередко красные глаза свидетельствуют о нарушении функциональности сердечно-сосудистой системы, что сопровождается скачками артериального давления — подобный симптом отмечается как при повышенном, так и при пониженном. Такое явление обусловлено неестественным расширением или сужением сосудов. Часто подобное патологическое состояние развивается при повышении внутричерепного давления, которое приводит к сдавливанию глазных нервов и травмированию капилляров. В основном это связано с нарушением оттока спинномозговой жидкости из черепной коробки.
При низком артериальном давлении покраснение развивается на фоне хронической усталости и нарушения сна, сопровождается атрофией зрительных мышц и снижением зрения.
Вернуться к оглавлению
Артериальная гипертензия и глаза
Гипертония — довольно распространенный недуг, который чаще отмечается у людей старше 40 лет. Приступ артериальной гипертензии сопровождается повышением давления во всех сосудах и органах. Больше всего страдают капилляры, стенки которых не выдерживают подобного и травмируются. При этом происходит микроскопическое кровоизлияние в глазном яблоке.
 Заболевание поражает сосудистое русло всего организма.
Заболевание поражает сосудистое русло всего организма.
Нередко при гипертонии развивается такая патология, как ангиопатия, что затрагивает сетчатку глаза. В таком случае отмечается изменение анатомического размещения и структуры артерий и вен, что приводит к проявлению мелких сосудов и образованию локальных кровоподтеков. В основном ангиопатия возникает на начальных стадиях гипертонии и проходит после терапии. Прогрессирование недуга может привести к нарушению проходимости сосудов вследствие утолщения их стенок. При этом отмечается усугубление клинической картины. Патологическое состояние сопровождается головными болями, тошнотой, нарушением координации движений, покраснением глаз и кожных покровов лица, изменением слухового восприятия, головокружением, невозможностью сфокусировать взгляд.
Вернуться к оглавлению
Внутричерепное давление
Патологические изменения наполненности и проходимости сосудов отображаются на состоянии глазных яблок. Существуют следующие причины, которые способны привести к повышению давления в зрительных органах:
- наследственная предрасположенность;
- естественные возрастные изменения;
- патологии сердца и сосудов;
- большие физические нагрузки;
- психоэмоциональное перенапряжение;
- нервные расстройства.
 Дискомфорт со стороны глаз в сочетании с ВЧД может говорить о развитии нескольких заболеваний.
Дискомфорт со стороны глаз в сочетании с ВЧД может говорить о развитии нескольких заболеваний.
Покраснения и неприятные ощущения в глазах при повышенном внутричерепном давлении могут указывать на развитие гипотонии, офтальмогипертензии и глаукомы. Первый недуг возникает вследствие нарушения обменных процессов, систематического понижения артериального давления и отделения сетчатки. Офтальмогипертензия не считается самостоятельной патологией, а развивается на фоне сопутствующих болезней и проходит после их излечения. Для глаукомы характерно стабильное повышение глазного давления, что протекает практически бессимптомно и вызывает частичную или полную потерю зрения. Основным признаком патологии считаются тяжесть и быстрая утомляемость глаз, размытость и нарушение фокусирования зрения. Нередко возникают головные боли. При этом отмечается ухудшение зрения и покраснение белков глаз.
Вернуться к оглавлению
Другие симптомы
Гиперемия глазного яблока устанавливается довольно легко. К симптомам, которые указывают на патологическое воздействие на зрительные органы, относятся:
- увеличение кровеносных сосудов, что проявляется на белках глаз;
- образование кровяных вкраплений;
- жжение;
- чувство тяжести в глазах;
- пощипывание при моргании;
- слезоточивость.
Вернуться к оглавлению
Диагностика
 В диагностических целях может быть использован тонометр Маклакова.
В диагностических целях может быть использован тонометр Маклакова.
Для определения глазного давления врач проводит пальпацию зрительных органов, делает измерения при помощи тонометра Маклакова. Проводятся функциональные пробы, которые устанавливают подвижность и реакцию глазных яблок. При необходимости применяются дополнительные исследования в виде УЗИ сосудов, ЭКГ и МРТ.
Вернуться к оглавлению
Лечебные мероприятия
Для устранения основной причины покраснения глаз применяют симптоматическое лечение. Чтобы снизить внутричерепное давление, ограничиваются нагрузки на органы зрения, применяются охлаждающие компрессы. Показаны витаминные и минеральные комплексы с высоким содержанием лютеинов. При необходимости применяются противовоспалительные капли для глаз.
При артериальной гипертензии используются узкопрофильные препараты, которые воздействуют на первопричину патологии. Убрать покраснение глаз способны капли с сосудосуживающим эффектом («Визин»), а также увлажняющие средства, такие как «Систейн». Также благоприятно влияют прогулки на свежем воздухе и полноценный сон.
Источник
Покраснение глаз — частая проблема у людей, которые нагружают глаза. Причины покраснения разные, в частности, высокое или низкое давление артериальное или внутричерепное. Краснеть глаза могут от сильного кашля, перегрева, попадания в орган инородного тела, пыли или песка. Если глаза покраснели без повода, нужно диагностика с целью определения причин и назначения адекватного лечения.

Причины покраснения
Стенки капилляров, которые располагаться на поверхности глазного яблока, расширяться, что и приводит к покраснению органа зрения. Эта проблема распространенная, в основном это происходит из-за переутомления зрительных органов. В особых случаях, покраснение глазного яблока — повод для визита к врачу.
Вернуться к оглавлению
Перегревание
Перегревание или переохлаждение может стать причиной покраснения и даже конъюнктивита. Это происходит вследствие воспалительных процессов в слизистой оболочки глазного яблока (конъюнктивы), что и приводит к красноте. Веки отекают, появляются гнойные выделения, боль. При этом заболевании лечение нужно начать как можно раньше, что б вовремя устранить болезнь.
Долгое пребывание в солярии или бане, из-за воздействия высоких температур, может вызвать покраснение глаз. Причина в том, что сосуды в глазах лопаются от перегревания.
Вернуться к оглавлению
Высокое давление
 Высокое артериальное давление провоцирует покраснение глаз.
Высокое артериальное давление провоцирует покраснение глаз.
Покраснение происходит при повышенном артериальном давлении. Это являться симптомом заболевания сердечно-сосудистой системы. Но поводом для подобного может быть не только артериальное, но и внутриглазное давление. Состояние сопровождается головной болью и сложность в фокусировании зрения. При пониженном или повышенном давлении сосуды сужаются или расширяются. Если перепад происходит резко, сосудистые стенки не выдерживают нагрузку и лопают.
Вернуться к оглавлению
Внутричерепное давление
Красные глаза могут быть первопричиной повышенного внутричерепного давления. Подобный недуг сопровождают нечеткость зрения, головные боли и головокружение. Заболевания, которые вызывают повышение внутричерепного давления являются серьезными, и лечить их нужно под наблюдением врача. Если вовремя не принять необходимые меры лечения, болезнь перейдет в хроническую форму.
Вернуться к оглавлению
Кашель и красные глаза
Покраснение при простуде происходит часто. Подобное вызывает и кашель, это происходит из-за роста давления в глазах, вследствие чего лопаются сосуды. Нужно пробовать кашлять аккуратно, чтобы не вызывать повышения давления, и не провоцировать разрушение сосудистых стенок. Если подобное не причиняет боль, то повода для беспокойства нет. Через неделю покраснение исчезнет.
Вернуться к оглавлению
Другие симптомы
Установить симптомы покраснения глазного яблока не считается сложной задачей. Подобное видно при первом осмотре. Кровеносные сосуды увеличиваться, что хорошо видно на белковой оболочке. Иногда образуются кровяные пятна. Физическими признаками могут быть жжение и болезненные ощущения в области глаза, неприятные чувства при моргании. Могут присутствовать выделения в виде слез.
Вернуться к оглавлению
Диагностика красных глаз при давлении
 При покраснении глазного яблока осмотр офтальмолога обязателен.
При покраснении глазного яблока осмотр офтальмолога обязателен.
Покраснение глазного яблока является распространенной проблемой, а нередко и симптомом различных недугов, поэтому нуждается в диагностике. Лабораторные исследования — основной метод диагностики, позволяющий оценить возможные риски развития патологии. Глаз обязательно осматривает офтальмолог, измеряется внутриглазное давление. Уточнить диагноз позволяет комплекс из УЗИ с допплером, ЭКГ. Результаты позволяют выявить первопричину болезни, после чего, ставится диагноз и назначается курс лечения.
Вернуться к оглавлению
Общие рекомендации по лечению
- Если причиной покраснения является усталость или недосыпание, то помочь может обыкновенный отдых. Врачи утверждают, что глаза отдыхают если отдыхает организм, поэтому нужно спать не меньше 8 часов в сутки.
- Важны регулярные перерывы, если работа связана с высокой зрительной нагрузкой. Рекомендуется выполнять ряд зрительных упражнений:
- Положить пальцы на закрытые веки и массировать, слегка нажимая. Упражнение способствует улучшению циркуляции внутриглазной жидкости.
- Крепко зажмуриться, подержать веки закрытыми несколько секунд, а затем широко распахнуть. Это поможет улучшить кровообращение, укрепить мышцы век и расслабить глазные мышцы.
- Фокусировать зрение на дальних и ближних объектах.
- Быстрое моргание. Моргать нужно минуты 2. Это поможет кровообращению, расслабить мышцы.
- Контрастное умывание. Утром нужно промыть глаза горячей водой, затем холодной. Вечером — наоборот.
- Если покраснение возникло из-за применения контактных линз, нужно использовать специальные капли для глаз. Линзы нужно снимать перед сном, чтобы глаза полноценно отдыхали.
- При низком давлении помогает крепкий чай и контрастный душ. Если давление повышено, пить крепкий чай нельзя. Рекомендуется отказаться при гипертонии и от сладкого.
Глазные капли могут помочь избавиться от красноты, но они являются больше косметическим средством. Лечить нужно причину — давление.
Снять красноту с глаз и усталость помогают компрессы. Для этого пакетики с чайной заваркой или кубиками льда нужно положить на веки. Но, если покраснения не проходят, сопровождаться болью в глазах, жжением, ухудшением зрения. Стоит не затягивать и обратиться к врачу. Прибегать к самолечению в таких случаях не стоит, ведь это может только ухудшить положение.
Источник
Практически каждый когда-нибудь ощущал легкое головокружение, головную боль, временную нечеткость зрения. Эти симптомы быстро исчезали, и мало кто считал их проявлениями повышения внутричерепного давления. Превышение нормы ВЧД может свидетельствовать о нарушении структуры или функционирования тканей головного мозга из-за опухоли, гематомы, кровоизлияния, гидроцефалии.
Интенсивность давления цереброспинальной жидкости на ткани головного мозга определяется, как внутричерепное давление. Его норма – 100-151 мм водного столба или 10-17 мм рт.ст.
Содержание:
- Причины повышенного внутричерепного давления
- Симптомы, указывающие на внутричерепное давление
- Как определить внутричерепное давления у ребенка?
- Диагностика внутричерепного давления
- Осложнения и последствия
- Лечение внутричерепного давления
- Факты и мифы о повышенном внутричерепном давлении
Причины повышенного внутричерепного давления
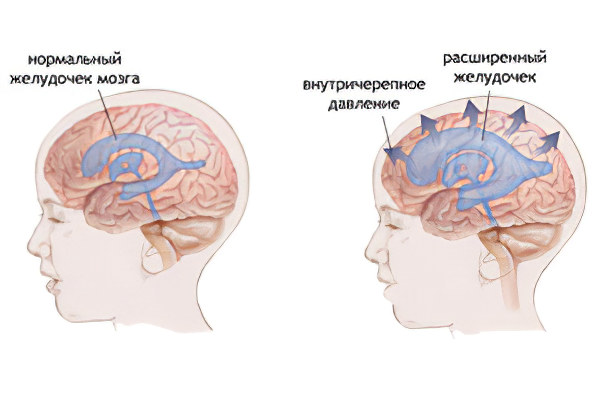
Заболевания и состояния, провоцирующие повышение ВЧД:
Отек или воспаление тканей головного мозга, ведущие к увеличению его объема;
Гидроцефалия – образование большого количества цереброспинальной жидкости;
Опухоль, гематома, инородное тело в тканях головного мозга;
Расширение сосудов мозга, увеличение объема циркулирующей в них крови, как следствие отравления или интоксикации.
Заболевания, в клиническую картину которых входит превышение уровня внутричерепного давления:
Черепно-мозговая травма;
Воспаление оболочек мозга, сопровождающее нейроинфекции;
Нарушение мозгового кровообращения в результате инсульта;
Интоксикации ядовитыми газами, метанолом, этиловым спиртом, солями тяжелых металлов;
Гидроцефалия;
Опухоль мозгового вещества, оболочек головного мозга, гематомы;
Синдром денди-уокера, арнольда-киари;
Внутричерепная гипертензия доброкачественного характера.
Если внутричерепное давление диагностировано у детей до года, в 9 случаев из 10 его причиной является родовая травма.
Симптомы, указывающие на внутричерепное давление

Клиническая картина ВЧД отличается многообразием симптомов, различающихся у взрослых и детей.
Характерные признаки повышенного внутричерепного давления:
Давящая и распирающая головная боль высокой интенсивности, возникающая после ночного сна, место ее локализации – лоб, виски, затылок;
Тошнота и рвота;
Сонливость;
Скачки ад;
Нарушения когнитивных функций (внимания, памяти, мышления);
Гипергидроз;
Брадикардия;
Нарушение остроты зрения, ведущее к слепоте.
В отличие от детей, у большинства взрослых пациентов симптомы повышенного ВЧД развиваются постепенно. Основной признак – головная боль.
Ее параметры:
Время появления – после ночного сна, связано с повышением давления после длительного нахождения в горизонтальном положении;
Характер – давящая, пульсирующая, распирающая;
Что провоцирует появление боли – кашель, чихание, приложение минимальных физических усилий, длительное пребывание в горизонтальном положении;
Сопутствующие проявления – головокружение, тошнота и рвота;
Характерная особенность – боль невозможно снять обезболивающими препаратами.
Проявления синдрома вегетативной дисфункции, сопровождающего повышение давления:
Чередование запора и диареи;
Сердечные боли;
Колебания ад, частоты пульса;
Гиперсаливация (повышенное слюноотделение);
Влажность ладоней и подошв ног;
Ощущение удушья;
Чувство страха, тревоги;
повышенная раздражительность;
Апатия и сонливость.
Реже больной испытывает сочетание повышенного ВЧД с симптомами инсульта, повышающего риск летального исхода:
Потеря сознания, развитие комы;
Расстройство речи;
Шаткая походка, головокружение;
Снижение силы рук и ног;
Недержание мочи и кала;
Сильная рвота;
Нарушение функционирования дыхательной и сердечнососудистой системы.
Что делать, если вы нашли у себя признаки повышенного внутричерепного давления?
Алгоритм действий больного, страдающего от ВЧД:
Привести свое внутреннее состояние в норму, помня, что на современном уровне развития медицины можно даже при повышенном внутричерепном давлении сохранить привычное качество жизни.
Получить консультацию невролога, пройти необходимые диагностические мероприятия (МРТ, УЗИ головного мозга, рентгеновское исследование, консультация офтальмолога).
Соблюдение выбранной врачом схемы лечения (диета, прием препаратов). Если требуется оперативное лечение, нужно на него решиться во избежание летального исхода.
Как определить внутричерепное давления у ребенка?

Превышение нормы ВЧД у новорожденных провоцирует серьезные осложнения состояния здоровья ребенка. Своевременно диагностированные симптомы заболевания помогут выбрать верную тактику лечения.
Симптомы, указывающие на повышение внутричерепного давления у детей:
Пульсация родничков, их выбухание над поверхностью черепа;
Расхождение костей черепа ребенка;
Нарушение поведения – капризы, беспокойное поведение или заторможенность и сонливость;
Дрожание подбородка;
Фонтанирующая рвота, не приносящая облегчения состояния, частые срыгивания;
Нарушение зрения, косоглазие, ограниченный диапазон движений глазных яблок;
Увеличение объема черепа;
Нарушения сознания, вплоть до его полной потери, развитие комы;
Судороги;
Нарушение движений конечностей.
Клиническая картина внутричерепного давления развивается по двум вариантам:
Постепенное развитие заболевания;
Внезапное появление симптомов ВЧД, нарушение сознания, развитие комы.
Во втором случае исключительно велика вероятность летального исхода, она превышает 90%.
Диагностика внутричерепного давления
Измерение уровня ВЧД осуществляется несколькими способами:
Исследование функционирования головного мозга при помощи КТ или МРТ;
Введение катетера, присоединенного к манометру, в ткани спинного или головного мозга;
УЗИ головного мозга, у детей до 1 года – нейросонография (УЗИ через теменной родничок);
Эхоэнцефалография;
Исследование глазного дна с диагностированием отека диска зрительного нерва.
Выбор метода измерения внутричерепного давления зависит от возраста пациента и особенностей заболевания. Диагностирование ВЧД у детей до года проводят с помощью эхоэнцефалографии и нейросонографии. Больным с симптомами острого мозгового кровообращения назначают МРТ, исследование состояния глазного дна врачом-офтальмологом.
Осложнения и последствия
Отсутствие медицинской помощи при внезапном повышении внутричерепного давления может угрожать жизни больного, стать причиной смерти.
Другие осложнения, возникающие при высоком внутричерепном давлении:
Возникновение эпилептического синдрома;
Снижение зрения до полной слепоты;
Нарушения психики, интеллекта, когнитивных функций;
Нарушение дыхания, расстройство сознания из-за ущемления мозжечка;
Ишемический, геморрагический инсульт.
Лечение внутричерепного давления

После проведения диагностического обследования и уточнения причины заболевания врач назначает схему лечения.
Первый этап – устранение причины повышения внутричерепного давления
Удаление опухоли, аневризмы, гематомы в экстренном порядке;
Создание искусственного пути для оттока цереброспинальной жидкости при гидроцефалии – операция шунтирования.
Второй этап – консервативное лечение с применением лекарственных препаратов.
Основные фармацевтические группы, применяемые для коррекции ВЧД:
Осмотические диуретики – Маннитол, Глицерол, нормализующие объем ликвора;
Петлевые диуретики – Фуросемид;
Гормональные препараты;
Диакарб;
Нейропротекторы – Глицин.
Третий этап – манипуляции по медицинским показаниям для снижения объема цереброспинальной жидкости:
Декомпрессионная краниотомия;
Вентрикулярная пункция.
Четвертый этап – диетотерапия для ограничения жидкости и соли в организме.
Пятый этап – дополнительные методы для компенсации повышенного ВЧД:
Мануальная терапия;
Гипервентиляция;
Контролируемая гипотензия;
Гипербарическая оксигенация.
Вполне возможно, что некорректно проведенное лечение приведет к чрезмерному снижению внутричерепного давления.
Симптомы:
Слабость;
Сонливость;
Головокружение;
Головная боль, усиливающая при движениях головы;
Тошнота, рвота
Лечение повышенного внутричерепного давления всегда проводится в комплексе.
Факты и мифы о повышенном внутричерепном давлении

Миф первый – повышенное внутричерепное давление с возрастом компенсируется без лечения. Это не верно, так как постоянное длительное давление ликвора на структуры головного мозга приводит к развитию тяжелых осложнений.
Миф второй – внутричерепную гипертензию, симптомом которой является повышение ВЧД, вылечить невозможно. Большой выбор препаратов и хирургических метолов лечения приводит к окончательному устранению причины, вызвавшей повышение внутричерепного давления.
Миф третий – склонность к повышению ВЧД передается по наследству. Ни одно исследование не подтверждает генетическую связь между этими факторами.
Миф четвертый – дети, страдающие от повышенного внутричерепного давления, обязательно умственно неполноценны, имеют низкий уровень IQ. Это нелепое заблуждение.
Миф пятый – для нормализации уровня внутричерепного давления достаточно принимать нужные лекарства. Неверно, так как в отдельных случаях невозможно обойтись без хирургического вмешательства.
Факты:
Гидроцефалия – основная причина повышения внутричерепного давления у детей раннего возраста;
Частота возникновения идиопатической внутричерепной гипертензии – 1-2 случая на 10 тысяч человек.
Проблемами внутричерепной гипертензии в мире занимается несколько десятков крупных медицинских ассоциаций.
Детский невролог во время амбулаторного приема констатирует повышение ВЧД у каждого десятого пациента;
Около 100 млн человек в мире страдает от повышенного внутричерепного давления.
На нормализацию ВЧД не оказывают никакого влияния ни гомеопатические, ни растительные препараты.
Больные с компенсированным внутричерепным давлением должны не менее одного раза в 2 года проходить обследование у лечащего врача для профилактики рецидивов.
Несмотря на то, что проблеме повышенного внутричерепного давления не менее 200 лет, этот вопрос до сих пор до конца не изучен, ученые ведут исследования.

Автор статьи: Соков Андрей Владимирович | Невролог
Образование:
В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».
Наши авторы
Источник
