Повышение артериального давления патогенез
Медики называют патогенезом систему возникновения, а также развития гипертонии и любого другого заболевания. Гипертоническая болезнь чаще всего диагностируется у жителей крупных городов: они больше подвержены стрессам и нарушенному ритму жизни. Соблюдение рекомендаций врача позволяет свести симптомы болезни и уровень смертности к минимуму.

Патогенез заболевания
Исследователи полагают, что гипертония может передаваться по наследственности. Болезнь проявляется при неблагоприятных условиях, которые вызывают патогенез гипертонической болезни.
Основой патогенеза гипертонической болезни является поражение периферических сосудов.
Они деформируются, а в результате нарушается регуляция обмена веществ. Это приводит к сбоям в работе продолговатого мозга и гипоталамуса, что вызывает значительное увеличение выработки прессорных веществ.
Артериолы перестают реагировать на минутные выбросы крови сердечной мышцей, поскольку артерии не способны расшириться. Во внутренних органах повышается уровень давления. Если повысилось давление в почках, то это приводит к излишней выработке ренина. Гормон попадает в кровь, где вступает во взаимодействие с ангиотензиногеном. Ренин постепенно переходит в первое и второе состояние ангиотензина. Второй тип — сильное сосудосуживающее вещество. Совокупность процессов приводит к повышению артериального давления.
Этиология гипертонии
Медицинский термин «этиология» означает причину и условия возникновения заболевания. Этиология и патогенез рассматривают как эссенциальную, так и симптоматическую гипертонию. Первичная или эссенциальная ГБ — отдельное самостоятельное заболевание. Симптоматическая или вторичная становится уже результатом патологических изменений в организме человека.

Этиология АГ и патогенез артериальной гипертонии неразрывно связаны между собой. Это привело к появлению термина «этиопатогенез», который включает причины и механизмы формирования, развития и проявления болезни.
Врачи выделяют несколько основных причин, которые приводят к развитию ГБ:
- Постоянное физическое или эмоциональное перенапряжение. Стрессовые ситуации провоцируют возникновение артериальной гипертензии, инфаркты и инсульты,
- Наличие заболевания у родственников,
- Ожирение,
- Повышенный уровень шума,
- Необходимость напрягать зрение,
- Долгое умственное напряжение,
- Работа в ночное время суток,
- Употребление большого количества соли,
- Злоупотребление алкоголем и крепкими напитками,
- Курение,
- Период климакса у женщин,
- Период активного роста у мужчин,
- Неправильное питание и высокий уровень в крови холестерина,
- Атеросклероз,
- Хронические болезни почек и других органов.
Клиника гипертонического заболевания
Клиника заболевания — это течение болезни. Разные формы гипертонии сопровождаются определенным уровнем АД.
На первой стадии гипертонии происходит кратковременное повышение АД (до 160/99 мм.рт.ст.), которое обычно возвращается в норму самостоятельно. На второй стадии гипертонической болезни отмечается стабильный и высокий уровень кровяного давления (до 180/109 мм.рт.ст.). Понизить показатели без приема лекарственных препаратов уже невозможно. Третья степени гипертонии (АД свыше 180 на 110 мм.рт.ст.) характеризуется осложнениями, изменениями внутренних органов (сердце, почки, печень, сосуды, головной мозг), снижением сосудистого тонуса.

Болезнь может развиваться как медленно, так и стремительно. Быстрое развитие врачи приравнивают к злокачественной форме. Она более опасно и сложна в лечении.
Проявление клиники
На раннем этапе повышенный уровень АД сопровождается общей слабостью, быстрой утомляемостью, неспособностью долго концентрироваться, головной болью и частыми головокружениями. Часто больные жалуются на бессонницу. На 1 стадии активируется симпатическое нервное влияние на стенки всех сосудов кровеносной системы. Результат — сужение емкостных сосудов, поступление в сердце большого количества венозной крови. Все это сопровождается повышением сердечного выброса. Вместе с активацией СНВ происходит повышение уровня общего периферического сопротивления в сосудах, спазмы в емкостных сосудах. Это уже приводит к увеличению объема циркулирующей крови.
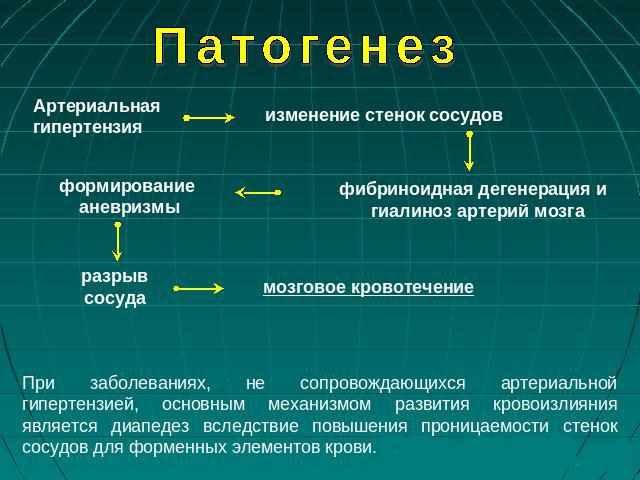
Все эти факторы вызывают закрепление повышенного уровня АД. В результате продолжительного и регулярного повышения АД увеличивается гипертрофия ГМК артериол и миокарда, развивается атеросклероз. Проявляется это в ухудшении памяти, координации движения, проблемах со зрением. Нарушается мозговое кровообращение, а тяжелое течение болезни сопровождается еще и ишемическими, и геморрагическими инсультами.
Ухудшает течение болезни тахикардия, напряженный пульс, увеличение левого сердечного желудочка. Опасность тахикардии в сердечной недостаточности и аритмии.
Для третьей стадии характерны значительные повреждения внутренних органов, деформация тканей, нарушение или прекращение функционирования систем организмов. У пациентов наблюдается:
- Наличие атеросклероза,
- Наличие артериосклероза, который приводит к инфаркту, инсульту,
- Кардиомиопатия,
- Нарушение внутриорганного кровоснабжения,
- Нарушение сердечной деятельности,
- Острая легочная и сердечная недостаточность, аритмия,
- Изменение в головном мозге и щитовидной железе дистрофического и склеротического характера.
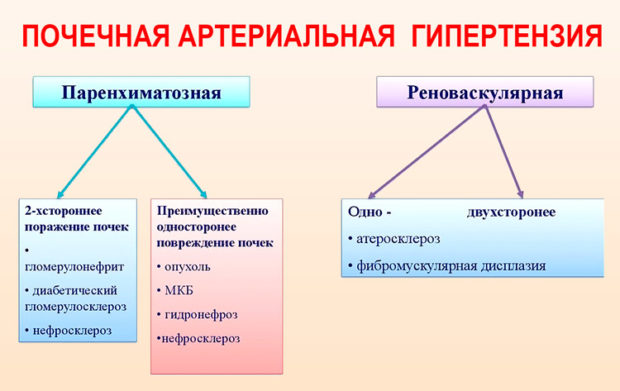
Влияние работы почек на гипертонию
Симптоматическая гипертония чаще всего вызывается патологией почек (хроническим гломерулонефритом) или инфекциями мочевой системы.

Процесс регулирования АД невозможен без нормальной работы почек. Этот орган вырабатывает важный гормон ренин, который входит в систему РААС (ренин-ангиотензин-альдостероновая система). Она отвечает за водно-солевой обмен и артериальное давление. Стеноз почечных артерий запускает систему РААС. Происходит выработка вазоконстриктора ангиотензина II и спазмы сосудов. Нарушенная микроциркуляция крови приводит к возникновению гипертонической болезни. Жизненно важные органы получают меньше питательных веществ и кислорода, что приводит к нарушению их работы.
Лечение гипертонии
На первой стадии врачи обычно рекомендуют здоровый образ жизни. Этого достаточно для предотвращения развития заболевания. Нужно всего лишь пересмотреть условия и время работы и отдыха, исключить эмоциональные нагрузки и стрессовые ситуации.

Минимизация причин развития АГ также включает в себя:
- Постепенное снижение веса,
- Сокращение в рационе доли животных жиров,
- Употребление большего количества свежих овощей и фруктов,
- Употребление большего количества рыбы и морепродуктов,
- Уменьшение потребления соли,
- Отказ от курения,
- Уменьшение употребления алкоголя,
- Регулярные посильные физические упражнения,
- Прогулки на свежем воздухе,
- Продолжительный сон.
Вторая стадия требует приема лекарственных препаратов, которые назначает врач исходя из анализов и обследования. Дополнительно назначается и немедикаментозная терапия. К ней относится иглоукалывание, фитотерапия, электросон, массаж. При наличии различных синдромов гипертонической болезни лечение должно быть направлено на нормализацию АД и восстановление работы пораженных органов.
Медикаментозное лечение ГБ
Наиболее часто врачи назначают лекарства, которые позволяют:
- Сохранить нормальный обмен углеводов и жиров,
- Вывести из организма лишнюю жидкость,
- Сохранить нормальный уровень электролитов,
- Не спровоцировать привыкания к медикаментам,
- Сохранить нормальное эмоциональное состояние больного.
Лечение должно быть непрерывным. Даже небольшой перерыв в приеме лекарств может спровоцировать развитие криза, привести к инфаркту миокарда и инсульту.
Чтобы повысить эффективность лекарственных препаратов нужно придерживаться несложных правил:
- Принимать медикаменты за час до трапезы или два часа после нее,
- Если таблетки принимаются во время обеда или завтрака, нельзя есть горячую или холодную пищу,
- Нельзя во время приема лекарств есть пищу с высоким содержанием белка — это снижает терапевтический эффект,
- Запивать таблетки только кипяченой водой объемом от 50 до 100 мл.
Монотерапия продолжается, если в ходе лечения наблюдается прогресс. Если же положительный результат не наступает, врач подбирает препараты из разных групп. Так бета-адреноблокатор сочетают с диуретиками или ингибиторами АПФ, антагонистами кальция. Реже врачи подбирают комплекс из ингибиторов АПФ с диуретиками.
Источник
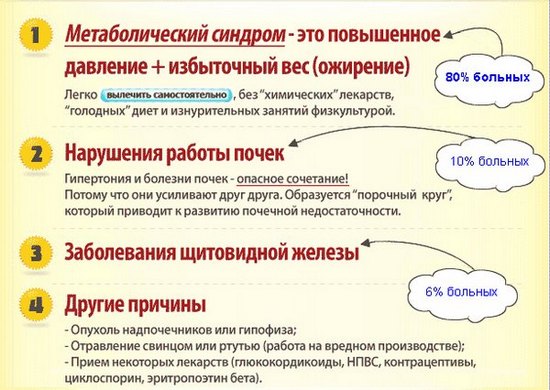
Под понятием патогенеза подразумевается совокупность факторов, способствующих появлению заболевания, дальнейшему его развитию и исходу. Артериальная гипертензия – это состояние, при котором артериальное давление не опускается ниже 140/90 мм рт. ст. более 14 дней. Причинами артериальной гипертензии становятся повышение сердечного выброса или увеличение периферического сопротивления в сосудах. Часто у пациентов сочетаются оба этих фактора.
С чем связан патогенез
 Патогенез артериальной гипертензии связан с нарушениями функций организма, это:
Патогенез артериальной гипертензии связан с нарушениями функций организма, это:
- повышение уровня адреналина, ренина, альдостерона, ангиотензина;
- сильное торможение, высокое возбуждение в области коры головного мозга;
- тоническое сокращение артериол, следствием чего становится гипертрофия, ишемия (недостаточное кровоснабжение) органов.
Этиопатогенез повышения артериального давления (АД) начинается вследствие перенесенного стресса психоэмоционального характера. Далее развивается нарушение липидно-белкового обмена веществ, образуется застойный очаг постоянного возбуждения ЦНС. Как следствие, образуются спазм артерий и развитие гипертонической болезни. Артериальная гипертензиятесно связана с эндокринным характером патогенеза.
Причины возникновения артериальной гипертензии
Артериальная гипертензия, этиология заболевания и патогенез до конца не изучены. Известно, что причины патологии связаны с нарушением механизмов регуляции, последующих функциональных и органических дисфункций.
Механизмы регуляции в основе гипертензивного патогенеза следующие:
- Гиперадренергический: связан с увеличением симпатического тонуса, плотностью и чувствительностью адренергических рецепторов, активацией симпатоадреналовой системы.
- Натрий-объем зависимый: связан с задержкой жидкости в организме. Чрезмерное употребление соли приводит к увеличению объема межтканевой жидкости, увеличению венозного возврата и сердечного выброса.
- Гиперрениновый: повышение уровня ренина с дальнейшим увеличением ангиотензина II, альдостерона.
- Кальций-зависимый: накопление кальция в гладких мышцах сосудов.

Следующим этапом после длительного психоэмоционального стресса, сопутствующего ему почечного фактора, относится прогрессирование атеросклеротического процесса. Атеросклероз – заболевание сосудов хронического характера, сопровождающееся накоплением «плохого» холестерина. Сосуды теряют эластичность, становятся более ломкими и не способны полноценно обеспечивать свою функцию. Сердцу приходится усиленно выбрасывать кровь, чтобы она циркулировала в сужающихся сосудах. Развивается гипертония, и если заболевание не лечить, симптомы будут только усугубляться.
Повышенное давление носит доброкачественный и злокачественный характеры. Вот почему так важно вовремя лечить болезнь на ранней стадии и наблюдаться у врача-кардиолога.
Наследственный патогенез и внешнее воздействие
Первичная (эссенциальная) артериальная гипертензия связана с наследственной предрасположенностью и внешним воздействием. Характерная особенность данной этиологии – устойчивое повышение АД, но при этом не поражаются органы-мишени, системы организма.
Этиопатогенезом данной АГ являются:
- гормональные нарушения;
- проведенная ранее солевая диета;
- наследственность;
- прием сосудосуживающих препаратов.
К наследственному патогенезу относятся:
-
 Болезни почек, при которых нарушается водно-солевой обмен. Задержка жидкости повышает нагрузку на сердечную мышцу и, как следствие, увеличивает показатели АД. Возможные осложнения при отсутствии лечения – нефрит почек, хроническая форма заболевания почек.
Болезни почек, при которых нарушается водно-солевой обмен. Задержка жидкости повышает нагрузку на сердечную мышцу и, как следствие, увеличивает показатели АД. Возможные осложнения при отсутствии лечения – нефрит почек, хроническая форма заболевания почек. - Новообразования в надпочечниках. Дисфункция секреции альдостерона, нарушающего водно-солевой баланс, развивающего гиперальдостеронизм.
- Реноваскулярная гипертензия – недостаточное кислородное насыщение почек абдоминальными аортами. Нехватка кислорода приводит к сужению сосудов и частому сердцебиению. Характерно для курильщиков, детей, пожилых лиц.
- Прием препаратов с побочными эффектами: жаропонижающих, глицериновой кислотой, стероидов кортизона.
- Беременность, особенно в третьем триместре. Часто сопровождается поздним токсикозом. Уровень АД достигает 140/90 мм рт. ст. Показатели выше должны стать поводом для визита к врачу и дальнейшего лечения.
- Феохромоцитома – разновидность опухоли надпочечников, при которой повышается адреналин. Это приводит к учащению сердцебиения, перенаправлению крови в нижние конечности. У больного, как правило, повышается температура, наблюдается дрожь. Возрастает риск ренопаренхиматозных осложнений, воспаления гломерул (клубочковый нефрит).
Другие факторы риска
Наследственная предрасположенность имеет большое, но не самое решающее значение. Причинами возможного развития гипертонической болезни являются:

- нервное перенапряжение;
- лишний вес;
- воздействие внешних факторов: работа на вредном производстве, повышенный шумовой фон, отравление вредными газами;
- чрезмерное употребление соленой, жирной пищи;
- злоупотребление крепкими напитками: кофе, чаем, алкоголем;
- возрастные изменения;
- гормональные изменения: у подростков в период роста и развития, у женщин – в климактерический период.
Симптоматическая гипертония – заболевание, связанное с первичной болезнью органов, влияющих на нарушение функциональных систем.
Симптомы гипертонии
Ярко выраженные признаки гипертонии появляются лишь на поздних стадиях, болезнь способна долго себя не проявлять. Опасность гипертонической болезни в том, что органы недостаточно снабжаются кислородом. По степени симптоматики выделяются четыре направления разрушающего действия:
-
 Нарушенное функционирование артерий. При этом потеря эластичности сопровождается отложением жировых элементов. Если такой процесс происходит в области сердца, возможна стенокардия («грудная жаба»), в нижних конечностях – перемежающаяся хромота.
Нарушенное функционирование артерий. При этом потеря эластичности сопровождается отложением жировых элементов. Если такой процесс происходит в области сердца, возможна стенокардия («грудная жаба»), в нижних конечностях – перемежающаяся хромота. - Тромбоз – перенасыщение крови тромбами. Тромб в сердечной артерии приводит к инфаркту, в каротидной артерии – к инсульту. Поражаются почки, развивается геморрагия, частичная потеря зрения.
- Поражение мозга и сердца. Включается компенсаторный механизм, при котором потребность в кислороде мозга компенсируется отбором кислорода из других органов. Если присутствуют холестериновые бляшки в сосудах, риск получить инсульт возрастает в разы. Из-за перегрузки сердечная мышца становится слабее и не справляется с кровоснабжением всех органов кислородом.
- Нарушение работы почек и зрения. Из-за интенсивной работы почек ухудшается фильтрация крови, в ней остается больше токсинов, в норме покидающих организм с мочой. Начинается воспалительный процесс – пиелонефрит. Ухудшение зрения проявляется через несколько лет после начала развития гипертонии, хотя все это время глаза испытывали недостаток кислорода и дегенерацию сетчатки.
Классификация АГ
Возможные осложнения по степени повышения АД:
- I степень: АД 140-159/90-99 мм рт. ст. Низкий фактор риска: порядка 15% в ближайшие 10 лет;
- II степень: АД 160-179/100-109 мм рт. ст. Наличие 1-2 факторов повышает риск развития сахарного диабета, других осложнений на 15-20%;
- III степень – АД выше 180/110 мм рт. ст. Наличие трех и более факторов: риск поражения органов-мишеней, сахарного диабета разной степени, других осложнений — на 20-30%.

А также высокий риск инсульта, инфаркта миокарда, стенокардии, хронической сердечной недостаточности, расслоения аневризмы аорты, кровоизлияния в глазах. При злокачественном течении артериальной гипертензии возрастает риск получения гипертонического криза. Риск осложнений порядка 30% в ближайшие 10 лет.
Другие факторы риска:
- мужской пол от 50 лет, женский – от 65;
- вредные привычки: курение, алкоголь;
- лишний вес;
- холестерин от 6,5 ммоль/л.
Общие симптомы АГ:

- головная боль, особенно ночью, в области лба, затылка, по всей окружности;
- головокружение;
- тошнота,рвота;
- шум в ушах;
- нарушения зрения, в том числе появление «мушек» перед глазами;
- сердечные боли;
- покраснение лица;
- повышенная тревожность.
Диагностика заболевания
Диагностирование высокого давления производится лабораторными и инструментальными методами.
В лабораторные исследования входят:
- расширенный (биохимический и общий) анализ крови и мочи;
- анализы мочи по Зимницкому и Нечипоренко;
- проба Реберга.
 Инструментальные методы исследования включают в себя:
Инструментальные методы исследования включают в себя:
- ЭКГ;
- ЭхоКГ;
- УЗИ почек/надпочечников;
- РГ грудной клетки;
- суточный мониторинг показаний томографа.
Помимо того, необходима консультация офтальмолога с целью проведения офтальмоскопии глазного дна для выявления степени поражения зрительного органа.
Рекомендуется консультация у невропатолога для выявления возможных рисков со стороны симпатической или центральной нервной систем, а также для исключения АГ, связанной с поражением ЦНС (менингитом, энцефалитом, опухолью мозга, абсцессами, острой порфирией, интоксикацией медпрепаратами или алкоголем).
Источник
Содержание
Что такое гипертоническая болезнь
- Этиология заболевания
- Патогенез гипертонии
- Факторы риска
- Классификация артериальной гипертензии
- 3 стадии первичной гипертензии
- Симптомы гипертонической болезни
- Диагностика гипертонической болезни
- Заболевания, сопровождающие повышенным артериальным давлением
- Лечение гипертонической болезни
- Немедикаментозные методы лечения артериальной гипертензии
- Медикаментозное лечение артериальной гипертензии
- Комбинации препаратов для лечения артериальной гипертензии
- Профилактика гипертонической болезни
Гипертоническая болезнь является самым распространенным заболеванием системы кровообращения во всем мире. Около 30% населения земного шара страдают этим недугом. В последние годы отмечается значительное «омоложение» заболевания — среди заболевших все больше людей молодого, среднего возраста.
Гипертония чревата тяжелыми, инвалидизирующими осложнениями, нередко приводит к смерти. В то же время при соблюдении ряда правил возникновение и развитие заболевания можно отсрочить на годы. Каждый человек должен быть знаком с факторами риска развития гипертонии, ее симптомами и принципами лечения.
Что такое гипертоническая болезнь
Гипертоническая болезнь или артериальная гипертензия (синоним: эссенциальная гипертензия, первичная гипертензия) — хронически протекающее, склонное к прогрессированию заболевание, в клинической картине которого ведущим симптомом является стойкое, продолжительное повышение артериального давления (т.е. синдром артериальной гипертензии).
Критериями артериальной гипертензии принято считать систолическое артериальное давление (АД) свыше или равное 140 мм рт. ст. и/или диастолическое АД, превышающее 90 мм рт. ст.
Этиология заболевания
Гипертоническая болезнь считается идиопатическим заболеванием, непосредственные причины ее возникновения не установлены.
Среди многочисленных теорий возникновения и развития первичной гипертензии наибольшее распространение получила классическая нейрогенная теория, разработанная отечественными учеными А.Л.Мясниковым и Г.Ф.Лангом. Данная концепция расценивает гипертоническую болезнь как невротическое состояние высшей нервной деятельности. Пусковым механизмом считается нервное перенапряжение (острое или длительное, хроническое), которое вызывает нарушение трофики структур головного мозга, отвечающих за регуляцию АД. Особое значение имеют эмоции, не получившие реализации в двигательной сфере, так называемые «неотреагированные эмоции».
В возникновении первичной гипертензии прослеживается генетическая предрасположенность. У 35-50% людей, страдающих гипертонией, отмечается семейный характер заболевания. Конкретный ген, дефект которого приводил бы к стойкому повышению АД, не выявлен. Вероятно, заболевание имеет полигенный тип наследования.
Патогенез гипертонии
Патогенез первичной гипертензии сложен и на различных стадиях имеет свои особенности. Согласно нейрогенной теории, под действием нервного перенапряжения снижается тормозное влияние коры больших полушарий головного мозга на подкорковые (гипоталамические) вегетативные центры, что вызывает активацию прессорной (сосудосуживающей) симпато-адреналовой системы. Происходит выброс адреналина, возрастает сердечный выброс, сужаются артерии (включая почечные), повышается АД. Спазм почечных артерий активирует другую мощнейшую прессорную систему — ренин-ангиотензин-альдостероновую, которая вносит свой весомый вклад в повышение АД. Со временем подключаются и другие сосудосуживающие агенты — антидиуретический гормон, простациклин, эндотелин, тромбоксан. Им противостоят депрессорные системы —сосудорасширяющие простагландины, калликреин-кининовая, система натрийуретических пептидов. Длительный спазм артерий приводит к нарушению функции их внутренней оболочки (эндотелия), перестройке стенок сосудов и способствует развитию атеросклероза.
Факторы риска
К факторами риска причисляют признаки, наличие которых у человека увеличивает вероятность развития заболевания. Многообразие факторов риска возникновения первичной гипертензии разделяют на две группы — модифицируемые и немодифицируемые.
1. Немодифицируемые факторы риска (воздействовать на них невозможно)
К ним относятся:
- мужской пол — среди мужчин молодого, среднего возраста заболеваемость гипертонией выше, чем среди женщин в этом же возрасте. Низкая заболеваемость у женщин объясняется защитным действием эстрогенов. Распространенность гипертонии у представителей обоих полов старше 60 лет примерно одинакова;
- возраст (более 50-60лет) — распространенность гипертонии резко увеличивается в пожилом возрасте;
- наследственность — наличие в семье случаев заболевания эссенциальной гипертензией повышает риск заболевания.
2. Модифицируемые факторы риска (подвергаются воздействовать)
К ним относят:
- курение — никотин обладает мощным сосудосуживающим эффектом. Активное и пассивное курение приводят к спазму кровеносных сосудов, повышению АД;
- ожирение — т.е. индекс массы тела выше 30 кг/м2. Клинические исследования доказывают, что заболеваемость гипертонией повышается по мере роста массы тела человека. Особенно опасно отложение подкожного жира в районе талии (абдоминальное ожирение), т.к. оно сопряжено с крайне высоким риском возникновения первичной гипертензии. Это объясняется стимуляцией симпато-адреналовой системы у тучных людей. Окружность талии свыше 80 см для женщин и свыше 94 см для мужчин — серьезный фактор риска появления гипертонии;
- малоподвижный образ жизни (гиподинамия) — недостаточная физическая активность провоцирует развитие ожирения;
- избыточное поступление поваренной соли с пищевыми продуктами (свыше 5 г за сутки);
- чрезмерное употребление алкоголя (свыше 30 г этилового спирта в сутки);
- несбалансированное питание (высококалорийное, с избытком насыщенных жиров) — провоцирует ожирение;
- стрессовые ситуации.
Классификация артериальной гипертензии
Первичную гипертензию классифицируют по уровню артериальной гипертензии, по характеру поражения органов-мишеней.
1. Классификация уровней артериальной гипертензии (АГ)
Категория Систолическое АД, мм рт. ст. Диастолическое АД, мм рт. ст.
- Артериальная гипертензия I степени 140-159 90-99
- Артериальная гипертензия II степени 160-179 100-109
- Артериальная гипертензия III степени ≥180 ≥110
2. Классификация по характеру поражения органов-мишеней
Органами-мишенями называют те органы, в которых в первую очередь возникают патологические изменения вследствие гипертонии. Для первичной гипертензии мишенями являются сердце, почки, головной мозг, сетчатая оболочка глаза, кровеносные сосуды.
3 стадии первичной гипертензии
Принято выделять 3 стадии первичной гипертензии:
I стадия — характерно отсутствие изменений со стороны органов-мишеней;
II стадия — имеются изменения органов-мишеней, не проявляющееся какими-либо симптомами:
сердце: увеличение левого желудочка (по результатам ЭКГ или УЗИ сердца);
сосуды: признаки утолщения стенок, наличия бляшек (по результатам УЗИ, ангиографии);
почки: снижение функции, микроальбуминурия (обнаружение небольших порций белка в моче);
сетчатка глаза: сужение, извитость сосудов;
III стадия — присутствуют симптомы изменений со стороны органов-мишеней:
сердце: ишемическая болезнь, сердечная недостаточность;
головной мозг: транзиторное нарушение мозгового кровотока, инсульт;
почки: почечная недостаточность;
сосуды: окклюзия периферического кровеносного сосуда, расслаивающая аневризма аорты;
сетчатка глаза: отек, кровоизлияния, экссудаты.
Симптомы гипертонической болезни
В ряде случаев длительное время единственным симптомом эссенциальной гипертензии остается повышение АД. Оно может сопровождаться неспецифическими жалобами на боль в голове (возникает по утрам, по типу «тяжелой головы», с локализацией в затылочной области), раздражительность, чрезмерную утомляемость, нарушения сна, общую слабость, головокружение, учащенное сердцебиение.
Ярким признаком болезни считаются гипертонические кризы — непродолжительные (от 1-2 часов до 2-3 суток) обострения болезни, проявляющиеся внезапным повышением АД. Они возникают примерно у трети пациентов.
Различают 2 типа кризов при гипертонии: первого порядка (адреналовые) и второго порядка (норадреналовые).
Гипертонический криз первого порядка развивается чаще у людей среднего возраста. Подъем АД возникает ночью, сопровождается головной болью, ознобом, похолоданием конечностей, тревогой, беспокойством, учащенным сердцебиением.
Гипертонический криз второго порядка характерен для людей пожилого возраста. Подъем АД сопровождается выраженной головной болью, нарушениями зрительного восприятия, заторможенностью, сонливостью, тошнотой, рвотой.
При длительном стаже гипертонии в клинической картине ведущее место занимают симптомы заболеваний органов-мишеней: загрудинные боли при стенокардии, одышка, отечность при сердечной недостаточности, симптомы перенесенного инсульта и др.
Диагностика гипертонической болезни
Для того, чтобы утвердить человеку диагноз гипертоническая болезнь, нужно выявить стойкое повышение АД и исключить наличие других болезней, для которых характерен синдром артериальной гипертензии.
Повышение кровяного давления определяется с помощью обычного тонометра — АД измеряет врач или сам пациент. Непременным условием является соблюдение методики измерения АД — измерение производят после 3-5 минут отдыха в комфортной обстановке, сидя, в состоянии покоя, плечо и сердце должны располагаться на одном уровне. Уровень АД свыше или равный 140/90 мм рт. ст. говорит о подозрении на эссенциальную гипертензию. В диагностически сложных случаях применяется методика суточного мониторирования артериального давления.
Заболевания, сопровождающие повышенным артериальным давлением
Кроме гипертонической болезни, существует еще целый ряд заболеваний, сопровождающихся повышением АД: патологии почек (хронический пиело-/гломерулонефрит), вазоренальная гипертензия (вызванная сужением почечной артерии), опухоль надпочечников — феохромоцитома, коарктация аорты (врожденный дефект сосуда), эндокринные нарушения (синдром Конна, болезнь Иценко-Кушинга). Чтобы исключить наличие этих патологий, врач назначает комплексное обследование.
Дополнительное обследование направлено на обнаружение патологий органов-мишеней. Оно позволяет уточнить стадию гипертонической болезни, назначить соответствующее лечение.
Диагностические мероприятия включают в себя:
- ЭКГ: могут присутствовать признаки увеличения левого желудочка (гипертрофии), ишемические изменения, признаки перенесенного острого инфаркта миокарда.
- рентгенография органов грудной клетки: могут быть выявлены изменения контура сердца (проявление гипертрофии левого желудочка);
- эхокардиография (УЗИ сердца): могут обнаруживаться гипертрофия левого желудочка, расширение полостей сердца, снижение его работы;
- исследование глазного дна: определяются суженные артерии сетчатки, расширенные вены, на поздних стадиях — кровоизлияния, экссудаты, отек;
- анализ крови: определяется количество холестерина, показатели работы почек (креатинин, мочевина);
- анализ мочи: выявляются нарушения функционирования почек, микроальбуминурия и др.
Лечение гипертонической болезни
В лечении первичной гипертензии с успехом применяются немедикаментозные и медикаментозные методы, взаимодополняющие друг друга.
Немедикаментозные методы лечения артериальной гипертензии
Назначаются абсолютно всем пациентам с гипертонией, даже если человек получает лекарственные препараты для контроля АД. Эти меры подразумевают устранение факторов риска путем модификации устоявшегося образа жизни и привычек человека. Учеными доказано, что немедикаментозное лечение в определенных случаях по эффективности не уступает лечению лекарственными препаратами.
Основные направления:
- ограничение количества поваренной соли, поступающей с пищей (до 5-6 г в сутки). Это подразумевает полный отказ от таких продуктов питания, как колбасы, сосиски, соленые сыры, консервированные продукты, соленая рыба. Также следует учесть, что значительное количество соли содержится в хлебобулочных изделиях;
- борьба с избыточным весом— людям, страдающим первичной гипертензией, рекомендуется снизить калорийность пищевого рациона путем ограничения употребления жиров;
- ограничение употребления алкогольсодержащих напитков — до 30 г этилового спирта в сутки;
- полный и строгий отказ от табакокурения — при необходимости прибегнуть к помощи врача-нарколога;
- регулярные физические нагрузки — умеренные, желательно ежедневные, продолжительностью не менее получаса. Предпочтительны мероприятия на свежем воздухе: пробежки трусцой, ходьба в ускоренном темпе, катание на велосипеде.
Медикаментозное лечение артериальной гипертензии
Подразумевает применение лекарственных препаратов.
Для эффективного лечения первичной гипертензии экспертами рекомендованы несколько классов препаратов, Они снижают артериальное давление, воздействуя на разных этапах патогенеза заболевания.
Основные классы лекарственных препаратов:
- ингибиторы ангиотензинпревращающего фермента — иАПФ (зофеноприл, каптоприл, периндоприл, рамиприл, фозиноприл, эналаприл и др.);
- блокаторы ангиотензиновых рецепторов — сартаны (валсартан, кандесартан, лозартан, олмесартан, телмисартан, эпросартан и др.);
- антагонисты кальция (нифедипин, амлодипин, фелодипин);
- диуретики (индапамид, гидрохлортиазид, хлорталидон);
- блокаторы (бисопролол, карведилол, небиволол, атенолол, метопролол, и др.);
- ингибиторы ренина (алискирен);
- препараты центральног
