При гипертонии 1 степени экг

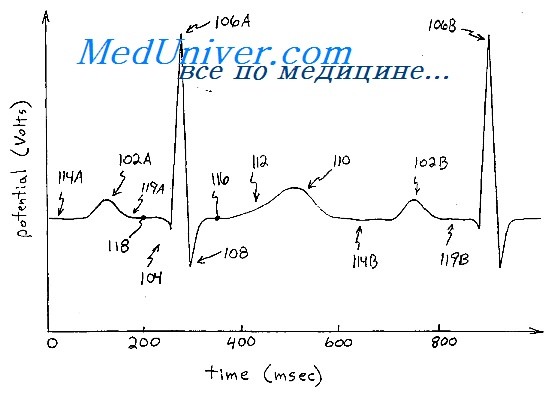
ЭКГ при гипертонической болезни. ЭКГ при миокардитахПри гипертонической болезни вследствие длительной систолической перегрузки левого желудочка развивается его гипертрофия. Это ведет к отклонению электрической оси влево и кзади от нормального положения. В левых грудных отведениях зубец Р увеличивается, сегмент S—Т смещается вниз и зубец Т снижается или становится отрицательным. На I стадии болезни ЭКГ обычно не изменяется. При II А стадии на ЭКГ наблюдаются умеренные изменения комплекса QRS и зубца Т, небольшое отклонение электрической оси сердца влево, увеличение амплитуды зубца Rv4,5, углубление зубца SIII,V1,2, снижение зубца TI,II,aVL,V4-6. Во II Б стадии гипертонической болезни изменения на ЭКГ более выражены, чаще и значительнее отклонение электрической оси влево. Амплитуда зубца RI,aVL,V5,6 зубца SIII,V1,2 резко увеличена, часто соответствует критериям Соколова и Лайона, сегмент S—ТI,aVL,V4-6 смещен ниже изолинии, зубец TI,II,aVL,V4-6 низкий, сглаженный или отрицательный, сегмент S—Tv1,2 значительно приподнят, зубец Т v1,2 высокий. Для ЭКГ в III стадии гипертонической болезни характерно еще большее, чем при II Б стадии, отклонение электрической оси влево, изменения сегмента S—Т и зубца Т. Часто определяется замедление внутрижелудочковой проводимости по типу блокады левой передней или двух левых ветвей пред-сердно-желудочкового пучка.
ЭКГ при миокардитахВоспалительный процесс в миокарде может быть ограниченным или диффузным. В зависимости от распространенности процесса и его локализации на ЭКГ в соответствующих отведениях наблюдаются изменения сегмента S—Т и зубца Т. Комплекс QRS при миокардите редко бывает значительно измененным, то есть воспалительные явления обычно не приводят к обычным крупноочаговым некрозам в мышце сердца. Можно наблюдать лишь зазубренность или расщепление зубцов комплекса QRS, что свидетельствует о нарушении процессов охвата возбуждением миокарда желудочков. Иногда появляется блокада ветвей предсердно-желудочкового пучка. Нарушение атриовентрикулярной проводимости — наиболее характерный и ранний электрокардиографический признак ревматического миокарда. Это объясняется тем, что при ревмокардите в экссудативной фазе воспалительный отек и клеточная инфильтрация часто поражают атриовентрикулярную проводящую систему сердца. Чаще всего наблюдается неполная атрио-вентрикулярная блокада I и II степени. Сравнительно часто при миокардитах возникают синусовая тахикардия или брадикардия, а также экстра-систолия с различной локализацией эктопического источника возбуждения. После исчезновения острых проявлений ревматического миокардита иногда остаются признаки поражения проводящей системы сердца, особенно в виде удлинения интервала Р—Q. При идиопатическом миокардите типа Абрамова—Фидлера на ЭКГ определяются признаки глубокого изменения миокарда диффузного характера, которые могут сочетаться с признаками очаговых поражений, в результате возможна ошибочная диагностика инфаркта миокарда. Чаще всего при этом на ЭКГ регистрируется отрицательный зубец Т и смещение вниз сегмента S—Т, иногда приподнятость его. Нередко бывают блокада левой ножки предсердно-желудочкового пучка, частая экстр асистолия из левого или правого желудочка, иногда политопная экстрасистолия. – Также рекомендуем “ЭКГ при осложнениях гриппа. ЭКГ при пороках сердца – митральном стенозе” Оглавление темы “Дифференциация ЭКГ. Фонокардиография”: |
Источник
 Наверное, сегодня невозможно найти человека, который бы не знал, что такое гипертония. Артериальная гипертензия – заболевание, при котором отмечается хроническое повышение давления выше 140/90. Для этого диагноза выделяют 3 степени проявления. Если среднестатистическое АД незначительно выше нормальных показателей, врачи могут диагностировать гипертонию 1 степени, риски, причины и лечение которой рассмотрим в этой статье.
Наверное, сегодня невозможно найти человека, который бы не знал, что такое гипертония. Артериальная гипертензия – заболевание, при котором отмечается хроническое повышение давления выше 140/90. Для этого диагноза выделяют 3 степени проявления. Если среднестатистическое АД незначительно выше нормальных показателей, врачи могут диагностировать гипертонию 1 степени, риски, причины и лечение которой рассмотрим в этой статье.
Степени риска при начальной гипертонии
Если у больного была выявлена артериальная гипертензия 1 степени, врач должен установить вероятность возникновения осложнений со стороны сердечно-сосудистой системы для адекватного подбора терапии заболевания. История болезни пациента включает в себя эту информацию в графе полного диагноза, где она обозначена как «риск». В медицине рассматривается 4 степени риска при гипертонии:
- риск 1 – «Низкий риск»;
- риск 2 – «Средний риск»;
- риск 3 – «Высокий риск»;
- риск 4 – «Очень высокий риск».
 Оценка риска устанавливается исходя из его факторов, выявленных по результатам осмотра и опроса пациента. Низкая степень риска определяется при их отсутствии.
Оценка риска устанавливается исходя из его факторов, выявленных по результатам осмотра и опроса пациента. Низкая степень риска определяется при их отсутствии.
Риск 2 при гипертонии 1 степени устанавливается в тех случаях, когда у больного наблюдается 1-2 фактора риска (ФР).
Если у пациента три и более ФР, а также выявлены поражения сердца, головного мозга, почек, сосудов и присутствует сахарный диабет в анамнезе, специалисты диагностируют АГ 1 степени с риском 3.
«Риск 4» при начальной гипертонии устанавливается у больных с серьезными сердечно-сосудистыми нарушениями, цереброваскулярной болезнью и хронической болезнью почек.
Факторы риска
 К главному фактору риска можно отнести патологии органов и сосудов, страдающих в первую очередь от проявлений артериальной гипертензии (сердце, почки, головной мозг – в медицинской практике их называют органами-мишенями при АГ).
К главному фактору риска можно отнести патологии органов и сосудов, страдающих в первую очередь от проявлений артериальной гипертензии (сердце, почки, головной мозг – в медицинской практике их называют органами-мишенями при АГ).
Хроническая болезнь почек, ИБС, сердечная недостаточность, перенесенный инсульт не только ухудшают прогноз гипертонии первой степени, ускоряя возможность ее перехода в более глубокую стадию, но и повышают риск ухудшения работы всей сердечно-сосудистой системы.
Существуют и другие опасные для пациентов, страдающих гипертензией, факторы риска:
- повышенный уровень холестерина – дислипидемия;
- ожирение;
- наличие у ближайших родственников сердечно-сосудистых заболеваний;
- пульсовое давление (разница между систолическим и диастолическим АД) ≥ 60 мм рт. ст.;
- уровень глюкозы в крови ≥ 5,9 (для пациентов с диабетом – 7,0).
Мужчины обычно больше чем женщины подвержены сердечно-сосудистому риску, кроме того, он увеличивается после 55 и 65 лет для мужского и женского пола соответственно.
Стадии артериальной гипертензии
Для определения полной формы заболевания рассчитывают и его стадию. Ниже на примерах будет рассмотрено, что это такое.
Начальная стадия гипертонии подразумевает отсутствие поражений органов-мишеней, 2 стадия – одно или несколько патологических изменений, 3 стадия – наличие у больного сердечно-сосудистых заболеваний, цереброваскулярной болезни или хронической болезни почек.
Полный диагноз может выглядеть следующем образом: Артериальная гипертензия 1 стадии 1 степени. Дислипидемия. Риск 2.
Причины АГ 1 степени
- Курение и злоупотребление алкоголем. Табачные изделия и спиртные напитки способствуют сужению сосудов, что приводит к повышению АД.
- Малоподвижный образ жизни.
- Постоянное переутомление.
- Прием лекарств. Начальная форма гипертонии может быть вызвана некоторыми лекарственными препаратами (например, гормональными контрацептивами), повышающими давление в качестве своего побочного эффекта.
- Стрессы и психологические нагрузки. Переживания, нервозность, постоянная повышенная возбудимость и прочие психологические факторы нарушают сердцебиение и приводят к выработке адреналина, под воздействием которого сужаются кровяные сосуды.
- Отклонения в работе щитовидной железы и надпочечников.
- Излишнее употребление соленой пищи. Избыток соли в организме приводит к накоплению лишней жидкости. Данное нарушение способствует повышению АД.
- Избыточный вес или ожирение.
- Недостаток в рационе калия.
- Некоторые хронические заболевания: сахарный диабет, болезни почек, синдром сонного апноэ.
По происхождению все виды гипертонии можно разделить на 2 большие группы:
- Эссенциальная артериальная гипертензия – вид заболевания, при котором повышение АД не вызвано нарушениями работы каких-либо органов.
- Вторичная артериальная гипертония 1 степени устанавливается в тех случаях, когда причиной высокого давления являются определенные заболевания или поражения органов и систем, участвующих в регуляции артериального давления. Такая гипертония, в зависимости от варианта своего происхождения, может называться почечной, центральной (возникает при поражениях головного мозга), гемодинамической (возникает при патологиях аорты или аортального клапана), пульмоногенной (возникает при заболеваниях легких) и эндокринной (возникает при заболеваниях щитовидной железы или надпочечников).
Симптомы артериальной гипертензиии 1 степени
Пациенты, страдающие АГ 1 степени, чаще всего не имеют никаких симптомов. Лишь у некоторых из них могут наблюдаться:
- частые приступы мигрени, усиливающиеся при любой физической нагрузке;
- головокружения (иногда сопровождающиеся обмороками);
- боль в левой части грудной клетки, отдающая в лопатку или руку;
- учащение пульса;
- бессонница;
- шум в ушах;
- появление черных точек перед глазами.
Чаще всего симптомы при гипертонии 1 степени не проявляются совсем либо выражаются крайне слабо.
Диагностика гипертонии первой степени
 Однократное повышение систолического (верхнего) и/или диастолического (нижнего) давления не во всех случаях может говорить о наличии у человека артериальной гипертензии. Гипертоническая болезнь 1 степени выставляется только после длительного самостоятельного контроля артериального давления в течение установленного лечащим врачом времени либо суточного мониторинга АД в условиях стационара.
Однократное повышение систолического (верхнего) и/или диастолического (нижнего) давления не во всех случаях может говорить о наличии у человека артериальной гипертензии. Гипертоническая болезнь 1 степени выставляется только после длительного самостоятельного контроля артериального давления в течение установленного лечащим врачом времени либо суточного мониторинга АД в условиях стационара.
Начальная степень гипертонии выставляется пациентам, имеющим постоянное систолическое давление на уровне 140-159 мм рт. ст., и диастолическое – в пределах 90-99 мм рт. ст. Если хотя бы один из показателей превышает эти значения – можно говорить о более высокой степени заболевания. Гипертониками считаются и пациенты, у которых повышено только верхнее или нижнее давление, а второе стабильно остается в пределах нормы.
Лабораторные исследования
Тонометр может рассказать только о самом факте наличия заболевания. Для определения его происхождения, установления некоторых факторов риска, и исходя из полученной информации, выбора подходящего варианта лечения, больному могут быть выданы направления на общий и биохимический анализ крови и на анализ мочи. Женщинам для комплексного обследования также необходимо дополнительно сдать анализ на гормоны.
Диагностические исследования
Кроме лабораторных исследований, для выяснения полной картины протекания первой степени гипертонии, потребуется пройти и диагностические процедуры. Инструментальное обследование включает в себя:
- прослушивание сердца стетоскопом (эта простая операция позволяет оценить звучность сердечных тонов, обнаружить шумы в сердце и нарушения ритма);
- ЭКГ (проводится для оценки электрической активности сердечной мышцы за определенный промежуток времени);
- Эхокардиография (процедура, с помощью которой можно определить степень поражения сердца, установить размеры его отделов и оценить работу левого желудочка);
- МРТ головного мозга (позволяет определить, была ли вызвана артериальная гипертензия сосудистыми патологиями нервных тканей или имеет другую причину появления);
- УЗИ почек и надпочечников (помогает своевременно выявить заболевания, связанные с почками, и при необходимости включить их в факторы риска);
- допплерография (ультразвуковое исследование, назначаемое для изучения движения крови по сосудам);
- артериография (рентгенологический метод исследования, с помощью которого можно увидеть состояние стенок артерий и рассмотреть наличие либо отсутствие на них холестериновых бляшек и каких-либо дефектов).
В зависимости от симптомов больного, прохождение некоторых из перечисленных процедур может оказаться необязательным.
Лечение артериальной гипертензии 1 степени
 Лечение гипертонии 1 степени исходя из жалоб пациента и результатов диагностики будет проходить по индивидуальному плану. Чаще всего больные с таким заболеванием не нуждаются в госпитализации – с ним вполне можно справиться в домашних условиях.
Лечение гипертонии 1 степени исходя из жалоб пациента и результатов диагностики будет проходить по индивидуальному плану. Чаще всего больные с таким заболеванием не нуждаются в госпитализации – с ним вполне можно справиться в домашних условиях.
При отсутствии факторов риска или их незначительном количестве, пациенты с начальной артериальной гипертензией обычно не нуждаются в назначении медикаментозного лечения.
Немедикаментозное лечение артериальной гипертензии 1 степени
Принцип лечения пациентов с гипертонией – изменение образа жизни, которое подразумевает соблюдение следующих рекомендаций:
- корректировка веса, в случае необходимости – принятие мер для похудения;
- отказ от вредных привычек;
- регулярные умеренные физические нагрузки: легкий бег, ходьба, лечебная физкультура;
- ограничение потребления соли до 5 г/сутки;
- сокращение в рационе жирной пищи и увеличение растительной;
- периодическое употребление продуктов питания, содержащих в своем составе кальций (молочные продукты), калий и магний (овощи, сухофрукты, зерновые);
- недопущение психических и эмоциональных перенапряжений.
Кроме того, для лечения гипертонии первой степени при ее возникновении из-за нервозности и стрессов эффективны психотерапия и релаксация, рефлексотерапия, некоторые виды массажа, возможен прием БАДов и лекарств, содержащих в своем составе растительные средства – боярышник, пустырник и пр.
Таблетки для таких пациентов назначаются только при сохранении высоких показателей АД в течение длительного времени.
Медикаментозное лечение артериальной гипертензии 1 степени
Изначальное назначение антигипертензивных препаратов осуществляется врачом при наличии у больного трех и более факторов риска и уже имеющихся патологических изменениях в работе органов-мишеней, наличии в полной истории болезни пациента почечной недостаточности или сахарного диабета.
При гипертонии 1 степени могут быть назначены следующие препараты:
- Средства, действующие на ренин-ангиотензивную систему – лекарства, блокирующие или подавляющие выработку ангиотензина (гормона, вызывающего сосудосуживающую активность, которая приводит к повышению АД). Этот список включает в себя Каптоприл, Эналаприл и другие препараты.
- Бета-адреноблокаторы – лекарственные средства, снижающие ЧСС и силу сердечных сокращений, угнетающие сердечную проводимость и обладающие сосудорасширяющим действием. В эту категорию можно отнести Бисопролол.
- Блокаторы кальциевых каналов – препараты, работающие за счет сокращения доступа к свободному поступлению кальция к клеткам сердца, и вызывающие таким образом сосудорасширяющую активность. Эта группа включает в себя Амлодипин, Нифедипин и другие лекарственные средства.
- Мочегонные средства: Индапамид, Верошпирон.
В зависимости от причин, вызвавших артериальную гипертензию, врачом может быть определена необходимость приема антидепрессантов, транквилизаторов, успокоительных средств и других препаратов, действующих на центральную нервную систему.
Успешная терапия гипертонической болезни 1 степени подразумевает не только прием антигипертензивных препаратов (если есть такая необходимость), но и комплекс мероприятий, направленных на устранение причин, которые вызвали повышенное давление.
Правильно выяснить, как лечить гипертонию 1 степени, и выбрать для этого подходящее лекарство в каждом конкретном случае может только врач.
Начальная степень гипертензивной болезни при соблюдении всех прописанных врачом назначений может поддаваться полному излечению.
Источник
Гипертоническая болезнь — одно из самых распространенных сердечно-сосудистых заболеваний. По данным ВОЗ, от неё страдает больше 1,1 млрд. чел. во всем мире. Повышенное кровяное давление увеличивает риск развития других болезней сердца. Гипертония — среди основных причин смертности, причем заболевание быстро «молодеет». Оно встречается не только у пожилых, но и у молодых людей. Ниже — о том, почему оно появляется, как его распознать и контролировать.
Что такое гипертоническая болезнь?
Это хроническое состояние, при котором кровяное давление повышено. Его отмечают в виде двух чисел, и оптимальное значение — 120/80 мм рт. ст. Первое число — это систолическое давление, которое возникает при выбросе крови из левого желудочка сердца в аорту в момент систолы (сокращения желудочков сердца). Второе число означает диастолическое давление, когда сердечная мышца расслаблена. Кровяное давление повышается при физических нагрузках, эмоциональном возбуждении, но его значение должно быть близким к нормальному в состоянии покоя. Если при нескольких измерениях, выполненных в разное время, систолическое давление превышает 139 мм рт. ст. и/или диастолическое давление превышает 90 мм рт. ст., диагностируют гипертонию.
Стойкое повышение кровяного давления связывают с несколькими факторами, среди которых лишний вес и недостаточная физическая активность, неправильное питание, вредные привычки, высокий уровень стресса.
Причины и факторы риска
Гипертензия может быть первичной или вторичной:
- первичная (эссенциальная) гипертония встречается чаще — по разным оценкам в 85-95% случаев. Ее появление не связано с сопутствующими заболеваниями, давление повышается под влиянием комплекса факторов;
- вторичная (симптоматическая) гипертоническая болезнь встречается в 5-15%. В этом случае высокое давление относится к числу симптомов, которые могут быть связаны с эндокринными нарушениями, болезнями почек, аномалиями крупных сосудов.
Когда нарушается регуляция и поддержание оптимального кровяного давления, возникает первичная гипертония. Причиной ее возникновения обычно является постоянное нервное перенапряжение. При диагностике важно как можно точнее установить, чем вызвана гипертония, нет ли у нее вторичных причин (наличие болезней, из-за которых повышается давление).
Есть ряд факторов риска, увеличивающих шансы развития первичной гипертонии:
- лишний вес (ожирение);
- недостаточная активность, гиподинамия, отсутствие физических нагрузок;
- употребление алкоголя и курение;
- стресс, постоянное эмоциональное напряжение;
- недостаток сна, его низкое качество, бессонница;
- избыточное количество потребляемой соли;
- неправильно организованный режим сна и отдыха (в том числе из-за ненормированного или слишком длинного рабочего дня);
- изменения гормонального фона (у женщин могут быть связаны с приемом оральных контрацептивов, с наступлением менопаузы);
- наследственные факторы (всего выявлено более 20 генов, которые определяют предрасположенность к гипертонии);
- возраст старше 65 лет (заболевание может встречаться и у молодых людей, периодически контролировать артериальное давление стоит уже после 35 лет);
- неправильное питание (недостаток овощей и фруктов в рационе, избыток продуктов с высоким содержанием трансжиров и насыщенных жиров);
- болезни почек, сахарный диабет и некоторые другие сопутствующие состояния, заболевания.
Многие из этих факторов связаны между собой и усиливают действие друг друга. Часть из них можно контролировать (например, рацион и режим питания, сон, физическую активность, вес, употребление алкоголя, курение). Это — простой способ снизить риск появления гипертонии или улучшить самочувствие в случае, если давление уже повышено.
Классификация
Для классификации заболевания применяют два подхода: по степеням и стадиям. Степени гипертонии различаются тем, до каких значений поднимается артериальное давление, разница между стадиями — в течении заболевания, в количестве, тяжести сопутствующих органических поражений.
Первая степень
Систолическое артериальное давление — более 139 и менее 159 мм рт. ст., а диастолическое находится на уровне 90-99 мм рт. ст. При повышенных значениях нормализовать кровяное давление можно, скорректировав образ жизни. Для этого нужно увеличить физическую активность, скорректировать питание, отказаться от вредных привычек, снизить уровень стресса.
Вторая степень
При второй степени значения артериального давления становятся высокими и составляют 160-179 мм рт. ст. для систолического и 100-109 мм рт. ст. для диастолического. При таких значениях нагрузка на сердце сильно увеличивается. Кровоснабжение головного мозга ухудшается, и это может вызывать головные боли и головокружение, снижение работоспособности. Возникают изменения на глазном дне. Начинается склероз тканей и сосудов почек, выделительная функция нарушается, возможно развитие почечной недостаточности. Состояние сосудов ухудшается. Для лечения нужно изменить образ жизни, а также начать прием лекарств.
Третья степень
Значение систолического давления — выше 180 мм рт. ст., диастолического — выше 110 мм рт. ст. При гипертонической болезни нагрузка на сердце становится слишком высокой и провоцирует необратимые изменения. Давление нужно постоянно снижать с помощью лекарств. Без этого возникает угроза острой сердечной недостаточности, аритмии, стенокардии, инфаркта миокарда, других тяжелых состояний. Пациентам с гипертонией третьей степени нужно постоянно находиться под наблюдением у врача. Необходим непрерывный прием лекарств, снижающих кровяное давление.
| Артериальное давление | Систолическое (мм рт. ст.) | Диастолическое (мм рт. ст.) |
|---|---|---|
| В норме | < 130 | < 85 |
| В норме, т.н. предгипертония | 130–139 | 85–89 |
| 1 — лёгкая степень гипертонии | 140–159 | 90–99 |
| 2 — умеренная степень гипертонии | 160–179 | 100–109 |
| 3 — тяжёлая степень гипертонии | ≥ 180 | ≥ 110 |
Стадии гипертонии
Болезнь развивается постепенно. Всего выделяют три стадии.
- Первая стадия: умеренная гипертоническая болезнь. Кровяное давление нестабильно, его значения могут изменяться в течение дня. На этой стадии состояние внутренних органов и центральной нервной системы остается нормальным, признаков органического поражения нет. Гипертонические кризы случаются редко и протекают относительно легко.
- Вторая стадия: тяжелая гипертония. На второй стадии происходит значительное повышение артериального давления, самочувствие часто ухудшается, гипертонические кризы становятся тяжелыми. На этом этапе из-за постоянно высокого кровяного давления начинаются изменения внутренних органов. Появляются сосудистые нарушения, ухудшается кровоснабжение головного мозга. Артерии сетчатки сужаются. Развивается гипертрофия левого желудочка сердца, и это увеличивает риск тяжелых сердечных патологий. Появляются признаки нарушений работы почек (повышение уровня альбумина в моче, повышение уровня креатинина в сыворотке крови)
- Третья стадия: очень тяжелая гипертония. Кровяное давление становится критически высоким — выше 200 мм рт. ст. для систолического и 125 мм рт. ст. для диастолического. Усиливаются органические поражения, развивается сердечная недостаточность, тромбозы мозговых сосудов, аневризмы, почечная недостаточность и другие тяжелые состояния. Часто происходят тяжелые гипертонические кризы.
Симптомы
Даже при значительном повышении артериального давления у гипертонической болезни долгое время может не быть симптомов. По этой причине нужно периодически измерять кровяное давление (контроль особенно важен для тех, кто старше 35 лет). Измерить давление можно автоматическим электронным тонометром — такие приборы продаются в аптеках.
Среди основных симптомов гипертонии — головная боль, головокружение, тяжесть в голове. Эти проявления связаны со спазмом сосудов и ухудшением кровоснабжения головного мозга. Возможно кровотечение из носа, звон в ушах, снижение зрения, сердечные аритмии. При тяжелом течении гипертонической болезни может появляться слабость, боли в груди, тошнота, рвота, тремор («дрожание» мышц). Среди других симптомов — появление пелены или черных точек перед глазами, проблемы со сном, сильное сердцебиение, шум в ушах.
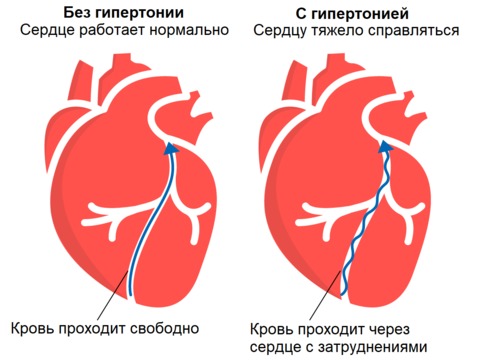 Рисунок 1. При гипертонической болезни стенки сердца могут гипертрофироваться — а это ухудшает кровообращение.
Рисунок 1. При гипертонической болезни стенки сердца могут гипертрофироваться — а это ухудшает кровообращение.
Если болезнь прогрессирует, острота зрения постепенно снижается, может уменьшаться чувствительность рук или ног, в тяжелых случаях возможен их паралич. В периоды стресса, на фоне нервного перенапряжения или физической активности симптомы могут нарастать. Чаще они проявляются у людей среднего и пожилого возраста. Заболевание протекает тяжелее при наличии лишнего веса, вредных привычек, при склонности к перееданию, при высоком уровне стресса.
Обратиться за консультацией к терапевту или кардиологу нужно при регулярных головных болях, головокружении, проблемах со зрением, если при самостоятельном измерении кровяного давления его значения часто повышены.
Диагностика
Обычно диагностика ведется в трех направлениях:
- измерение кровяного давления. Выполняется с интервалом в несколько часов или на протяжении 2-3 дней для того, чтобы определить степень гипертонии и ее стадию;
- выявление причин болезни. Важно определить, является ли артериальная гипертензия первичной или вторичной (вызванной другими заболеваниями). Во втором случае может потребоваться специфическое лечение;
- контроль общего состояния здоровья. При обследовании контролируют состояние сердца, сосудов головного мозга, глазного дна, почек. Из-за повышенного кровяного давления работа этих органов нарушается. При диагностике важно оценить их состояние.
На первом приеме врач проведет опрос, соберет детали анамнеза, которые относятся к заболеванию. Будет нужна информация о том, как долго пациент страдает от гипертонии, каким является уровень артериального давления, есть ли симптомы болезней сердца, апноэ, сильный храп, были ли у человека или его близких родственников инсульты, заболевания периферических артерий, подагра, диабет, болезни почек. Врач обязательно задаст вопросы об образе жизни: физической активности, вредных привычках, режиме питания, приеме лекарств.
Для пациентов с артериальной гипертензией проводят следующие обследования:
- измерение артериального давления. Его измеряют несколько раз в состоянии покоя (за полчаса до измерения исключают физическую активность, употребление кофеина, курение), измерения проводят в разное время суток;
- общее обследование: измерение роста и веса, окружности талии, прощупывание живота, оценка пульсации периферических артерий;
- анализ мочи. Важны уровни альбумина и креатинина — отклонение от нормы указывает на нарушение работы почек и требует проведения УЗИ;
- анализ крови для контроля уровней калия, креатинина, липидов, назначают УЗИ почек. Оценка уровня липидов нужна для контроля липидного обмена, чтобы исключить риск осложнений со стороны сердечно-сосудистой системы;
- ЭКГ выполняют при выявлении гипертрофии левого желудочка для контроля состояния сердца.
Дополнительно врач может направить пациента на кардиологическое или неврологическое обследование, на обследование органов дыхательной системы.
Лечение гипертонической болезни
Артериальная гипертензия — болезнь, которую нельзя окончательно вылечить, но можно контролировать. Терапия и изменение образа жизни позволяют остановить развитие гипертонии, уменьшить частоту и тяжесть кризов и убрать симптомы. Но самое главное — снизить риски для сердечно-сосудистой системы, головного мозга, почек.
Лечение начинают с коррекции образа жизни:
- отказ от курения;
- отказ от употребления алкоголя или существенное ограничение количества спиртного;
- диета: рацион корректируют, уменьшают потребление соли (менее 3,75 г в сутки), увеличивают количество овощей и фруктов (в идеале нужно 5 порций в день), цельнозерновых, молочных продуктов, продуктов со сниженной жирностью, ограничивают потребление калорий. Если нет противопоказаний и заболеваний почек, увеличивают употребление продуктов, содержащих калий (шпинат, фасоль, тыква, рыба, молоко, кефир, йогурт и другие);
- увеличение физической активности. Рекомендуют умеренные нагрузки, способствующие снижению веса и укреплению сердечно-сосудистой системы.
Артериальное давление при лечении снижают до целевых значений (ниже 130/80 мм рт. ст.), чтобы уменьшить риск осложнений. При таком снижении нужен постоянный контроль врача. Используемый для домашних измерений тонометр должен регулярно калиброваться. Для пациентов с диабетом, беременных женщин, пожилых и ослабленных людей применение антигипертензивных препаратов требует особой осторожности.
Для лечения гипертонии могут использоваться:
- адренергические модификаторы. Снижают активность симпатической нервной системы и уменьшают кровяное давление, но могут вызывать сонливость, заторможенность, и поэтому применяются редко;
- ингибиторы АПФ. Уменьшают периферическое сосудистое сопротивление, часто назначаются больным с диабетом;
- блокаторы рецепторов ангиотензина II. Имеют действие, схожее с ингибиторами АПФ, а поэтому не назначаются вместе с ними. Не назначаются при беременности;
- бета-блокаторы. Обеспечивают снижение артериального давления за счет замедления сердечного ритма;
- блокаторы кальциевых каналов. Снижают общее периферическое сосудистое сопротивление, могут провоцировать рефлекторную тахикардию;
- прямые вазодилататоры. Оказывают прямое действие на кровеносные сосуды, применяются при тяжелой гипертонии;
- диуретики. Уменьшают объем плазмы крови, что позволяет снизить артериальное давление, но при этом могут спровоцировать гиперкалиемию.
Важно! Назначать лекарства и их дозировки должен терапевт или кардиолог после обследования. Прием лекарств без назначения врача может быть опасным.
Если врач назначает прием лекарств, периодически нужно проходить контрольные осмотры, чтобы оценивать эффективность лечения и корректировать его. Важно скорректировать образ жизни, восстанавливать нормальное состояние здоровья так, чтобы для контроля течения гипертонической болезни требовалось минимальное количество медикаментов.
Возможные осложнения
Из-за повышенного кровяного давления стенки артерий теряют эластичность, а сердечная мышца работает со слишком высокой нагрузкой. Это увеличивает риск стенокардии, острой сердечной недостаточности, инфаркта. Из-за нарушений кровоснабжения головного мозга возможны транзиторные ишемические атаки и инсульты. Тяжесть гипертонии будет нарастать без лечения и коррекции образа жизни: давление продолжит повышаться, и это приведет к поражению внутренних органов, ухудшит общее состояние здоровья и самочувствие. Курение, употребление алкоголя, переедание, недостаток физической активности и высокий уровень стресса ускоряют развитие гипертонической болезни, делают ее течение более сложным.
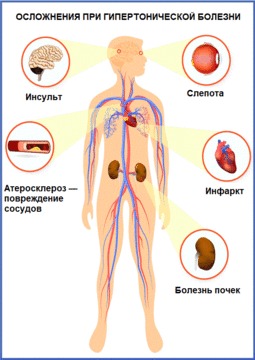 Рисунок 2. Наглядно: какие бывают осложнения при гипертонической болезни. Источник: СС0 Public Domain
Рисунок 2. Наглядно: какие бывают осложнения при гипертонической болезни. Источник: СС0 Public Domain
Последствия
Без лечения артериальная гипертензия провоцирует тяжелые последствия. Постоянный спазм сосудов головного мозга приводит к ишемии, инсульту. Они опасны тяжелой инвалидностью и даже смертью. Когда нагрузка на сердечную мышцу становится слишком высокой, возникает тахикардия, аритмия, сердечная недостаточность. Без лечения возможен инфаркт миокарда.
Тяжесть гипертонических кризов возрастает, они становятся осложненными, угрожают жизни и могут сопровождаться инсультом, острым коронарным синдромом и другими тяжелыми состояниями. Качество жизни на фоне гипертонической болезни без адекватной терапии и восстановления нормального состояния здоровья резко снижается, вплоть до тяжелой инвалидности.
Прогноз
Прогноз является хорошим, если пациент вовремя обращается к врачу, принимает меры для контроля кровяного давления и влияющих на гипертоническую болезнь факторов. В этом случае удается избежать отдаленных последствий гипертонии и ее тяжелого течения. Даже при тяжелой степени артериальной гипертензии необходимо проходить лечение и корректировать образ жизни.
Профилактика
Для профилактики гипертонической болезни рекомендован самостоятельный контроль артериального давления в возрасте старше 35 лет или при появлении симптомов гипертонии. Важно исключать действие факторов, провоцирующих повышение кровяного давления: контролировать питание, исключить курение и употребление алкоголя, снижать уровень стресса, больше времени уделять физической активности: словом, вести здоровый образ жизни.
 Рисунок 3. Профилактика гипертонии. Источник: СС0 Public Domain
Рисунок 3. Профилактика гипертонии. Источник: СС0 Public Domain
Заключение
Артериальная гипертензия — опасное заболевание, но его можно контролировать, сохраняя нормальное состояние здоровья и снижая риск осложнений. Для этого важно следить за уровнем артериального давления, контролировать вес, вести здоровый образ жизни, проходить профилактические осмотры у терапевта или кардиолога.
Источники
- George L. Bakris, MD, Артериальная гипертензия. // Справочник MSD – 2019
- Российское кардиологическое общество. Клинические рекомендации. Артериальная гипертензия у взрослых. – 2019
- WHO. Гипертония.
Источник