Роль нервной системы в регуляции артериального давления
Общий рейтинг статьи/Оценить статью
[Всего голосов: 6 Общая оценка статьи: 5]
Задумывались ли вы когда-нибудь о том, как происходит регуляция артериального давления? Скорей всего, этот вопрос не очень беспокоит людей, которые не имеют проблем с сердечно-сосудистой системой. А вот любознательные гипертоники наверняка пытались уже понять, почему в их организме, где все должно работать слаженно и гармонично, вдруг “что-то пошло не так”. У всех людей в результате физической нагрузки, эмоциональных переживаний, или приема кофе повышается артериальное давление. Однако, довольно быстро оно приходит в норму. Значит есть такие механизмы компенсации, которые возвращают давление к целевому уровню. Регуляция давления достаточно сложная, в ней участвуют разные механизмы. Как правило, эта тема описана в специализированной медицинской литературе, понять которую обычному человеку очень сложно. В этой статье максимально просто и доступно описаны все механизмы формирования и регуляции артериального давления, изученные на сегодняшний день.
Сердце и сосуды как гидродинамическая система
Давайте представим нашу сердечно-сосудистую систему в виде аллегории. Допустим, сердце – это насос, кровеносные сосуды – водопроводные трубы, а кровь – вода. Система эта замкнутая, и вода циркулирует в ней постоянно. Насос выталкивает воду в трубы, и она, перемещаясь, создает определенное давление на стенки этих труб.
Есть такая модификация сердечно-сосудистой системы, которая очень напоминает описанную выше модель. Она предложена американскими учеными – физиологами:
Конечно, не все ученые не согласятся с такой упрощенной моделью сердечно-сосудистой системы, потому что не всегда ее работа подчиняется законам гемодинамики. Например, в физике, если уменьшить просвет трубы, жидкость начинает течь быстрее. В организме же, наоборот, ток крови по капиллярам замедляется. Это связано с физиологической задачей крови. Для того, чтобы раздать тканям кислород и питательные вещества, и забрать углекислый газ и продукты обмена, ей необходимо задержаться.
И это не единственный пример, где та или иная задача сердечно-сосудистой системы определяет ее работу и идет по законам физиологии, а не физики. Но не будем вдаваться в эти тонкости, ведь нам всего лишь нужно разобраться с основными принципами формирования и регуляции кровяного давления.
Итак, рассуждаем логически. Что будет оказывать влияние на давление воды на стенки водопроводных труб?
Естественно, насос. Чем быстрее и сильнее он будет накачивать воду, тем выше будет и ее давление.
Далеко не последнюю роль играет состояние труб. Они оказывают сопротивление воде. И конечно же, гладкая, упругая стенка дает меньшее сопротивление, чем ржавая труба с узким просветом.
Без сомнения, текучесть жидкости тоже оказывает влияние на давление. Очевидно, что вода быстрее будет проходить по трубе, чем кисель.
И напоследок, нужно отметить объем воды, который циркулирует в трубах. Чем больше объем циркулирующей жидкости, тем выше давление воды.
Перейдем от аллегории к реальным вещам, то есть к сердечно-сосудистой системе. Артериальное давление формируется и поддерживается благодаря взаимодействию двух групп факторов – гемодинамических и нейрогуморальных. Что это за факторы и как они связаны друг с другом, сейчас объясним.
Гемодинамические факторы формирования артериального давления
Гемодинамические факторы определяют величину артериального давления. Они полностью совпадают с теми, что мы только что разобрали для “водопроводной” модели сердечно-сосудистой системы. Давайте переведем все вышесказанное на медицинский язык.
Итак, на величину артериального давления влияют:
- Работа сердца – частота сердечных сокращений и объем крови, которое сердце выталкивает в сосуды.
- Состояние кровеносных сосудов. Для формирования артериального давления важны мелкие кровеносные сосуды – капилляры и артериолы. Их иначе называют периферическими кровеносными сосудами. Если просвет этих сосудов уменьшен или закупорен бляшками, тромбами – это вызывает рост артериального давления.
- Кровь, ее объем и вязкость.
Нейрогуморальная регуляция артериального давления
Итак, мы определились, что сердце и сосуды являются главными органами, которые определяют уровень артериального давления. При увеличении частоты сердечных сокращений, и силы выталкивания крови, а также при сужении кровеносных сосудов давление повышается, а противоположный эффект – наоборот, его снижает. Но как же сердце и сосуды понимают, в какой момент они должны отреагировать, чтобы изменить уровень артериального давления?
Существует сложная система регуляции артериального давления, которая состоит из разных компонентов. Эта регуляция названа сложным словом “нейрогуморальная” для того, чтобы отметить всех участников процесса – нервную систему, гормоны, ферменты и другие биологически активные вещества.
Рецепторы кровеносных сосудов и предсердий
Есть структуры, которые моментально, в течении считанных секунд реагируют на изменение артериального давления – специальные рецепторы, расположенные в стенке аорты, сонной артерии и предсердий. Одни рецепторы реагируют на изменение давления (барорецепторы), другие – на содержание кислорода, водорода и углекислого газа (хеморецепторы). Если снижается давление, то они тут же передают соответствующие импульсы в головной мозг. Он, в свою очередь, отправляет сигналы сердцу и сосудам. В результате сердце начинает биться чаще, кровеносные сосуды сужаются и артериальное давление повышается.
Подобный эффект происходит при снижении уровня кислорода и повышении углекислого газа и водорода в крови – запускаются механизмы увеличения артериального давления и повышения легочной вентиляции для насыщения крови кислородом.
Реакция нервной системы на резкое падение артериального давления
При быстром и существенном падении артериального давления первой реагирует нервная система. Она очень чувствительна к недостатку кислорода, и поэтому незамедлительно передает сигналы в головной мозг. В результате – периферические кровеносные сосуды сужаются, и давление повышается. Такая ситуация может быть при массивных кровопотерях.
Рецепторы предсердий, запускающие работу почек
Еще одним механизмом снижения артериального давления является выведение “лишней жидкости” из организма. Вполне логично, что чем меньше крови будет циркулировать в системе, тем меньшее давление она будет оказывать на стенки сосудов. При повышенном давлении кровь растягивает стенки предсердий, которые сигнализируют об этом головному мозгу. Мозг тут же приказывает почкам работать интенсивнее и выводить жидкость из организма. Довольно часто “скачки” давления сопровождаются увеличением мочеиспускания.
Прессорные механизмы регуляции артериального давления. Ренин-ангиотензин-альдостероновая система (РААС)
Этим непростым названием именуют систему, которая состоит из разных гормонов и ферментов, принимающих участие в регуляции артериального давления. Ренин-ангиотензин — альдостероновая система была открыта в 50х годах 20 века, и это было настоящим прорывом в медицине. Поскольку часть ее ключевых компонентов синтезируется в почках, стала понятна роль этого органа в регуляции артериального давления. Действительно, если посмотреть на причины гипертонической болезни, то заболевания почек занимают там далеко не последнее место. Но это еще не все. В 80х годах 20 века было сделано сенсационное открытие о наличии компонентов РААС в других органах и тканях – сердце, мозге, сосудистой стенке, жировой ткани, поджелудочной железе. Было установлено и научно доказано, что нарушения работы РААС приводит не только к повышению артериального давления, но и к ожирению, сахарному диабету и сердечно-сосудистым заболеваниям. Кроме того, многие лекарства, снижающие артериальное давление действуют на разные звенья этой системы. И для понимания механизма их работы мы должны разобрать ренин – ангиотензин — альдостероновую систему подробно.
В кровеносных сосудах почек расположены специальные клетки, которые называются довольно необычно — юкстагломерулярными клетками. Их функция похожа на функцию барорецепторов сердца и кровеносных сосудов – они выявляют уровень артериального давления. Как только оно падает, они начинают выделять гормон ренин, который запускает целый каскад биохимических реакций для повышения АД
Но не только низкое давление заставляет юкстагломерулярные клетки работать. Стресс активирует работу нервной системы, происходит выброс адреналина, и головной мозг посылает почкам сигнал вырабатывать больше ренина. Таким образом, наши эмоциональные переживания влияют на уровень артериального давления.
Стимулятором синтеза ренина является натрий. Почки способны улавливать концентрацию соли в моче, и если ее недостаточно, или наоборот очень много, то это повод для выработки большего количества ренина.
Таким образом, на выработку ренина почками влияют:
- Уровень артериального давления;
- Повышение уровня адреналина;
- Уровень натрия в моче.
Печень также принимает участие в регуляции артериального давления. Она вырабатывает гормон, который называется ангиотензиноген. Важно отметить, что этот гормон находится в крови в бесполезном, неактивном виде, до тех пор, пока не встретится с ренином. Гормон почек отщепляет от ангиотензиногена участок и превращает его в активный ангиотензин I.
Дальше с помощью специального фермента, который вырабатывается клетками кровеносных сосудов, ангиотензин I превращается в ангиотензин II. Ранее считалось, что процесс этот может происходить только в легких, но благодаря новейшим исследованиям стало очевидно, что превращение ангиотензина I в ангиотензин II может происходить в кровеносных сосудах других органов и систем.
Ангиотензин II – очень активный гормон. Перечислим его эффекты:
- Спазм кровеносных сосудов.
- Активация симпатической нервной системы.
- Угнетение выделительной функции почек, задержка натрия и воды в организме. В результате увеличивается объем циркулирующей крови, что дает дополнительную нагрузку на сердце.
- Стимуляция выработки антидиуретического гормона (АДГ) гипофизом. Этот гормон сужает кровеносные сосуды и действует на почки, увеличивая тем самым объем циркулирующей крови. Также антидиуретический гормон активирует центр жажды.
- Стимуляция выработки альдостерона надпочечниками. Альдостерон также влияет на почки и задерживает жидкость в организме.
Все эффекты ренин – ангиотензин – альдостероновой системы направлены на повышение артериального давления. Главную роль в этом механизме играют почки. Они, по сути, запускают процесс, который в конечном итоге сказывается на их работе.
Депрессорные механизмы регуляции артериального давления. Калликреин — кининовая система
В природе все должно быть уравновешено. И если ренин – ангиотензин — альдостероновая система повышает артериальное давление, значит должен быть механизм, снижающий его. Таким механизмом регуляции АД является калликреин -кининовая система. Опять-таки к ней имеют непосредственное отношение почки и плазма крови. Почки вырабатывают неактивные белки кининогены, которые попадая в кровь активизируются другим белком – калликреином, в результате активные кинины – брадикинин и каллидин. Кинины взаимодействуют с сосудистой стенкой, вызывая выработку веществ, которые стимулируют расширение кровеносных сосудов – оксид азота, простациклин и простагландины. Кроме того, эти вещества стимулируют выделение воды и натрия почками, и снижают синтез гормонов — адреналина и норадреналина. В результате, сосуды расширяются, учащается мочеиспускание, уменьшается объем циркулирующей жидкости, гормоны стресса адреналин и норадреналин прекращают стимулировать выработку ренина почками, и артериальное давление снижается.
Выводы:
Механизм, который возвращает повышенное или пониженное артериальное давление в норму, достаточно сложный. Первыми реагируют рецепторы сердца и кровеносных сосудов, они отправляют сигналы о “неполадке” в мозг, а он моментально принимает решение, запуская целую цепочку реакций, в результате которых изменяется сердцебиение, тонус сосудов, выводится или задерживается жидкость, и давление нормализуется. Учитывая то, что в этом процессе принимает участие чуть ли не весь организм, то иногда очень сложно бывает установить на каком же этапе произошел сбой. В арсенале современной медицины есть различные методы диагностики, но даже они не всегда позволяют разобраться, почему человек вдруг стал гипертоником.
Считается, что к стойкому повышению артериального давления приводит как генетическая предрасположенность, так и образ жизни – стрессы, вредные привычки, питание с большим количеством соли и жиров разрушают наши сосуды и нарушают работу сердца, а ведь именно они и определяют уровень давления. Некоторое время системы регуляции еще могут контролировать этот процесс, а потом происходит стойкое нарушение, которое требует вмешательства медицины.
Берегите сердце и сосуды, и ваше артериальное давление будет в норме!
Источник
Регуляция артериального давления. Повышение артериального давления
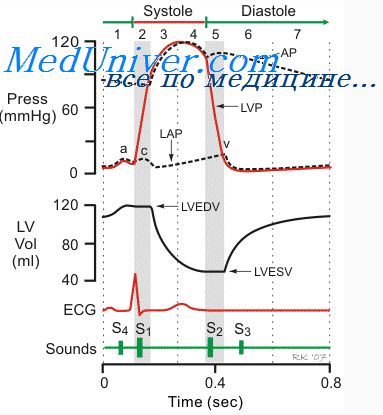
Пожалуй, самым главным назначением нервной регуляции кровообращения является способность нервных механизмов быстро повышать артериальное давление. В этом случае в организме одновременно развивается общая сосудосуживающая реакция и резкое учащение сердечных сокращений, вызванное возбуждением симпатических нервных центров. В то же время происходит реципрокное торможение ядер блуждающих нервов, посылающих к сердцу тормозные сигналы. Таким образом, включаются три основных механизма, каждый из которых приводит к увеличению артериального давления.
1. Сужаются практически все артериолы большого круга кровообращения. Это приводит к увеличению общего периферического сопротивления и, следовательно, к увеличению артериального давления.
2. Происходит значительное сужение вен (и других крупных сосудов большого круга кровообращения). Это приводит к перемещению большого объема крови из периферических кровеносных сосудов к сердцу. Увеличение объема крови в полостях сердца вызывает их растяжение. В результате растет сила сердечных сокращений и увеличивается систолический выброс крови, что тоже приводит к увеличению артериального давления.

3. Наконец, происходит усиление сердечной деятельности за счет прямого стимулирующего влияния симпатической нервной системы. Так, увеличивается частота сердечных сокращений (иногда в 3 раза по сравнению с состоянием покоя); увеличивается сила сердечных сокращений, благодаря чему сердце начинает перекачивать больший объем крови. При максимальной симпатической стимуляции сердце может перекачивать в 2 раза больше крови, чем в условиях покоя. Это тоже способствует быстрому повышению артериального давления.
Эффективность нервной регуляции артериального давления. Особо важной характеристикой нервных механизмов регуляции артериального давления является скорость развития ответной реакции, которая начинается уже через несколько секунд. Очень часто всего за 5-10 сек давление может увеличиться в 2 раза по сравнению с состоянием покоя. И наоборот, внезапное торможение нервной стимуляции сердца и сосудов может уменьшить артериальное давление на 50% в течение 10-40 сек. Таким образом, нервная регуляция артериального давления является наиболее быстрой из всех существующих механизмов регуляции.
Наглядным примером способности нервной системы быстро увеличивать артериальное давление является его рост при физической нагрузке. Физический труд требует существенного увеличения кровотока в скелетных мышцах. Увеличение кровотока отчасти происходит под действием местных сосудорасширяющих факторов, которые появляются при усилении метаболизма в сокращающихся мышечных волокнах). Кроме того, подъем артериального давления происходит вследствие симпатической стимуляции всей системы кровообращения, связанной с выполнением физической нагрузки. При очень тяжелой нагрузке артериальное давление увеличивается примерно на 30-40%, что приводит к увеличению кровотока почти в 2 раза.
Увеличение артериального давления во время физической нагрузки происходит следующим образом: при возбуждении двигательных центров головного мозга возбуждается также и активирующая часть стволовой ретикулярной формации, где в процесс возбуждения вовлекаются сосудосуживающая зона сосудодвигательного центра, а также латеральная его зона, стимулирующая симпатические влияния на сердечный ритм. Это приводит к увеличению артериального давления параллельно с усилением двигательной активности.
Во время стресса, вызванного другими причинами, также происходит рост артериального давления. Например, в состоянии сильнейшего страха артериальное давление может увеличиться в 2 раза по сравнению с состоянием покоя всего за несколько секунд. Развивается так называемая реакция тревоги, благодаря которой рост артериального давления способен резко увеличить кровоток в скелетных мышцах, сокращение которых может понадобиться для немедленного бегства от опасности.
– Также рекомендуем “Барорецепторный рефлекс. Роль барорецепторов в регуляции артериального давления”
Оглавление темы “Механизмы регуляции артериального давления”:
1. Влияние сосудодвигательного центра на сердце. Контроль сосудодвигательного центра
2. Симпатическая сосудосуживающая система. Эмоциональная слабость и обморок
3. Регуляция артериального давления. Повышение артериального давления
4. Барорецепторный рефлекс. Роль барорецепторов в регуляции артериального давления
5. Буферная функция барорецепторов. Механизмы поддержания давления барорецепторами
6. Влияние гипоксии на артериальное давление. Предсердные рефлексы регулирующие давление
7. Рефлексы Бейнбриджа. Ишемия головного мозга и артериальное давление
8. Реакция Кушинга. Участие скелетных мышц в регуляции давления
9. Дыхательные и физиологические колебания артериального давления
10. Почечная система. Регуляция артериального давления почками
Источник

ТОП 10:
- Осуществляется путём рефлекторного изменения диаметра кровеносных сосудов (артерий); изменять свой диаметр способны только артерии и мелкие вены
- К гладкой мускулатуре стенок сосудов подходят два вида вегетативных сосудодвигательных нервов: сосудорасширяющие и сосудосуживающие.
- Симпатический отдел вегетативной нервной системы оказывает сосудосуживающее действие и ведёт к увеличению кровяного давления и ускорению кровотока
- Парасимпатический отдел – оказывает сосудорасширяющее действие, что ведёт к снижению давления крови и уменьшению её скорости
- Вегетативный сосудодвигательный центр нервный центр локализован в продолговатом мозге. – Высшие же сосудодвигательные центры расположены в промежуточном мозге и в больших полушариях головного мозга.
Гуморальная регуляция кровяного давления
1. Сосудосуживающие гормоны – адреналин, норадреналин, вазопрессин (АДГ), тироксин, серотонин (повышают Ркрови) 2. Сосудорасширяющие гормоны – гистамин, ацетилхолин, углекислый газ (понижают Ркрови)
Скорость крови
– Источник скорости крови – давление крови–Максимальная скорость в сосудистом русле – в аорте (0,5 мсек),т. к. max Ркрови – В артериях скорость крови снижается и составляет 0,25 мсек , поскольку давление падает – Минимальная скорость крови в капиллярах – 0,5 ммсек – благодаря медленному течению крови в капиллярах и большой их протяженности успевает произойти обмен веществ и газообмен (общая длина капилляров в организме человека достигает 100 тыс. км, а общая поверхность всех капилляров тела составляет 6300 м2) – каждая артерия сопровождается двумя венами, ширина просвета которых в два раза больше, чем артерий; этим объясняется, что скорость течения крови в венах в два раза меньше, чем в артериях.
Факторы, определяющие скорость крови 1. Давление крови 2. Разница давления крови в разных участках кровяного русла (чем больше разница давления, тем выше скорость) 3. Суммарный диаметр сосудов (общая площадь сечения сосудов), по которым движется кровь – чем больше суммарный диаметр, тем меньше скорость движения крови – самый узкий суммарный диаметр – у аорты (max Vкрови) – самый большой – в капиллярах(2 м2); суммарный просвет капилляров в 600-800 раз превышает просвет аорты – min Vкрови . – в верхней и нижней полых венах, диаметр каждой из которых равен диаметру аорты, скорость крови 0,25 мсек, т.к. их суммарный диаметр в два раза меньше диаметра аорты (сколько крови выбрасывается из сердца в аорту, столько её и поступает в сердце по венам) – кровь по венам нижних конечностей не должна течь, поскольку её давление и разница давления недостаточны для подъёма такой массы вязкой жидкости на такую высоту к сердцу, тем не менее, она течёт и с увеличивающейся скоростью Особенности (факторы) движения крови по венам 1.Присасывающее действие грудной клетки при вдохе (резко увеличивает разницу давления крови между венами ног, брюшной полости и грудной клеткой, где давление ниже атмосферного) 2. Присасывающее действие правого предсердия при расслаблении (диастоле). 3. Сокращение скелетной мускулатуры при движении, которая сдавливает тонкие стенки вен, имеющие кармашковые полулунные клапаны, препятствующие ее обратному току, и проталкивает кровь к правому предсердию. – вот почему после сна, в течение которого сокращения мышц отсутствовали, объём артериальной крови резко снижается, что вызывает знакомую все утреннюю слабость, которая проходит после зарядки и водных процедур – длительный застой крови в венах нижних конечностей может вызвать необратимое расширение их стенок – варикозное расширение вен, требующее хирургического вмешательства 4. В венозной части кровеносной системы общий просвет сосудов по мере приближения к сердцу уменьшается, что вызывает увеличение её скорости
Пульс
· Причина – ритмические колебания толстых стенок артериальных сосудов, вызываемых выбросом ударного объёма крови в аорту (пульсируют только артерии, вены не пульсируют, поскольку стенки тонкие, легко спадаются и их колебания невозможны)
· Скорость распространения пульсовой волны по стенкам артерий около 10 м/сек
· Легко прощупывается в местах, где артерии лежат на кости (лучевая, тыльная артерия стопы).
· Считая пульс, можно определить частоту сердечных сокращений и их силу, поскольку каждое пульсовое колебание соответствует одному сокращению желудочков в течение сердечного цикла
· У взрослого здорового человека в состоянии покоя частота пульса равна 60-70 ударам в минуту. При различных болезнях сердца возможна аритмия – перебои пульса Тахикардия — увеличение частоты сердечных сокращений в покое свыше 90 ударов в минуту; следует различать тахикардию как патологическое явление, то есть увеличение ЧСС в покое, и тахикардию как нормальное физиологическое явление (увеличение ЧСС в результате физической нагрузки, волнения или страха) Брадикардия – изменение сердечного ритма, при котором происходит уменьшение частоты сердечных сокращений в покое до 50—30 ударов в минуту
Перераспределение крови в организме –
- Из 5 литров крови организма все её функции в тканях и органах выполняет около 1,5 л, – периферическая кровь, остальной объём крови хранится в т. н. кровяных депо (печень, селезёнка, легкие, кожа);
- в случае кровопотери кровь из этих депо поступает в общий кровоток, что позволяет поддерживать кровяное давление и кровоснабжение всех органов
- Расширение и сужение сосудов в различных органах влияет на перераспределение крови в организме. В работающий орган, где сосуды расширены, направляется больше крови за счёт относительного обескровливания других органов, в неработающий орган – меньше.
- Увеличение количества притекающей крови к работающим мышцам и, следовательно, улучшение снабжения ресурсами, всегда вызывает увеличение их объёма и силы
Лимфатическая система
Лимфа
· Лимфа образуется в тканях организма из тканевой (интерстициальной) жидкости путём её фильтрации из межклетников в лимфатические капилляры (около 2 л в сутки)
· Продвигаясь по сосудам лимфатической системы, она проходит через лимфатические узлы, где в нее поступают форменные элементы – лимфоциты.
· Лимфа состоит из лимфоплазмы и форменных элементов – лимфоцитов и тромбоцитов, а эритроциты у здорового человека в лимфе отсутствуют.
· Химический состав лимфы аналогичен химическому составу плазмы крови, но в ней в 3-4 раза меньше белков (более жидкая), больше жиров и продуктов обмена веществ (лимфа, оттекающая от кишечника, молочно- белого цвета от всосавшихся жиров)
· Состав периферической лимфы в разных лимфатических сосудах различных органов и тканей может значительно различаться (для примера: лимфа, оттекающая от кишечника, богата жирами, а лимфа, оттекающая от печени, содержит много белков и углеводов)
· Способна к свёртыванию (содержит фибриноген)
· Объем циркулирующей лимфы в среднем составляет 1-2 л
Функции лимфы:
1. Поддержание постоянства химического состава и объема тканевой жидкости (дренаж межклеточной жидкости путем оттока её избытка в лимфатические капилляры)
2. Поддержание постоянства химического состава и объема крови (возврат белков, воды, солей из межклеточной жидкости в кровь)3. Возврат белков из тканевой жидкости в кровь (все белки, поступающие из крови в межклетники, возвращаются в кровь только через лимфатическую систему)
3. Защитная, обеспечение механизма иммунитета (распознавание антигенов, созревание, накопление и деление лимфоцитов, фагоцитоз бактерий, вирусов и раковых клеток, образование антител)
4. Транспортная: всасывание и транспортпродуктов гидролиза пищи, особенно жиров, из желудочно-кишечного тракта в кровь.
5. Участие в перераспределении жидкости в организме
6. Обеспечение гуморальной связи между тканями и органами
Лимфатическая система
· Лимфатическая система состоит из лимфатических капилляров, сосудов, лимфатических узлов и лимфатических протоков, собирающих весь объём лимфы (грудной и правый), впадающих в систему верхней полой вены (вены шеи)
· Всего в организме 500 -1000 лимфоузлов, самые крупные лимфатические узлы локализованы в носовой полости (аденоид) и носоглотке (глоточные миндальны), выполняющие барьерную роль; воспаление лимфоузлов – лимфаденит
· В состав лимфатических узлов входят клетки, обладающие фагоцитарной функцией. Они обезвреживают микробы и утилизируют чужеродные вещества, проникшие в лимфу, в результате чего лимфатические узлы припухают, становясь болезненными. Клетки лимфатических узлов участвуют в образовании антител и лимфоцитов
· Лимфатические сосуды имеют полулунные клапаны, обеспечивающие односторонний ток лимфы в кровеносное русло и способны к изменению диаметра
· Лимфатическая система не имеет циклического круговорота – При нарушении оттока лимфы из тканей – заболевание лимфостаз (слоновая болезнь), при которой объём конечности увеличивается в несколько раз
Источник
