Спинальная анестезия при гипертонии
Противопоказания к спинальной анестезии существуют, и этот список довольно широк, и если вы решились на эту процедуру, необходимо с этим списком ознакомиться. Любой медицинский препарат, в том числе и обезболивающие, имеет ряд показаний и список случаев, когда использовать нельзя категорически. Поэтому прежде чем решиться на процедуру, нужно полностью все изучить.
Данный вид обезболивания хорош тем, что человек полностью остается в сознании, действие распространяется только на зону ниже пояса.
К показаниям использования такой манипуляции относят:
- Несложные оперативные вмешательства на нижних конечностях и промежности.
- Проведение операций у пациентов с заболеваниями органов дыхания.
- Во время кесарева (как проходит спинальная анестезия при кесарево сечении, мы рассматривали в отдельной статье).
- При процедурах на тонком кишечнике. Такое обезболивание снимает тонус мышц.
- Сердечная аритмия.
- Воспалительный процесс в месте, где должен проводиться укол.
- Заболевания крови, которые могут вызвать сильную кровопотерю.
- Вирус герпеса в активной фазе.
- Повышенное внутричерепное давление.
- Аллергия на анестетики.
- Инфекционные заболевания.
- Отказ больного.
Относительные противопоказания — это когда врач может принять решение не проводить процедуру
- Деформация позвоночника.
- Повышенная температура у пациента.
- Прием аспирина.
- Если речь идет о ребенке.
- Заболевания нервной системы.
- Психическая неустойчивость пациента.
- Травмы позвоночника в прошлом.
- Слишком длинная операция.
- Если прогнозируется большая кровопотеря в период оперативного вмешательства.
Безусловно, основное решение по выбору метода и препарата принимает доктор, который полностью знает анамнез своего пациента.
Чаще всего такое обезболивание применяют при кесаревом. Еще десять лет назад кесарево осуществляли только под общим наркозом, сейчас это скорее редкость. В большинстве случаев проводится спинальная анестезия, но она далеко не всегда разрешена к применению:
- Пониженное давление у пациента. Анальгетик может его еще понизить, поэтому не используют в таких случаях.
- В прошлом травмы позвоночника, его деформация. От того, как точно врач сделает инъекцию зависит, будут ли осложнения после. А если позвоночник деформирован, то очень велик риск не попасть в субарахноидальное пространство.
- Воспалительный процесс там, где нужно проводить укол.
- Кровотечение у роженицы.
- Гипоксия плода.
- Аллергия на применяемые препараты. Анестезия, которая может быть использована: бупивакаин, лидокаин, ропивакаин.Также возможно много неприятных последствий и осложнений после использования подобного обезболивания. Поэтому при выборе способа обезболивания крайне важно консультироваться с опытным врачом, и самостоятельно изучить всю доступную информацию.
Я создал этот проект, чтобы простым языком рассказать Вам о наркозе и анестезии. Если Вы получили ответ на вопрос и сайт был полезен Вам, я буду рад поддержке, она поможет дальше развивать проект и компенсировать затраты на его обслуживание.
Т.к. вы не трастовый пользователь (не подтвержден телефон). Укажите и подтвердите телефон. Подробнее о трастовости.
Т.к. тема является архивной.
А до беременности какое было своё давление?
У меня до первой беременности было как раз 100/60-90/60 и мне при нем было всегда отлично. При 120 я умирала просто!
В беременность же было и 100 и 110 и 120 и даже 130 бывало, и при этом нормально мне было. После беременности тоже стало повыше, чем раньше.
В общем, при выборе анестезии никто про давление ничего не спрашивал и не говорил. Но наверное учитывали моё текущее, а не добеременное.
Накануне кс была беседа с анестезиологом. Он рассказывал про все виды анестезии, спрашивал о хронических болезнях, перенесенных операциях и какая была анестезия ранее. Возможно что-то ещё, уже не помню. Потом нам надо было выбрать тип анестезии, но нас явно агетировпли за спинальную. ¶
Принцип действия эпидуральной анестезии:В человеческом организме спинной мозг и корешки спинного мозга окутаны специальной оболочкой — твердой мозговой оболочкой. Эпидуральное пространство окружает эту оболочку и проходит вдоль позвоночника. Инъекция анастезирующего средства в эпидуральное пространство вызывает потерю чувствительности и болевых ощущений.
Облегчение боли происходит благодаря блокированию передачи болевых импульсов по нервным окончаниям спинного мозга. Соответственно можно выделить следующие эффекты эпидуральной анестезии:
1.анальгезию (потерю болевой чувствительности)
В отличие от субарахноидальной, эпидуральная не приводит к миорелаксации и потере общей чувствительности. Поэтому ее используют при родах.
Эпидуральная анестезия может применяться:
· Для местного обезболивания. В случае отсутствия хирургического вмешательства, например, при родах.
· Как дополнение к общей анестезии. Эпидуральная анестезия может снизить необходимость опиоидов в случаях гинекологических (гистерэктомия) и других операций (лапаротомия).
· В качестве полной анестезии. Некоторые операции (например, кесарево сечение) могут выполняться под эпидуральной анестезией. Пациенты обычно остаются в сознании, однако доза для такой анестезии значительно выше, чем для местного обезболивания.
· Для послеоперационного обезболивания. Препараты вводятся в течение нескольких дней. Пациенту дается возможность контролировать количество вводимого препарата для снижения боли.
· Как лечение спины. Инъекции анальгетиков и стероидов в эпидуральную область может снимать некоторые виды спинной боли.
- Кесарево сечение (кроме экстренного, т.к. требуется время для воздействия ЭА): эпидуральная анестезия для кесарева сечения более предпочтительная по сравнению с общим наркозом, который используют в экстренном случае. С ЭА роды для женщины проходят в сознании и без боли. После рождения ребенка сразу могут приложить к груди мамы, а не отдавать его на грудь папе или под присмотр медперсонала на несколько часов (не менее 2-х часов). Восстановление после ЭА проходит быстрее.
- Очень медленное или неравномерное раскрытие шейки матки: эпидуральная анестезия ускорит процесс сглаживания шейки матки.
- Гипертония: эпидуральная анестезия будет способствовать снижению давления.
- Заболевания почек.
- Пороки сердца и другие заболевания сердца: эпидуральная анестезия снижает нагрузку на сердце.
- Сахарный диабет.
- Чрезвычайно низкий болевой порог роженицы: испытываемая боль мешает роженице концентрироваться на процессе родов. Женщина не воспринимает адекватно указания медперсонала и происходящую действительность, затрудняя роды. Болевые ощущения влияют на выбрасывание в кровь веществ, сужающих сосуды плаценты, следствием чего ребенок не получает кислород в достаточном объеме.
- кровотечения;
- заболевания спинного мозга;
- аллергия на анестетик;
- заболевания ЦНС;
- ожирение и др.
- Гнойные или воспалительные заболевания области, где необходимо пунктировать для произведения эпидуральной анестезии (могут привести к распространению инфекции при пунктировании);
- Инфекционные заболевания (острые или обострения хронических);
- Отсутствие необходимого инструментария (например: аппарат для искусственной вентиляции лёгких) при развитии возможных осложнений;
- Изменения в анализах: нарушение свёртывание крови или низкие тромбоциты (могут привести к сильным кровотечениям), высокие лейкоциты и другие;
- В случае отказа роженицы от данной манипуляции;
- Аномалии или патология позвоночника (остеохондроз с сильными болями, грыжа позвоночного диска);
- Низкое артериальное давление (если 100/60 мм рт.ст или ниже), так как при эпидуральной анестезии давление ещё больше снижается;
- Аритмии сердца.
Осложнения после эпидуральной анестезии
· Осложнения после эпидуральной анестезии достаточно редки. Прогноз общего риска — 1 на каждые 23-50 000 случаев; риск осложнений от эпидуральной анестезии во время родов еще ниже — 1 на каждые 80 000 [1]. Осложнения могут быть следующих типов:
· Приблизительно на 1 из 20 больных не действует эпидуральная анестезия в полной мере и блокада нервов не происходит. В этом случае обезболивание будет либо частичным, либо его не будет вообще.
· Больные, страдающие коагулопатией, подвержены опасности образования эпидуральной гематомы, когда при выполнении процедуры происходит пункция венозного эпидурального сплетения. Результат — образование гематомы.
· Резорбтивное токсическое действие бупивакаинна.
· Случайный прокол твердой мозговой оболочки эпидуральной иглой может вызвать вытекание цереброспинальной жидкости в эпидуральную область, что, в свою очередь, может привести к послеоперационным головным болям. Это осложнение может быть как в легкой форме, так и в очень тяжелой, которое может проходить без всяких последствий через несколько дней (в большинстве случаев), недель, месяцев, а очень редко и оставаться годами.
· В некоторых случаях катетером можно пунктировать субарахноидальное пространство. В этом случае цереброспинальную жидкость обычно отсасывают из катетера, однако если наличие в катетере цереброспинальной жидкости не будет вовремя замечено, большие дозы обезболивающего средства могут поступать в цереброспинальную жидкость, что приводит к высокой блокаде.
· Большие дозы обезболивающего могут быть токсичными, что также приводит к неэффективной блокаде нервов.
· В редких случаях общая спинальная анестезия, при которой обезболивающее вещество поступает в кровяной поток, идущий к мозгу, вызывает беспамятство и спазмы.
· Могут также возникать побочные эффекты от инъекции кортикостероидов, например, кратковременное удержание жидкости в организме.
Профилактика и лечение осложнений при проведении эпидуральной анестезии.
Проводить эа следует только после устранения гиповолемии при надежно функционирующей капельницей. Для предупреждения развития инфекции при продленной эа к раствору анестетика следует добавлять антибиотики пенициллинного ряда.
При аллергических реакциях вв водят 10 %-ный р-р кальция хлорида, пипольфен, димедрол или супрастин.При явлениях передозировки применяют массивную инфузионную терапию.Судорожный синдром купируют вв введением седуксена или гексенала, применяют оксигенотерапию, форсированный диурез. При угнетении дыхания целесообразно проводить вспомогательную или искусственную вентиляцию легких.
С помощью спинальной анестезии могут осуществляться любые операции на нижних конечностях, промежности или органах малого таза. Существуют различные обстоятельства, при которых этот метод анестезии имеет преимущества.
1. Острые или хронические заболевания легких.
2. Необходимость обеспечения глубокой анал-гезии при операциях на нижних конечностях или промежности.
3. Снижение риска возникновения ТГВ или гипоксии при операциях на нижних конечностях, особенно при переломах бедра. Однако в сравнении с общей анестезией спинальная анестезия при таких операциях не улучшает показателей периоперационной летальности.
4. Подавление стрессовых реакций: при спинальной анестезии снижается тонус тонкого кишечника, что улучшает хирургический доступ во время лапаротомии.
5. В акушерской практике: оперативное родоразрешение через родовые пути, операция кесарева сечения, ручное отделение последа — все эти вмешательства могут быть выполнены при спинальной анестезии.
1. Операции ниже уровня пупка
2. Гинекологические и урологические операции
3. Кесарево сечение
4. Операции на нижних конечностях
5. Операции на промежности.
1. Отказ пациента. Многие пациенты настаивают на общей анестезии, так как предпочитают “отсутствовать” во время операции; поэтому они отказываются от спинальной анестезии даже после тщательных объяснений ее достоинств. При использовании спинальной анестезии может быть выполнена внутривенная седатация. Она применяется по просьбе пациента.
2. Тяжелые заболевания сердечно-сосудистой системы. Спинальная анестезия небезопасна при наличии сердечно-сосудистых заболеваний, сопровождающихся фиксированным сердечным выбросом: стенозы клапанов, И Б С, блокады проводимости, неуправляемая гипертензия или гиповолемия. Недопустимы резкие изменения гемодинамики у пациентов, чья сердечно-сосудистая система неспособна гибко противостоять возникающим нарушениям.
3. Патологическая коагуляция.
4. Местные гнойные или системные септические заболевания.
5. Повышенное ВЧД (люмбальная пункция несет в себе риск вклинивания с последующей смертью ствола мозга).
6. Неврологические заболевания, такие как рассеянный склероз (см. соответствующий раздел), служат относительным противопоказанием, так как любые послеоперационные неврологические нарушения относят прежде всего на счет анестезиолога.
Противопоказания:
Не нашли то, что искали? Воспользуйтесь поиском:
Отключите adBlock!
и обновите страницу (F5)
очень нужно
Источник
В настоящее время спинальная анестезия (СА) вновь получила широкое распространение, что обусловлена ее простотой и доступностью, способностью надежно блокировать болевую импульсацию, вызывать релаксацию, предотвращать развитие многих нейровегетативных реакций во время операций. Вместе с тем, как и любому другому способу анестезии, СА присущи определенные недостатки. Основной целью настоящей работы являются изучение характера, частоты и причин осложнений и побочных эффектов метода, разработка мер их профилактики.
Материал и методы. Всего СА в качестве анестезиологического пособия во время хирургических вмешательств на органах брюшной полости, малого таза и нижних конечностях использована нами у 2603 больных в возрасте от 10 до 83 лет (1390 мужчин и 1213 женщин). Из них 2265 оперировано в плановом порядке, 338 — по экстренным показаниям. Обезболивание проводили при сохраненном самостоятельном дыхании. Для достижения хирургической стадии СА в 2095 случаях интратекально вводили местные анестетики в чистом виде (2—5 % раствор лидокаина или тримекаина в дозе 1 мг/кг), в 580—наркотические аналгетики (морфин 10—14 мкг/кг или фентанил 0,35—0,7 мкг/кг) в сочетании с 2% раствором лидокаина или тримекаина (1 мг/кг). У 2063 больных использовали изобарические, у 540 — гипербарические растворы местных анестетиков. В случаях интратекального введения наркотических аналгетиков последние из предоперационной подготовки исключали. С целью профилактики артериальной гипотонии 106 пациентам в премедикацию включали 0,5—1 мл 5 % раствора эфедрина; остальным больным непосредственно после интратекального введения обезболивающих препаратов осуществляли умеренную гиперволемическую гемодилюцию. Седативный эффект получали внутривенным введением седуксена (0,07—0,15 мг/кг) или оксибутирата натрия (30—40 мг/кг).
Осложнения и побочные эффекты СА фиксировали на всех этапах лечения больных в стационаре. У 54 больных в возрасте от 52 до 78 лет с патологией органов малого таза и нижних конечностей в предоперационном периоде изучали реакцию сердечно-сосудистой системы на проведение ортоклиностатических проб, используя при этом метод математического анализа ритма сердца [1]. Ретроспективно полученные результаты сопоставляли с гемодинамическими эффектами в ответ на интратекальное введение местно-анестезирующих препаратов.
Результаты исследования и их обсуждение. Из 2603 больных, оперированных под СА различных вариантов, у 2425 (93,2 %) обезболивание было вполне адекватным, у 123 (4,7 %) течение анестезии потребовало дополнительного использования наркотических препаратов и нейровегетативной защиты, у 55 (2,1 %) метод оказался несостоятельным. Недостаточная эффективность или несостоятельность СА были обусловлены тактическими просчетами и техническими погрешностями при выполнении метода.
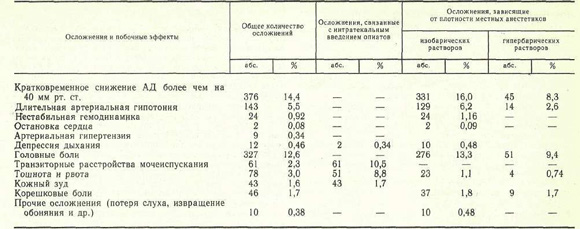
Осложнения и побочные эффекты СА зарегистрированы нами у 955 (36,7 %) больных, из них у 161 отмечены 2—3 осложнения одновременно, иногда на разных этапах лечения. Сведения об осложнениях и побочных эффектах при использовании различных вариантов СА представлены в таблице.
К осложнениям СА мы относим кратковременную или длительную артериальную гипотонию (снижение АД более чем на 40 мм рт. ст.), выраженную депрессию дыхания и кровообращения (высокий спинальный блок), неврологические последствия СА (головная боль, очаговые неврологические нарушения), а также раннюю и позднюю респираторную депрессию, связанную с интратекальным введением наркотических аналгетиков; побочными эффектами считаем тошноту и рвоту, транзиторные расстройства мочеиспускания, кожный зуд. Снижение АД в пределах 20—40 мм рт. ст. Общая характеристика осложнений и побочных эффектов СА мы рассматриваем как естественное проявление физиологического действия СА.
Общая характеристика осложнений и побочных эффектов СА

Во время оперативного вмешательства осложнения СА зарегистрированы у 552 (21,2 %) больных, причем при плановых операциях они наблюдались значительно реже (22 % ) , чем при оперативных вмешательствах, выполненных по экстренным показаниям (42 % ) . К наиболее частым интероперационным осложнениям СА следует отнести кратковременную или длительную артериальную гипотонию, причину которой мы склонны видеть в завышении дозы местноанестезирующих препаратов (свыше 1 мг/кг), форсированном их введении в спинномозговой канал, тактических ошибках, связанных с недооценкой анестезиологом плотности местных анестетиков, а также нераспознанной исходной гиповолемией различного происхождения.
Анализируя причины гемодинамических нарушений, мы обнаружили определенную зависимость частоты этого осложнения от уровня люмбальной пункции и возраста больных. Так, при пункции спинномозгового канала на уровне L4 — L5 артериальная гипотония зарегистрирована в 1,7 % случаев, Lз — L4 — в 18,1 %, L2 — L3 — в 44,7 %.
Обращает на себя внимание резкое увеличение количества гемодинамических нарушений (48,9 %) у лиц старше 50 лет, что, на наш взгляд, связано с повышением в этом возрасте числа сопутствующих заболеваний, а также возрастным снижением резервных возможностей организма. Изложенное выше подтверждают дооперационные исследования реакций сердечно-сосудистой системы на проведение классических проб с изменением положения тела. В случаях адекватной реакции с сохранением тонуса сосудов СА не сопровождалась артериальной гипотонией. При исходных неудовлетворительных адаптационных возможностях сердечно-сосудистой системы (скрытая сердечно-сосудистая недостаточность) выраженная и стойкая гипотензия в ответ на интратекальное введение местноанестезирующих препаратов была закономерным явлением и трудно поддавалась коррекции.
Высокий спинальный блок зарегистрирован в 10 (0,38 %) наблюдениях, проявлялся выраженной респираторной депрессией, стойкой и длительной артериальной гипотонией, прогрессирующей брадикардией. У 2 (0,08%) больных он осложнился остановкой кровообращения. Немедленно проведенные реанимационные мероприятия у 9 пациентов позволили восстановить адекватное кровообращение, дыхание, тонус периферических сосудов, а у 1 (0,04 %) больного они не дали эффекта. Причину этого грозного осложнения мы объясняем положением Фоулера на операционном столе после интратекального введения местноанестезирующих препаратов (изобарические растворы), что привело к постепенному распространению анестетика в краниальном направлении с последующей блокадой межреберных нервов, а также соответствующим симпатическим блоком.
Согласно нашим наблюдениям, сроки развития выраженных гемодинамических эффектов были различны. В 47 % случаев артериальная гипотония развивалась через 5—10 мин после интратекального введения местноанестезирующих препаратов, в 48,1 % —через 20—30 мин и только в 0,9 % — в более поздние сроки. Развитие артериальной гипотензии через 20—30 мин и в более поздние сроки можно объяснить фактом окончательной фиксации местноанестезирующих препаратов соответствующими структурами спинного мозга в течение 20 мин [3, 5]. Иначе говоря, местные анестетики, введенные в спинномозговой канал, при определенных условиях (соответствующий угол наклона операционного стола) способны еще в течение довольно длительного времени после развития хирургической стадии СА на нужном сегментарном уровне распространяться в краниальном направлении, блокируя все новые и новые спинальные сегменты. Поэтому для профилактики высокого спинального блока следует рекомендовать тщательный контроль (через каждые 1—2 мин) за уровнем АД, частотой пульса, уровнем блокады болевой чувствительности в течение первых 20—30 мин. Обращает на себя внимание значительное уменьшение числа случаев артериальной гипотензии при использовании гипербарических растворов (см. таблицу). Согласно нашим наблюдениям, СА гипербарическими и особенно вязкими растворами (на 8—10 % растворе глюкозы) в положении с умеренно, опущенным ножным концом стола на период фиксации анестезирующих препаратов позволяет блокировать строго ограниченное количество спинальных сегментов, а следовательно, и симпатических нервных стволов и сплетений.
Наиболее эффективным мероприятием по предупреждению артериальной гипотонии мы считаем переливание в течение 10—15 мин после интратекального введения обезболивающих препаратов коллоидно-кристаллоидных растворов в объеме 10—15 мл/кг с последующей инфузионно-трансфузионной терапией в умеренном темпе. Включение в премедикацию эфедрина и других вазопрессоров, на наш взгляд, не всегда оправдывает себя, а в ряде наблюдений провоцирует артериальную гипертензию, особенно у больных с сопутствующей артериальной гипертонией. Так, стойкая артериальная гипертензия зарегистрирована нами у 9 из 106 пациентов, получивших в премедикации эфедрин, что составило 8,5 %. Полагаем, что использование вазопрессоров оправдано только при резком снижении АД и неэффективности инфузионной терапии1.
Осложнение, связанное с интратекальным введением наркотических аналгетиков, зарегистрировано только у одного больного. Это была респираторная депрессия, связанная с ошибочным введением в спинномозговой канал 2 мл 0,005 % фентанила в сочетании с 2 % раствором лидокаина (1 мг/кг). Осложнение развилось через 10 мин, устранено вспомогательной ИВЛ в течение 20 мин. Исход благоприятный.
В ближайшем послеоперационном периоде осложнения и побочные эффекты СА отмечены у 451 (17,7 %) больного. К наиболее частым осложнениям следует отнести головные боли — у 327 (12,6%) больных: У 225 (78 %) пациентов они были умеренными и продолжались не более 1—2 дней. В 72 (22 %) наблюдениях зафиксированы стойкие и длительные головные боли (продолжительностью 3—5 дней и более). Как правило, это осложнение развивалось у лиц молодого и среднего возраста и значительно реже у пожилых людей и стариков (25,9 % ). Считают [3, 6], что патофизиологической основой головных болей являются прокол твердой мозговой оболочки и связанная с ним ликворея. Следуя этой точке зрения, легко объяснить вышеизложенный факт ранним активным поведением людей молодого возраста (переход в вертикальное положение), провоцирующим увеличение ликворного давления в спинномозговом канале, а следовательно, и большую потерю спинномозговой жидкости. Профилактические мероприятия — строгий постельный режим в течение 24 ч, положение на животе, внутривенное введение изотонических солевых растворов — позволили значительно снизить частоту постпункционных головных болей.
Другие неврологические осложнения в виде корешковых болей, явлений межостистого лигаментоза, преходящих нарушений обоняния и слуха были зарегистрированы у 56 (2,1 %) больных.
Поздняя респираторная депрессия отмечена у одного больного через 8 ч после интратекального введения 3 мг морфина (37 мкг/кг) в сочетании с 2 % раствором лидокаина (80 мг). Операция иссечения геморроидальных узлов и анестезия прошли без осложнений. В удовлетворительном состоянии со стабильными показателями гемодинамики и функции внешнего дыхания больной переведен в палату. Респираторная депрессия развилась внезапно, без каких-либо предвестников на фоне относительного благополучия и полного отсутствия боли. Осложнение проявилось в урежении дыхания до 4—5 в минуту, диффузном цианозе и потребовало ИВЛ в течение 8 ч. Исход благоприятный. Причину поздней респираторной депрессии мы склонны объяснить длительной задержкой наркотического аналгетика и его метаболитов в спинномозговой жидкости и мозговой ткани с последующим депрессивным воздействием на дыхательный центр. Превышение стандартной дозы морфина более чем в 3 раза способствовало развитию данного осложнения.
Побочные эффекты СА в виде тошноты и рвоты, транзиторной задержки мочеиспускания, кожного зуда в преобладающем большинстве случаев сопровождали интратекальное введение наркотических аналгетиков, чаще морфина (см. таблицу). Тошнота и рвота возникли у 78 (3 %) больных в ближайшие 2 ч после операции, преимущественно у женщин и ослабленных больных, а также в случаях завышения стандартных доз опиатов, введенных интратекально. Транзиторные расстройства мочеиспускания зарегистрированы у 61 (2,3%) больного и не требовали специального лечения. Кожный зуд отмечен у 43 (1,7 %) пациентов, исчезал самостоятельно или после введения антигистаминных препаратов. Механизмы развития перечисленных выше побочных эффектов подробно описаны в литературе [2—4].
Таким образом, СА при грамотном ее выполнении — достаточно безопасный метод обезболивания при условии пункции спинномозгового канала на уровне L2 — L5 Степень выраженности отрицательных гемодинамических эффектов зависит от зоны распространения спинального блока и резко увеличивается при «высокой» СА. Наиболее опасные осложнения СА — высокая спинальная блокада и поздняя респираторная депрессия. Большинство осложнений СА связаны с погрешностями в технике и методике ее выполнения, недооценкой значимости профилактических мероприятий, направленных на предупреждение артериальной гипертензии и высокого спинального блока. Анализ полученных данных позволил нам выделить группу повышенного риска, в которую входят лица пожилого и старческого возраста, больные с выраженной гиповолемией различной этиологии, неудовлетворительными компенсаторными возможностями сердечно-сосудистой системы (скрытая сердечнососудистая недостаточность).
ВЫВОДЫ
- При проведении СА следует неукоснительно соблюдать все существующие правила ее выполнения с обязательным учетом плотности вводимых интратекально препаратов.
- СА наиболее безопасна при операциях на органах малого таза и нижних конечностях. Использование СА при оперативных вмешательствах
на органах верхней части брюшной полости представляет реальную опасность из-за резкой артериальной гипотонии и респираторных
нарушений. - Оптимальная доза лидокаина (тримекаина) для интратекального введения составляет 1 мг/кг, морфина — 10 мкг/кг, фентанила — 0,35 мкг/кг.
- У лиц, относящихся к группе повышенного риска, от СА следует отказаться в пользу другого метода обезболивания.
ЛИТЕРАТУРА
- Рифтин А. Д., Гельцер Б. И., Григоренко Г. Ф. Распознавание функциональных состояний организма на основе кибернетического анализа сердечного ритма: Метод, разработка. — Владивосток, 1986.
- Хапий X. X., Давыдов С. Б. Современные методы регионарной анестезии: Осложнения, их профилактика и лечение: Обзор, инофрм.— М., 1988.
- Covino В. G. I/ Int. Anesth. Clin.— 1989.—Vol. 27, N 1.— P. 8—12.
- Duthie D. J., Nitnmo N. S. // Brit. J. Anaesth,— 1987.— Vol. 59, N 1.—P. 61—77.
- Francois Q., Cara M., Deleuze R., Poisvert M. Medecine L’urgence Anesthesia Reanimation Pares.— 1981.— Vol. 8.— P. 136—143.
- Lambert D. H. // Int. Anesth. Clin,—1989.—Vol. 27, N 1. P. 51—55.
1 В 1988 г. в журнале «Anesthesiology» № 1 A. Keats, анализируя случаи внезапной остановки сердца во время СА, пришел к выводу, что все они — результат артериальной гипотензии из-за резкой вазоплегии и применение вазопрессоров (адреналина), а не инфузионная терапия должно быть первоочередным жизнеспасительным мероприятием.— Прим. ред.
Источник
