У больного резко повышенное кровяное давление основной обмен
Задача
2.
У
больного резко повышено кровяное
давление, основной обмен, содержание
сахара, уровень свободных жирных кислот
в крови. Количество адреналина и
норадреналина в плазме крови повышено
в 500 раз. О патологии какого органа можно
думать?
Ответ:
о паталогии коркового вещества
надпочечников, если бы было поражено
мозговое в-во надпочечников, было
патологическое увелечение половых
гормонов.
Задача
6.
В
приёмный покой доставлен человек с
улицы с подозрением на голодный обморок
или диабетическую кому.
а)
Какие лабораторные исследования надо
провести для диагностики?
б)
Выберите симптомы, характерные для
голодания и сахарного диабета:
А.
Характерно для голодания.
1. Гиперглюкоземия.
Б.
Характерно для сахарного диабета.
2. Кетонемия.
С.
Характерно для обоих случаев.
3. Гипоглюкоземия.
Д.
Не характерно ни для одного из состояний.
4. Глюкозурия.
5.
Полиурия.
6.
Алкалоз.
7.
Ацидоз.
Ответ:а)
общий анализ крови, содержание сахара
в крови.
А.
Гипоглюкоземия ( пониженное содержание
глюкозы в крови)
Б.
Полиурия (увелечение выделения мочи),
глюкозурия (содержание глюкозы в моче),
гиперглюкоземия (увеличенное содержание
глюкозы в крови)
С.
Ацидоз (смещение кислотно-щелочного
баланса влево), кетонемия (содержание
в крови кетоновых тел)
Д.
Алкалоз (смещение кислотно-щелочного
баланса вправо)
Задача
9.
Животному
проведена операция по удалению гипофиза.
После этого у животного появились
признаки атрофии надпочечников (
гипотензия, мышечная слабость,
гипонатриемия, потеря массы тела). Какая
часть надпочечников подверглась атрофии
и чем объяснить патологическую
симптоматику?
Ответ:
тк удаленный гипофиз по иерархии главный,
передачи дальше не происходит. Корковая
часть атрофирована и адреналин не
вырабатывается, мозговая часть облодает
относительной автономией.
Тема “обмен углеводов”
Задача
2.
При
напряженной работе мышечная ткань
потребляет гораздо больше АТФ, чем в
состоянии покоя. Известно, что в белых
скелетных мышцах, например в мышцах ног
у кролика или индейки, почти весь этот
АТФ образуется в процессе анаэробного
гликолиза. Могла бы работать напряженно
мышца, т.е. с большой скоростью образовывать
АТФ путем гликолиза, если бы в ней
отсутствовал фермент лактатдегидрогеназа?
Аргументируйте свой ответ.
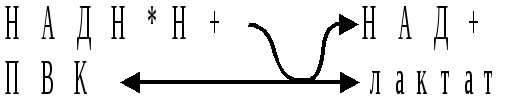
Ответ:
Нет, ЛДГ необходима для регенерации НАД
из НАДН, образующегося при окислении
глицеральдегид-три-фосфат. НАД и НАДН
необходимы в реакции превращения
глицеральдегидфосфат в бифосфоглицерат
в анаэробном гликолизе.
Задача
5.
Возможен
ли реальный синтез глюкозы из пирувата
в условиях, когда цикл лимонной кислоты
и окислительное фосфорилирование
полностью ингибированы? Аргументируйте
свой ответ.
Ответ:
На превращение двух молекул пирувата
в одну молекулу глюкозы затрачивается
энергия ( 4 АТФ и 2 ГТФ) и 2 НАДН. Необходимые
восстановительные эквиваленты образуются
в цикле лимонной кислоты и окислительного
фосфорилирования в результате катаболизма
аминокислот, жирных кислот и углеводов.
Следовательно синтез в таких условиях
не возможен.
Задача
9.

Уровень
лактата в крови при физической нагрузке.
На
рисунке показана концентрация лактата
в крови до бега на 400 м и после него.
Чем
вызвано быстрое повышение концентрации
лактата? Что является причиной снижения
уровня лактата после бега? Подтвердите
объяснение схемой. Почему снижение
происходит медленнее, чем подъем? Почему
в состоянии покоя концентрация лактата
в крови не равна нулю?
Ответ:
Быстрым повышением скорости гликолиза,
повышением уровня пирувата и НАДН
приводит к возрастанию концентрации
лактата. Лактат превращается в глюкозу
через пируват. Это более медленный
процесс, тк образование пирувата зависит
от доступности НАД. Кроме того равновесие
реакции, катализируемой ЛДГ, сдвинуто
в сторону образования лактата, а
превращение пирувата в глюкозу требует
затраты энергии.
Задача
12.
При
некоторых заболеваниях (например,
злокачественные новообразования
поджелудочной железы) наблюдается
повышенный синтез инсулина. У больных
при этом наблюдается повышенное чувство
голода, повышенная утомляемость,
слабость. В дальнейшем присоединяется
нарушение мозговой деятельности. Почему
развиваются описанные симптомы? Каков
механизм наблюдаемых нарушений мозговой
деятельности?
Ответ:
Избыточная секреция инсулина поджелудочной
железой способствует повышенной
утилизации глюкозы печенью. Это приводит
к гипогликемии. Кроме того при высоком
содержании инсулина происходит замедление
катаболизма амино- и жирных кислот.
Таким образом в крови больных находится
мало субстратов энергетического обмена,
необходимых для образования АТФ. Если
такое состояние продолжается долго, то
возникает поражение клеток мозга,
поскользу глюкоза служит для мозга
основным источником энергии.
Задача
14.
Добавление
адреналина к гомогенату или препарату
разрушенных клеток здоровой печени
приводило к увеличению активности
гликогенфосфорилазы. Однако, если
гомогенат предварительно центрифугировали
при высокой скорости и затем к прозрачной
надосадочной жидкости добавляли
адреналин или глюкагон, то увеличения
фосфорилазной активности не наблюдалось.
Объясните полученные результаты.
Ответ:
Поскольку аденазитциклаза- белок,
связанный с мембраной, при центрифугировании
препаратов ее активность теряется, тк
происходит денатурация. Ренатурация в
искусственных условия практические
невозможна.
Задача
15.
При
стрессе выделение адреналина стимулирует
распад гликогена в печени, сердце и
скелетных мышцах. Продуктом распада
гликогена в печени является глюкоза, в
скелетных же мышцах гликоген расщепляется
в ходе гликогенолиза. Почему конечные
продукты расщепления гликогена в этих
тканях оказываются разными?
Ответ:
В сердце и скелетной мышце отсутствует
фермент г-6-фосфатаза, следовательно
каждая образующаяся молекула г-6-ф
направляется по гликотическому пути и
в условиях недостатка кислорода
превращается в глюкозу. Печень поставляет
глюкозу, сохраняя необходимый ее уровень
в крови, тк в ней присутсвует фермент
г-6-фосфатаза. В стрессовой ситуации
глюкоза должна быстро поступать из
клеток печени в кровь, что обеспечивается
реакцией дефосфорилирования, катализируемой
г-6-фосфатазой.
Задача
18.
Какие
изоформы лактатдегидрогеназы (ЛДГ)
появляются в крови у больного:
инфарктом
миокардаострым
гепатитом
Ответ
обосновать.
Ответ:ЛДГ1
и ЛДГ2 содержат больше субъедениц Н и
наиболее активны в сердечной мышце и в
почках, ЛДГ4 и ЛДГ5 содержат больше
субъедениц М и наиболее активны в печени
и скелетных мышцах. При исследовании
изоформ ЛДГ в крови методом электрофореза,
по увелечению конкретной изоформы можно
выявить пораженный орган.
ЛДГ1,2
катализируют реакцию (),
характерную для(миокарда),
поэтому повышение их активности в крови
свидетельствует о (инфаркте
миокарда).
ЛДГ4,5
катализируют реакцию (),
характерную для(печени,
скелетных мышц)
и (поражении
печени, скелетных мышц),
поэтому увеличение их активности в
крови свидетельствует о гепатите.
Задача
20.
У
пациента обнаружена гипергликемия,
глюкозурия, ацетонемия, ацетонурия.
Объясните причины подобных изменений,
отмеченных у больного. Какой гормон
необходимо назначить больному?
Ответ:
Болезнь: сахарный диабет (не происходит
распад глюкозы). Гормон-инсулин.
Задача
23.
Через
30 минут после приема 100 г сахара содержание
глюкозы в крови возросло в 1,5 раза, а
через 30 минут после употребления такого
же количества хлеба уровень глюкозы в
крови существенно не изменился. Объясните
установленную разницу. Ограничение
выработки какого гормона, регулирующего
углеводный обмен, будет отмечено во
втором случае?
Ответ:
Инсулин уменьшает концентрацю глюкозы
в крови (его ограничение), а кортизол,
глюкагон и частчно (при стрессах)
адреналин увеличивают. Хлеб просто
переваривается.
ТЕМА
“ОБМЕН ЛИПИДОВ”
Задача
1.
Симптомы
стеатореи, характеризующейся избытком
липидов в кале, могут быть обусловлены
двумя причинами: либо недостаточной
секрецией желчных кислот, либо отсутствием
секрета поджелудочной железы. Почему
эти причины приводят к появлению липидов
в кале? Как на основе анализа кала можно
отличить, какая из этих двух причин
лежит в основе заболевания? Дайте
объяснение.
Ответ:
При отсутсвии секрета поджелудочной
железы нарушается процесс гидролиза
триглицеридов, поэтому в кале будут
обнаруживаться нерасщепленные
триглицериды. При недостаточной секреции
желчных кислот наряду с триглицеридами
в кале будут присутствовать и свободные
жирные кислоты.
Задача
2.
В
крови больного после ее хранения в
холодильнике в течение 16 – 24 часов
появляется сливкообразный слой над
прозрачной сывороткой. В крови значительно
увеличено содержание триглицеридов,
концентрация холестерина слегка
повышена. Клинических признаков
атеросклероза нет. К какому типу можно
отнести данную гиперлипопротеинемию?
Каков механизм обнаруженных нарушений
в липидном обмене?
Ответ:
Тк в крови значительно увеличено
количество триглицеридов и повышена
концентрация холестерина и нет риска
развития атеросклероза, то это
гиперлипопротеинэмия 1 типа(5 типов). Тк
концентрация холестерина повышена,
значит есть недостаточность
липопротеинлипаз, а значит жирные
кислоты переходят из хиломикрон плазмы
крови в жировое депо крови, те не
расщепляются триглицериды. Сливкообразный
слой над сывороткой-это увеличение
количества хиломикрон плазмы.
Задача
4.
Животному
ввели меченую по углероду глюкозу. Метка
обнаружена в молекуле холестерина.
Покажите схематично этапы участия
глюкозы в синтезе холестерина.
Ответ:
глюкоза-2-6-ф: ф-6-ф: пвк: ацетил коа:
ацетоацетил: в синтез холестерин
Задача
7.
Родители
обеспокоены излишним весом ребенка.
Без рекомендаций врача они резко
уменьшили потребление углеводов, не
изменив количества потребляемого жира
и увеличили содержание белка в рационе.
Через несколько недель у ребенка
ухудшилось самочувствие, появилась
рвота. Какие изменения в обмене возникли
у ребенка? Какое биохимическое исследование
необходимо сделать? Какие изменения в
рационе питания необходимо было внести,
чтобы избежать ошибок? Почему Вы так
думаете?
Ответ:
Уменьшение углеводов в диете ребенка
без измения количества потребляемых
жиров, вызвало нарушение баланса обмена
углеводов и липидов. Это привело к
усилению образования кетоновых тел,
развился метаболический ацидоз. Для
назначения рационального лечения
необходимо определить содержание
кетоновых тел в моче, а так же исследовать
показатели кислотно-щелочного состояния
организма.
Задача
9.
У
спортсмена перед ответственным стартом
повысилось содержание глюкозы до 6,5
ммоль/л и уровень свободных жирных
кислот до 1,2 ммоль/л (норма – 0,4 – 0,9
ммоль/л). Какова причина этих изменений?
Ответ:
Спортсмен перед стартом находится в
состояние стресса, следовательно
увеличивается выделение адреналина.
Адреналин увеличивает скорость липолиза
в жировой ткани, в результате усиливается
мобилизация жирных кислот из жировых
депо и повышается содержание свободных
жирных кислот в плазме крови. Липолиз
увеличивается за счет аденилатциклазы,
следовательно повышается активность
фосфорилазы, которая вызывает распад
гликогена в печени и повышает содержание
глюкозы в крови. Кроме того активируется
гормон чуствительная липаза, происходит
распад триглицеридов с освобождением
жирных кислот, которые в связи с
альбуминами переносятся в печень, где
и окисляются.
Задача
12.
У
человека, длительно не употреблявшего
в пищу жиров, но получавшего достаточное
количество углеводов и белков, обнаружены
дерматит, плохое заживление ран, ухудшение
зрения, снижена половая функция. При
назначении терапевтической диеты,
содержащей рыбий жир, симптомы исчезли.
Объясните возможные причины нарушения
обмена.
Ответ:
Полное исключение из рациона жирной
пищи ведет к тому, что организм не
получает жизненно необходимого
строительного материала и не может
выработать ряд нужных для жизни веществ.
Например: жиры нужны для построения
стенок клеток, для синтеза половых
гормонов, для синтеза желчных кислот,
для растворения и усвоения организмом
некоторых витаминов(А,Е,Д,К – жирорастворимые).
При назначении диеты с рыбим жиром –
нарушения обмена нет, следовательно
исчезают симптомы.
Задача
15.
У
мальчика 6 лет наблюдается быстрая
утомляемость, неспособность к выполнению
физической работы. При биопсии клеток
мышц обнаружили включение триацилглицерина.
При определении их количества их
концентрация оказалась в несколько раз
больше, чем в норме, а концентрация
карнитина в 5 раз меньше. Почему при
данном заболевании резко снижается
способность выполнять длительную
физическую нагрузку.
Ответ:Т.к.
карнитин , содержиться мало транспорт
триаглицерина не происходит, если не
происходит транспорт следовательно
нет распада, нет распада не энергии,
поэтому у мальчика наблюдается быстрая
утомляемость и неспособность к физ.
работе
Задача
19.
У
маленького ребенка имеются нарушения
функций легких, мозга, мышц. В биоптате
печени и фибробластах кожи отсутствует
ацетил-Ко-А-карбоксилаза. а)напишите
биохимическую реакцию, которая у ребенка
протекает с нарушением. б)какой
метаболический путь нарушен? в)сделайте
предположение, почему нарушены функции
разнообразных тканей.
Ответ:
регуляция ацетил-КоА-карбоксилаза в
синтезе и распаде жиров
а)ацетил
КоА=малонилКоА с затратой энергии и СО2
б)синтез
жирных кислот
в)функции
разнообразных тканей нарушены, тк нет
синтеза жирных кислот и следовательно
энергии
Задача
23.
В
стационар поступил юноша 24 лет с
симптомами ишемической болезни сердца
в результате атеросклероза. В ходе
обследования обнаружилось, что у больного
липопротеины содержат малоактивный
фермент лецитин-холестерол-ацилтрансферазу
(ЛХАТ).
а)
Напишите реакцию, катализируемую ЛХАТ.
б)
Какие фракции липопротеинов богаты
ЛХАТ?
в)
Почему недостаток ЛХАТ может привести
к развитию атеросклероза?
Ответ:а)
ЛХАТ катализирует реакцию этерефикации
холестерина (лицитин+холестерин=лизолицитин+олеил
холестерин)
б)Наиболее
активен ЛХАТ в ЛВП(липопротеины высокой
плотности), там происходит образование
эфиров с самой большой скоростью
в)Основное
следствие дефицита ЛХАТ – это невозможность
этерификации в плазме свободного
холестерина, что приводит к его накоплению,
и как следствие к атеросклерозу.
Задача
34.
Для
профилактики гиперхолестеринемии можно
пользоваться диетой с пониженным
количеством углеводов и жиров. Объясните,
почему эта диета повлияет на концентрацию
холестерина в крови. Напишите схему
связи обмена углеводов и холестерина.
Ответ:
Тк углевода распадаются на пвк, а затем
идет на синтез ацетилКоА, аКоА является
единственным источником холестерина.
Жира распадаются на жирные кислоты, из
которых тоже получается АцетилКоА,
следовательно при уменьшение образования
ацетилКоА уменьшается образование
холестерина. Моносахариды-пвк-ацетилКоА-холестерин
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Многие всё чаще слышат от близких про «высокое давление» и «гипертонию», а тонометр стал обязательным атрибутом в каждом доме. Сердечно-сосудистые заболевания, инфаркты и инсульты, предвестником которых является повышенное артериальное давление, занимают первое место среди причин смерти людей трудоспособного возраста. Это делает проблему ранней диагностики и разработки новых методов лечения артериальной гипертензии не только медицинской, но и острой социальной проблемой. В этой статье поговорим о причинах, симптомах, формах и принципах терапии этого заболевания.
Что такое артериальная гипертензия
Артериальная гипертензия — самая распространенная болезнь сердечно-сосудистой системы, связанная со стойким повышением систолического давления до 140 и выше мм рт. ст., а диастолического — до 90 и выше.
Систолическое давление — это давление крови в крупных сосудах в момент сокращения левого желудочка сердца, а диастолическое — давление, поддерживаемое тонусом стенок сосудов во время расслабления желудочка.
Синдром повышенного давления ставится на основании трех произведенных в спокойной обстановке измерений. Главное условие — чтобы человек не принимал накануне никаких препаратов, влияющих на давление. Для постановки диагноза, особенно при обследовании пожилых людей, достаточно, чтобы было постоянно повышенным только систолическое давление (его ещё называют «сердечным»).
По данным ВОЗ, артериальная гипертензия — самое распространенное в мире заболевание кардиологического профиля, им страдают 30-45% населения. На уровень заболеваемости не влияют ни доход, ни климат, ни общее социально-экономическое положение страны. Патология чаще диагностируется у мужчин, после 60 лет она отмечается у 60% людей. Специалисты ВОЗ прогнозируют дальнейший рост показателя распространенности артериальной гипертензии в связи с увеличением продолжительности жизни и старением населения всех стран. По прогнозам число людей, страдающих от повышенного давления, достигнет к 2025 году 1,5 млрд.
Классификация
Артериальная гипертензия (АГ) классифицируется по различным признакам:
- степень повышения давления;
- тяжесть поражения органов-мишеней, т.е. органов и систем, максимально страдающих от повышенного давления;
- причина появления и развития патологии.
Классификация по уровню артериального давления (АД) выделяет несколько стадий артериальной гипертензии:
- оптимальным считается АД, не превышающее 120/80 мм рт. ст., но если АД находится в пределах 139/89, это считается нормой;
- 1-я степень патологии — до 159/99;
- 2-я степень — до 179/109;
- 3-я степень (тяжелая) — выше 180/110.
По причинам развития заболевания различают первичную и вторичную артериальную гипертензию. Первичная АГ называется также эссенциальной гипертензией или гипертонической болезнью. Среди всех случаев АГ на долю этого вида приходится 95% диагностированных случаев. При вторичной (симптоматической) АГ повышение артериального давления — это следствие патологии других органов и систем организма, например, воспалительных заболеваний почек, эндокринных нарушений или проблем с центральной нервной системой (ЦНС).
Причины развития
Причины развития артериальной гипертензии до сих пор до конца не ясны. Основная теория ее происхождения предполагает, что на сердечно-сосудистую систему влияет нарушение регуляторной деятельности высших отделов ЦНС. Факторы риска развития патологии:
- Наследственная предрасположенность. Риск развития АГ связан с наличием у ближайших родственников проблем с сердцем: перенесенные инфаркты, ранняя смерть, сердечная недостаточность.
- Длительные стрессы, некомфортные условия труда, умственное перенапряжение.
- Неправильное питание, избыточное количество соли в диете. В сочетании с генетической предрасположенностью потребление соли более чем 5 г в сутки, значительно повышает риск развития АГ, так как соль задерживает в организме жидкость и вызывает спазм сосудов.
- Сидячий образ жизни, отсутствие физической активности.
- Наличие у человека эндокринных заболеваний: сахарного диабета, патологии щитовидной железы и надпочечников.
- Повышенный уровень холестерина в крови.Из-за этого сужается просвет артерий и повышается давление крови на стенки сосудов.
- Лишний вес и ожирение.
- Вредные привычки. Курение сужает сосуды и повышает активности центральной нервной системы. Злоупотребление алкоголем повышает нагрузку на почки.
- У женщин — гормональная перестройка организма в период климакса.
- Возраст и пол. После 60 лет артериальная гипертензия встречается у половины населения, но у мужчин до 40 лет заболевание диагностируют чаще.
- Неблагоприятная экологическая обстановка, наличие в регионе проживания вредных производств.
- Недостаток в организме калия и магния, участвующих во многих физико-химических процессах и влияющих на эластичность стенок сосудов.
Важно! Артериальная гипертензия все чаще диагностируется у молодых людей до 30 лет. Эта тенденция ведет к росту смертности от сердечно-сосудистых заболеваний в репродуктивном возрасте. Необходимо регулярно измерять артериальное давление и обращаться к врачу даже при незначительном, но стойком его повышении.
Вторичная АГ может развиться вследствие приема некоторых лекарственных препаратов.
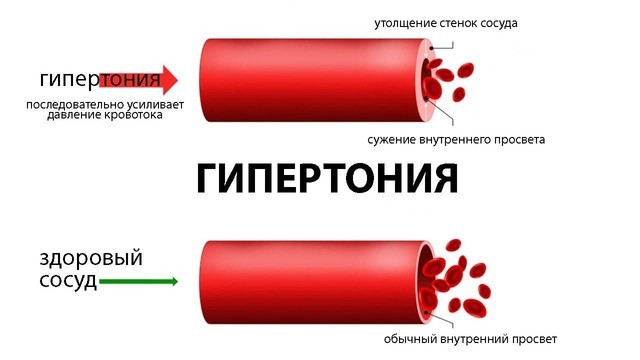 Рисунок 1. Как отличаются сосуды у людей с артериальной гипертензией (гипертонией) от сосудов людей без заболевания. Источник: СС0 Public Domain
Рисунок 1. Как отличаются сосуды у людей с артериальной гипертензией (гипертонией) от сосудов людей без заболевания. Источник: СС0 Public Domain
Формы артериальной гипертензии
Правильное определение формы артериальной гипертензии играет решающую роль в предупреждении развития опасных осложнений и выборе оптимальной терапевтической тактики. Особенно это касается вторичной АГ как следствия дисфункции некоторых отдельных органов и систем организма.
Нефрогенные паренхиматозные артериальные гипертензии
Чаще всего причина вторичной артериальной гипертензии — заболевание почек. Давление может повышаться при пиелонефрите, нефропатиях различной природы, опухолях, туберкулезном поражении почек и других почечных патологиях.
Эта форма гипертензий чаще встречается у более молодых людей. Для нее характерно нормальное давление на начальной стадии заболевания. Развитие заболевания и выраженное поражение тканей вызывают повышение артериального давления на фоне хронической почечной недостаточности.
Нефрогенные реноваскулярные артериальные гипертензии
Причина реноваскулярной АГ — нарушение артериального почечного кровотока, в большинстве наблюдений обусловленного атеросклерозом почечных артерий. Стойкое повышение давление развивается при сужении просвета почечной артерии более чем на 70%. Характерный признак данной формы АГ — повышение давления до 160/100 мм рт. ст. и выше.
Заболевание обычно начинается остро, при этом давление не удается сбить гипотензивными препаратами.
При ультразвуковом исследовании определяют асимметрию почек и нарушение магистрального кровотока. Болезнь часто приводит к инфаркту миокарда и инсульту. При отсутствии адекватной терапии выживаемость в ближайшие 5 лет прогнозируют только 30% людей.
Феохромоцитома
Эта АГ, причиной которой является гормонально активное новообразование надпочечников, встречается примерно в 0,3% симптоматических гипертензий. Периодический выброс в кровь адреналина, дофамина и других гормонов вызывает резкое повышение артериального давления и часто приводит к гипертоническому кризу.
Диагноз ставится на основании результатов гормональных тестов и инструментальных исследований. Феохромоцитома лечится только хирургически.
Первичный альдостеронизм
Заболевание обусловлено излишней выработкой в почках гормона альдостерона — он отвечает за задержку в организме ионов натрия и выведение ионов калия. При нарушении калиево-натриевого баланса образуется излишек калия в клетках. Из-за этого в организме накапливается жидкость и повышается артериальное давление.
Лекарственная терапия при первичном альдостеронизме не дает должного эффекта. Пациенты страдают от судорог, мышечной слабости, жажды. Патология может привести к инсульту, гипертоническому кризу, отеку легких.
Синдром и болезнь Иценко-Кушинга
Синдром и болезнь Иценко-Кушинга — изменение гипоталамуса, следствием которого становится избыточный синтез корой надпочечников глюкокортикоидных гормонов. Один из признаков заболевания — ожирение.
Повышенное из-за гормонального дисбаланса артериальное давление не снижается при приеме снижающих давление препаратов. При подтверждении диагноза на КТ и МРТ надпочечников назначается хирургическое или гормональное лечение.
Коарктация аорты
Одна из редких форм артериальной гипертензии, причина которой — затруднение кровотока в большом круге кровообращения из-за врожденного сужения просвета аорты.
Коарктация (сужение) аорты диагностируют сразу после рождения ребенка или в раннем детском возрасте. В результате сужения главного кровеносного сосуда кровоток ухудшается, что приводит к систолической перегрузке левого желудочка сердца. При измерении артериального давления отмечаются высокие показатели на руках и нормальные или пониженные на ногах.
При значительном стенозе артерии показано хирургическое вмешательство.
Лекарственные формы артериальной гипертензии
Некоторые лекарственные препараты повышают вязкость крови, задерживают в организме соль и воду, вызывают спазм сосудов, и становятся причиной артериальной гипертензии.
Среди этих лекарств — капли от насморка с производными эфедрина, нестероидные противовоспалительные препараты, некоторые гормональные контрацептивы, антидепрессанты, глюкокортикоиды.
Подобные средства следует принимать строго по назначению врача и под его постоянным контролем.
Нейрогенные артериальные гипертензии
Причинами артериальной гипертензии могут быть черепно-мозговые травмы, энцефалит, новообразования в головном мозге. Такой вид АГ называется нейрогенным.
Характерные признаки: судороги, головные боли, тахикардия. Нормализация артериального давления возможна только после успешной терапии основного заболевания.
Механизм повышения артериального давления
Артериальное давление регулируется сложной системой стимуляции или торможения кровотока в сосудах. Увеличение давления происходит при росте объема сердечного выброса крови за минуту и сопротивлении сосудистого русла. Контроль за этим физиологическим процессом осуществляет гипоталамус и сосудодвигательный центр, расположенный в стволе головного мозга.
К росту артериального давления могут привести три основных причины:
- сужение артериол большого круга кровообращения;
- сдвиг кровяных масс к сердцу из-за сужения вен — это ведет к расширению полости сердца, росту напряжения в сердечных мышцах и увеличению объема выброса крови;
- усиление сердечной деятельности по сигналу симпатической нервной системы.
Клинические и патофизиологические изменения в органах-мишенях
Артериальная гипертензия негативно влияет на функциональность многих органов и систем организма:
- Сердце. Чрезмерные усилия сердечной мышцы для проталкивания излишнего объема крови через суженные сосуды приводит к гипертрофии и нарушению диастолической функции левого желудочка. На фоне постоянного кислородного голодания сердце перестает полноценно сокращаться, в результате чего развивается хроническая сердечная недостаточность. Из-за того, что сосуды долго находятся в суженном состоянии, происходит замена мышечной стенки соединительной тканью. Это может стать причиной атеросклероза коронарных артерий.
- Головной мозг. Повышенное давление — основная причина внутричерепных нетравматических кровоизлияний, ишемического инсульта, гипертонической энцефалопатии, когнитивных нарушений и деменции.
- Почки. Нарушения в работе почек могут быть и причиной, и следствием артериальной гипертензии. Почечная недостаточность в результате постоянно повышенного давления проявляется в виде патологического просачивания белка через почечный фильтр (микроальбуминория) и снижением выводящей функции почек.
- Сосуды глазного дна из-за постоянного сужения затрудняют кровоснабжение тканей глаза, и они испытывают кислородное голодание.
По тяжести поражения органов-мишеней различаются 3 стадии АГ:
- на I стадии лабораторные и инструментальные исследования не показывают никаких изменений в органах-мишенях;
- на II стадии результаты анализов крови или исследования сердца и сосудов при помощи ЭКГ, УЗИ и других методов диагностики показывают наличие хотя бы одного признака поражения. Среди них: повышение уровня креатинина в крови, гипертрофия левого желудочка, наличие холестериновых бляшек и т.д.;
- на III стадии появляются клинические признаки заболеваний органов-мишеней: инсульт, инфаркт, стенокардия, аневризма аорты, сердечная или почечная недостаточность, нарушения зрения и другие.
Клиническая картина
Течение артериальной гипертензии зависит от стадии заболевания, уровня повышения давления и задействованных органов-мишеней.
На начальном этапе болезнь может протекать бессимптомно и обнаруживаться только при плановом измерении артериального давления.
С развитием патологии появляются жалобы на головную боль, тяжесть в затылке, шум в ушах, учащенное сердцебиение, проблемы со сном, снижение работоспособности.
Стойкое повышение давления выше 140/90 мм рт. ст. может стать причиной:
- постоянной одышки, даже при минимальных физических усилиях;
- болей в области сердца;
- повышенного потоотделения, онемения конечностей;
- отеков и выраженной одутловатости лица.
Спазм глазных сосудов проявляется мелкими кровоизлияниями в сетчатку, потерей четкости зрения, мельканием мушек перед глазами.
Каждый из этих симптомов требует незамедлительной консультации у врача-кардиолога.
Артериальная гипертензия у беременных
По статистике артериальную гипертензию диагностируют у 5-8% беременных женщин. Различают два вида гипертензии:
- хроническую — заболевание имелось у женщины до беременности и обострилось после зачатия;
- гестационную — формируется во второй половине беременности.
Основные причины стойкого повышения давления у беременных:
- увеличение массы тела;
- ускорение метаболических процессов;
- увеличение внутрибрюшного давления и объема крови;
- изменение гормонального фона.
Без своевременного лечения АГ во время беременности может привести к серьезным осложнениям: гестозу (преэклампсия, эклампсия), фетоплацентарной недостаточности, преждевременным родам, отслойки плаценты и другим.
При выявленной артериальной гипертензии беременная женщина должна находиться под постоянным врачебным контролем.
Гипертонический криз
Резкий внезапный подъем артериального давления — одно из самых распространенных проявлений артериальной гипертензии, это — гипертонический криз.
Такое состояние может возникнуть под влиянием стресса, резкой перемене климата или погодных условий, физическом перенапряжении.
Гипертонический криз сопровождается нервным перевозбуждением или, наоборот, заторможенностью, сильной головной болью, тошнотой, ухудшением зрения.
Результатом криза может стать острое нарушение мозгового кровообращения, инфаркт миокарда или другое острое сосудистое расстройство.
Лечение повышенного давления
 Источник: World Cancer Research Fund
Источник: World Cancer Research Fund
Народные средства
На данный момент нет доказательств эффективности народных средств для лечения артериальной гипертензии. Отказ от визита к врачу при симптомах АГ и надежда на стабилизацию состояния при помощи народных средств могут привести к необратимым последствиям и развитию серьезных осложнений.
Любое народное средство может быть только дополнением к основному лечению и должно быть одобрено врачом-кардиологом.
Медикаментозное лечение
Схему медикаментозного лечения определяет врач-кардиолог после всестороннего обследования и определения причин артериальной гипертензии. Выбор методики производится с учетом пола, возраста пациента, наличия сопутствующих заболеваний и поставленных целей.
В лекарственный комплекс могут включаться диуретики, седативные препараты, средства, подавляющие вазомоторную активность и некоторые другие в зависимости от состояния органов-мишеней.
Диета
Диета при повышенном артериальном давлении должна быть направлена на снижение веса и нормализацию водно-солевого обмена. Из рациона необходимо исключить продукты, повышающие уровень холестерина — жирное мясо, не цельнозерновой хлеб и сдобу, снизить потребление острых и маринованных блюд, минимизировать потребление соли и сахара.
Возможные последствия
К сожалению, многие люди игнорируют периодическое повышение артериального давления и не торопятся обращаться к врачу. Иногда они начинают принимать гипотензивные (снижающие давление) препараты по совету родственников и знакомых, а это может серьезно усугубить ситуацию.
Отсутствие своевременного правильного лечения может привести к тяжелому течению патологии и серьезному поражению органов-мишеней.
Осложнения
Артериальная гипертензия — основная причина ранней смертности от сердечной недостаточности, инсульта и инфаркта миокарда. На фоне заболевания резко возрастает риск развития почечной недостаточности, атеросклероза сосудов головного мозга и других опасных патологий.
Профилактика артериальной гипертензии
Для профилактики развития артериальной гипертензии необходимо регулярно проходить скрининг, особенно людям в группе риска. Избежать патологии поможет правильное и сбалансированное питание, регулярная физическая активность, отказ от вредных привычек, нормализация эмоционального состояния.
Заключение
Артериальная гипертензия — распространенная патология сердечно-сосудистой системы. При отсутствии своевременной диагностики и правильного лечения она грозит развитием серьезных осложнений. Современная медицина умеет бороться с этим заболеванием, но успех лечения во многом зависит от самого пациента. Своевременное обследование и соблюдение рекомендаций врача помогает нормализовать состояние и избежать неприятных последствий.
Источники
- Гороховский, Б. И. Важнейшие органы — мишени гипертонической болезни / Б.И. Гороховский, Е.Г. Кадач. — М.: Миклош, 2019. — 640 c.
- Приверженность к лечению и контроль артериальной гипертензии в рамках российской акции скрининга МММ19. Российский кардиологический журнал. 2020;25(3)
Источник
