У меня повышенное сердечное давление при пониженном верхнем
Почему повышается нижнее артериальное давление?
Формы артериальной гипертензии (АГ) с преимущественным подъемом диастолического нижнего АД занимают приблизительно 20% от всех видов этого заболевания.
Такой тип ГБ отличается тяжестью течения, устойчивостью к проводимой терапии и требует индивидуального подхода в каждом случае.
Преимущественно подъемом ДАД сопровождаются вторичные (симптоматические) гипертензии – повышение АД вследствие внутренних заболеваний (в отличие от эссенциальной ГБ причину находят).
Для непрерывного и эффективного кровотока по всей сосудистой системе сердцу необходимо выталкивать из левого желудочка постоянный объем крови с определенной силой (систолическое АД), а аорте адаптироваться к выброшенной массе методом сужения или растягивания (диастолическое АД). Разница между САД и ДАД должна колебаться в пределах 40-50 мм рт. ст.
Диастолическое АД формируется из:
- объема циркулирующей крови;
- эластичности стенок сосудов;
- эффективности периода расслабления миокарда (диастолы);
- активности нервной и гормональной регуляции тонуса артериол.
Повышение ДАД иногда носит временный характер (при этом нет первичного поражения внутренних органов). Причины такого состояния:
- избыточное потребление соли (более 8 граммов/сутки);
- злоупотребление алкогольными напитками и кофе;
- избыточный вес, ожирение;
- водная перегрузка организма (употребление более 30 мл/кг/сутки);
- стрессовые ситуации, недосыпание.
При нормализации диеты и режима дня показатели ДАД самостоятельно приходят в норму. Симптомы повышенного ДАД:
- Тупая, ноющая головная боль в затылке и висках, которая усиливается при резких поворотах и наклонах головы.
- Головокружение, шум в ушах, гул в голове.
- Проходящее нарушение зрения.
- Ощущение сдавливания в области сердца.
- Учащенный пульс.
- Одышка, неудовлетворенность от вдоха.
- Повышенная усталость, снижение трудоспособности, апатия, эмоциональная лабильность, тревожность, нарушения сна.
Длительное, упорное повышение диастолического АД сопровождает:
- Заболевания миокарда, которые характеризуются снижением сократительной способности сердечной мышцы (кардиосклероз, кардиомиопатия, инфаркт левого желудочка, миокардит).
- Дисфункцию эндокринных органов (щитовидной железы, надпочечников, яичников у женщин в период менопаузы).
- Поздние гестозы при беременности.
- Заболевания почек (патологии сосудов или непосредственно повреждение ткани).
- Неврологические заболевания (внутричерепная гипертензия, ночное апноэ, энцефалит, опухоли, черепно-мозговые травмы).
- Болезни крови (анемии, полицитемии).
- Прием некоторых лекарственных веществ (глюкокортикостероиды, гормоны щитовидной железы, нестероидные противовоспалительные, оральные контрацептивы, трициклические антидепрессанты, ингибиторы МАО).
Высокое диастолическое АД чаще встречается у пациентов с сахарным диабетом II типа и распространенным атеросклерозом.
Артериальная гипертензия с преимущественно высоким ДАД развивается у пациентов молодого возраста (начиная с 30-40 лет).
Рассмотрим наиболее распространенные заболевания, вызывающие повышение диастолического АД:
- Болезни почек. Воспалительное или аутоиммунное поражение ткани органа приводит к нарушению процессов фильтрации крови и выделения воды. В результате прогрессивно увеличивается объем циркулирующей плазмы и концентрация натрия. Нарушение кровоснабжения почек запускает секрецию ренина, который провоцирует выброс в крови ангиотензина-II (мощнейшего вазоконстриктора). Этот процесс вызывает наиболее тяжелое течение диастолической гипертензии (ДАД превышает 100 мм рт. ст.).
- Заболевания эндокринной системы. Опухоли и дисфункция надпочечников нарушают естественный баланс адреналина, кортизола и альдостерона, которые воздействуя на тонус артериол и процессы реабсорбции воды и натрия, повышают диастолическое АД. Гипотиреоз – снижение продукции гормонов щитовидной железы увеличивает общее сосудистое сопротивление и ДАД.
- Сердечные заболевания. Снижение массы функционирующего миокарда (вследствие воспаления или инфаркта) снижает общую скорость кровотока, провоцирует застой в венозных и артериальных сосудах. Недостаточность клапанов аорты нарушает непрерывность и однонаправленность тока крови по сосудам, приводя в итоге к застойным явлениям в обоих кругах кровообращения. Пораженные холестериновыми бляшками артериолы становятся ригидными и неподатливыми к влияниям вазоактивных гормонов. Дополнительно снижается кровоснабжение внутренних органов (сердца, головного мозга, почек). При заболеваниях нервной системы нарушается центральная регуляция сосудистого тонуса продолговатым мозгом.
- Медикаментозная диастолическая гипертензия. Некоторые препараты способны изменять активность симпатической нервной системы, баланс в секреции ренин-ангиотензин-альдостерона и гормонов надпочечников.
Нормы диастолического давления
Чтобы кровь с достаточной скоростью покидала полость сердца, двигалась по артериолам и достигала всех мелких капилляров, сосудистой стенке нужно «поддерживать» диастолическое АД в пределах 60-89 мм рт. ст. Этот показатель в первую очередь формируется величиной тонуса так называемых резистивных сосудов.
Показатель ДАД характеризует активность, эластичность, проходимость сосудов организма и функциональное состояние почек, симпатической нервной системы.
Степени гипертензии в зависимости от величины ДАД:
| Категория артериальной гипертензии | Величина ДАД (мм рт. ст.) |
|---|---|
| Оптимальный АД | 60-79 |
| Нормальный | 80-84 |
| Предгипертензия | 85-89 |
| АГ I степени (легкая) | 90-99 |
| АГ II степени (средняя) | 100-109 |
| АГ III степени (тяжелая) | Выше 110 |
Как снизить диастолическое давление, не уменьшая верхнее?
Если повышение ДАД вызвано патологией внутренних органов, для эффективного лечения кроме антигипертензивной терапии понадобится и медикаментозная коррекция основного заболевания, послужившего причиной ГБ.
При временном повышении диастолического АД, вызванного воздействием внешних факторов или нарушением диеты, достаточно отрегулировать ритм жизни и полноценно высыпаться.
Пациенту необходимо:
- Правильно питаться – сбалансированный рацион, снижение потребления соли до 4-5 граммов/сутки, отказ от копченостей, консервов и полуфабрикатов (избыточное количество натрия, трансжиров, ароматизаторов, усилителей вкуса).
- Ограничить количество кофеина до 200 мг в сутки (а по возможности и вовсе отказаться от него).
- Бросить курить и употреблять алкоголь.
- Придерживаться оптимального двигательного режима. Для улучшения кровотока во всех тканях рекомендовано каждый день гулять на свежем воздухе (цель – 10 тыс. шагов). Благоприятно на тонус сосудов влияет посещение бассейна, йога, медитация, дыхательные упражнения и утренняя гимнастика.
- Удерживаться от бани, сауны и экстремальных видов спорта.
Грамотное и эффективное лечение назначает только специалист после тщательного обследования всего организма.
Для снижения диастолического АД доктор прописывает антигипертензивные препараты в таких дозах, которые в основном влияют на тонус сосудов и объем циркулирующей крови, не изменяя существенно показатели систолического давления:
- Диуретики:
- Ингибиторы АПФ – «Энап», «Лизиноприл» по 5-10 мг/сутки.
- Тиазидные – «Фуросемид» по 40-80 мг, «Трифас» 5-10 мг совместно с «Аспаркамом» или «Панангином».
- Тиазидоподобные – «Индапамид», «Гипотиазид» по 2,5 мг/сутки.
- Антагонисты рецепторов ангиотензина-II – «Вальсакор», «Ирбесартан» по 120-360 мг/сутки. 4. Блокаторы кальциевых каналов – «Амлодипин», «Нифедипин по 5-10 мг/сутки.
Обязательно после выявления причины стойкой диастолической гипертензии – лечение основного заболевания:
- почечной дисфункции – возобновление ренальной фильтрационной способности, адекватного кровоснабжения ткани, защита от дальнейшего повреждения;
- заболеваний эндокринной системы – коррекция гормонального фона, при необходимости – хирургическое вмешательство;
- сердечных болезней – подбор поддерживающей терапии, оперативное лечение клапанных пороков и ишемической болезни;
- заболеваний крови – нормализация показателей гемоглобина, гематокрита;
- гестоза – поддерживание беременности до созревания плода и срочное родоразрешение;
- неврологических болезней – лечение причинного фактора, ликворошунтирующие операции;
- медикаментозной диастолической гипертензии – коррекция дозы лекарства или замена схемы лечения.
Помощь в домашних условиях
Если у пациента резко ухудшилось самочувствие и тонометр показывает высокое нижнее давление, пробуют стабилизировать состояние несколькими способами:
- Когда человек гипертоник и лечится, то дома всегда держат антигипертензивные препараты. Понижают нижнее давление, не уменьшая верхнего, с помощью мочегонных препаратов («Фуросемида», «Гипотиазида», «Индапамида») в стандартных дозах. Расслабляют сосуды препараты группы ингибиторов АПФ, блокаторов ангиотензина-II и антагонистов кальция.
- Дополнительно принимают седативные препараты – таблетки «Валерианы», настойку пустырника, «Корвалол», «Валокордин», «Валидол».
- Снижают давление физические методы:
- Холодный компресс на заднюю поверхность шеи.
- Легкий расслабляющий массаж.
- Воздействие на биологически активные точки – за мочкой уха, в области грудинно-ключично-соскообразной мышцы.
Если в течение нескольких часов самостоятельно сбить диастолическое АД не получается, а симптомы только усугубляются, необходимо обратиться за медицинской помощью.
Какие народные средства применяют?
Понизить диастолическое артериальное давление в домашних условиях можно при помощи фитотерапии. Использование отваров настоев и чаев из трав, воздействующих на сердечно-сосудистую систему, дает эффект через две-четыре недели от начала лечения (если регулярно принимать).
Травы, которые успокаивают симпатическую нервную систему:
- цветы горной арники;
- омела белая;
- листья барбариса;
- пастушья сумка.
Лекарственные растения, расширяющие сосуды:
- трава барвинка обыкновенного;
- вербена;
- листья магнолии;
- плоды рябины черноплодной.
Растения с диуретическим эффектом:
- трава зверобоя обыкновенного;
- листья березы;
- подорожник;
- черника;
- можжевельник.
Рекомендовано комбинировать травы из этих групп и изменять состав терапии каждые два-четыре месяца.
Гипотензивные вещества растительного происхождения продают и в аптеке:
- «Березовые почки».
- «Трава хвоща полевого».
- «Маточные рожки».
- «Раунатин».
Для пожилых пациентов с атеросклеротическим поражением сосудов рекомендованы растительные препараты с ангиопротекторным эффектом:
- «Троксерутин»;
- «Вазокет»;
- «Флебодиа 600»;
- «Аскорутин»;
- «Веносмин»;
- «Кверцетин»;
- «Рависол»;
- масло тыквенных семечек.
Помнят о том, что эффективно уменьшить нижнее артериальное давление только растительными препаратами невозможно. Фитотерапия – вспомогательный метод борьбы с диастолической гипертензией, а основной упор делают на медикаментозную коррекцию и модификацию образа жизни.
Выводы
Длительно повышенное диастолическое АД приводит к необратимым изменениям в сосудистой стенке, ее истончению и повреждению внутренних органов.
Лечат повышенное нижнее давление только под присмотром врача. В большинстве случаев диастолическая гипертензия свидетельствует о развитии серьезного заболевания, которое требует комплексного подхода (медикаментозного, хирургического лечения и модификации образа жизни).
Источник
Тахикардия представляет собой увеличение частоты сердечных сокращений более 100 в минуту. Встречается она как у здоровых людей, так и у заядлых сердечников со стажем.
Гипотония в свою очередь определяется как снижение уровня артериального давления до отметок, минимум 100 на 70 мм рт. ст.
Как часто низкое давление и высокий пульс встречаются одновременно? Нечасто. Вообще же, оба состояния имеют свой механизм развития.
Они никак друг другом не связаны, в 99% случаев речь идет о банальном совпадении нескольких патологических процессов.
Гипотония формируется в результате целой группы причин, в основном патологического рода. Повышение частоты сердечных сокращений же может иметь физиологический характер и не обуславливаться заболеваниями.
Лечение обоих состояний проводится раздельно, с применением специализированных методов.
Тем не менее, обе патологии находятся в пределах компетенции врача-кардиолога. Во всех спорных случаях нужно обращаться к нему.
Несмотря на то, что то и другое состояния никак друг с другим не связаны, одно усугубляет другое.
Что означает повышение частоты сердечных сокращений на фоне гипотонии?
Не означает равным счетом ничего.
Пониженное давление и высокий пульс не связаны друг с другом. Это два разных процесса. В основе тахикардии лежит раздражение или стимуляция особой рефлексогенной зоны сердца.
В результате орган начинает работать активнее. Происходит подобное воздействие извне или имеет эндогенный характер, нужно разбираться отдельно.
Гипотония же обусловлена массой причин, чаще внесердечных. Основной фактор заключается в падении гемодинамики (кровотока) на общем уровне.
Для компенсации недостатка силы сердечных сокращений органу дается сигнал ускорять свою деятельность.
Причины физиологические
Перечень факторов становление обоих процессов широк. Следует привести наиболее частые:
- Злоупотребление алкогольными напитками. Чем больше человек потребляет спиртного, тем выше вероятность развития парного патологического процесса.
Алкоголь стимулирует третью рефлексогенную зону сердца, в то же время происходит сужение крупных кровеносных сосудов. Отсюда нарушение гемодинамики.
Крови приходится преодолевать более сопротивление и сердца начинает биться активнее.
Парадоксально, но чем выше пульс, тем ниже давление. Это справедливо, начиная с отметки в 180 ударов в минуту. Потому у хронических алкоголиков давление низкое, наблюдается гипотония.
- Злоупотребление психоактивными веществами. В том числе наркотиками и никотином. Они обладают способностью «разгонять» сердечнососудистую систему.
На первом этапе давление повышается. Затем же резко падает.
Опасна не сама тахикардия в данном случае, а резкий скачок показателя тонометра. Это чревато инсультом или инфарктом.
- Употребление тонизирующих средств и веществ. Вроде кофеина. На каждый организм тонизирующие компоненты действуют по-своему. Возможно снижение давления, возможно повышение показателя. Но пульс ускоряется всегда.
- Старческий возраст, отсутствие движения. Часто эти факторы совпадают. Лежачие больные старшей возрастной группы страдают указанной парой симптомов чаще, поскольку сердце не может справиться с нагрузкой.
- Злоупотребление антигипертензивными лекарствами, особенно бета-блокаторами и диуретиками. Сердце начинает частить, но давление падает.
Реакция парадоксальна, но это только на первый взгляд. На деле же все закономерно: чтобы компенсировать недостаток силы сердечных сокращений орган начинает ускорять свою деятельность. Это указывает на отсутствие тренированности сердца.
Патологические причины
- Заболевание щитовидной железы. Так называемый гипертиреоз. Провоцирует повышение частоты сердечных сокращений.
Часто на фоне патологии происходит повышение уровня АД, но у гипотоников со стажем эффект прямо противоположный, что связано с особенностями и адаптивными механизмами организма.
Не заметить гипертиреоз трудно, все характерные симптомы налицо. Качество жизни существенно падает, пациент вынужден обращаться к врачу.
- Заболевания надпочечников по типу недостойной выработки кортикостероидных веществ. В первую очередь кортизола, вещества напрямую влияющего на тонус сосудов.
Чтобы компенсировать недостаток кровообращения (сосуды в данном случае расширены), сердце начинает ускоряться, растет пульсовой показатель. Это встречается при болезни Аддисона.
Возможен и противоположный вариант, когда кортизола слишком много. В результате опухолей самих надпочечников или гипофиза. Результат одинаков в обоих случаях.
- Болезни эндокринного профиля общего характера. В первую очередь сахарный диабет в фазе декомпенсации или частичной компенсации. Болезнь, находящаяся под контролем ведет себе спокойнее.
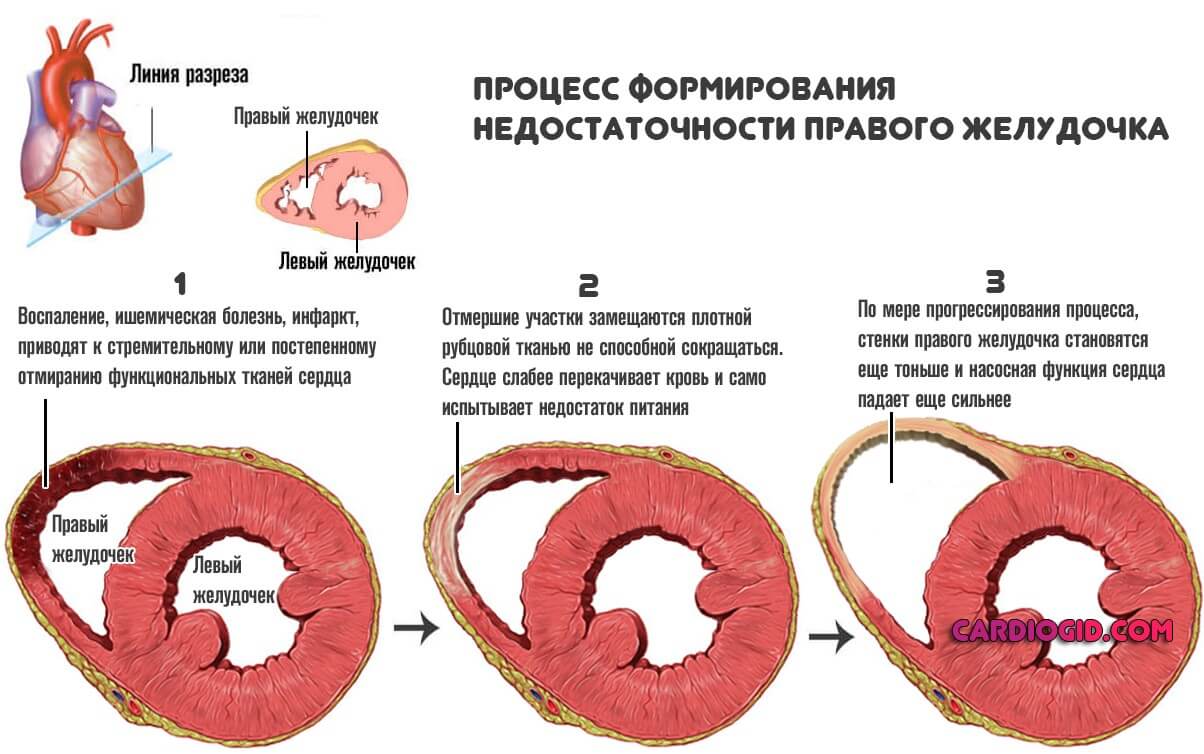
- Патологии самого сердца. Чаще имеет место застойная сердечная недостаточность с явлениями нарушения питания миокарда и иных анатомических структур.
Это опасное состояние, проваляется оно как раз гипотонией и тахикардией в комплексе.
Суть нарушения в слабой силе сокращений, которую орган пытается наверстать частотой — отсюда сильное сердцебиение, а показатель давления снижен.
Требуется медицинская помощь, пока не стало поздно. Следующий закономерный шаг — инфаркт.
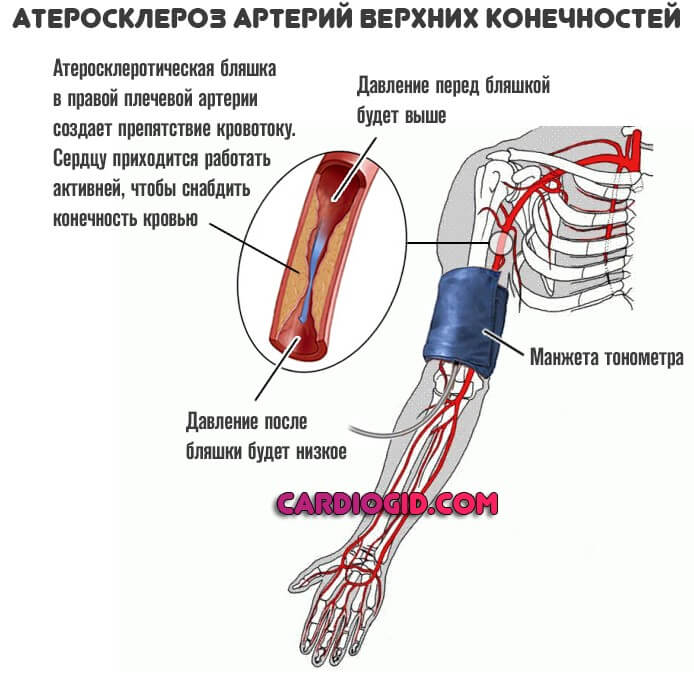
- Патологии сосудов. Наиболее распространен атеросклероз. Это комплексная патология, ассоциированная с развитием стеноза (сужения) или закупорки просвета полой структуры холестериновой бляшкой.
Сердцу приходится перекачивать больше крови, чтобы преодолеть возросшее сопротивление артерий — вот почему давление низкое, а пульс высокий.

Вопреки мнению, будто на фоне атеросклероза развивается только гипертония, это не так. Возможен и обратный процесс.
Тахикардия же присутствует всегда, что указывает на чрезмерную напряженность в работе сердца.
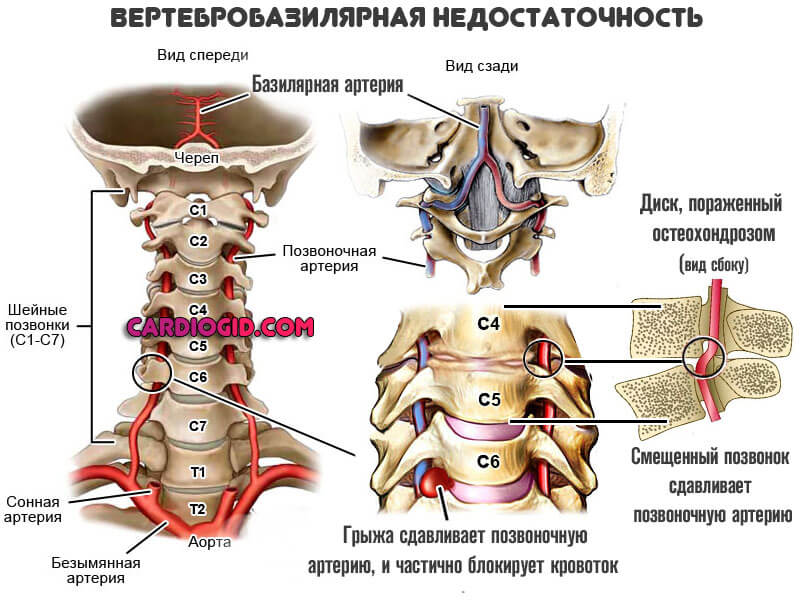
- Заболевания кровеносной системы, сопряженные с патологиями опорно-двигательного аппарата. Остеохондроз и вертебробазилярная недостаточность. Вот две наиболее частые патологии.
- Инсульт в период ранней реабилитации. После острого нарушения мозгового кровообращения оба описанных состояния вполне естественны.
Но нужно тщательно наблюдать за состоянием пациента, чтобы не произошло рецидива. Такой сценарий весьма вероятен. После инсульта давление может падать.
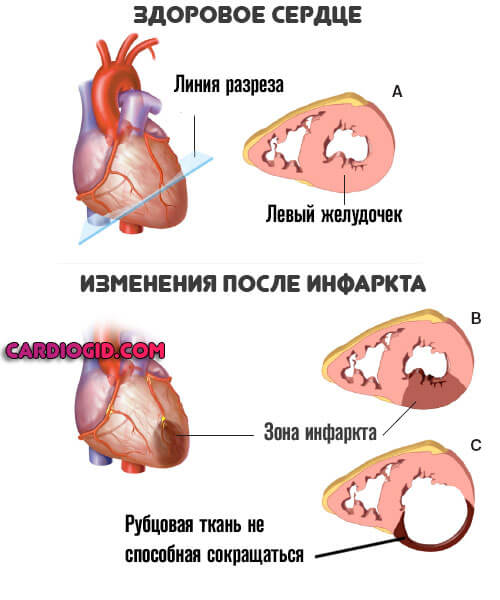
- Инфаркт и постинфарктное состояние.
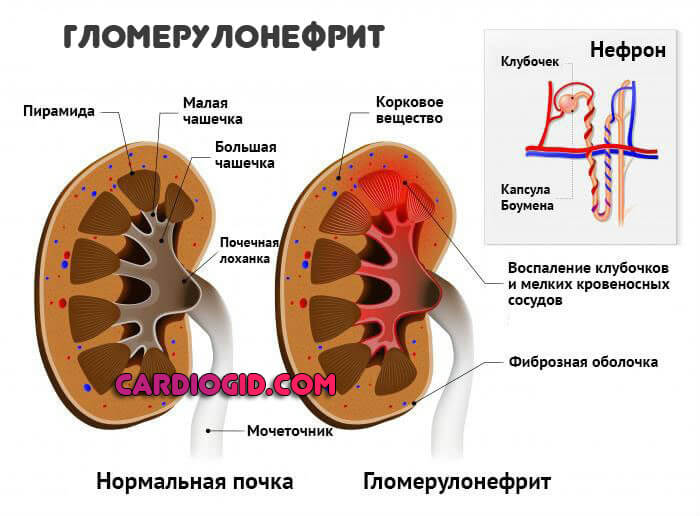
- Проблемы с почками. Разного рода: нефропатии, застойные процессы, гломерулонефрит, пиелонефрит и нефрит, также злокачественные процессы, туберкулез и инфекционные заболевания.
Всегда приводят к нарушению в работе сердечнососудистой системы из-за изменения гемодинамики (кровотока) на уроне всего организма.
- Травмы головного мозга, в том числе сотрясения церебральных структур.
- Онкологические процессы в организме. Проявляют себя по-разному, в том числе и парой описанных симптомов.
Все описанные патологии требуют обязательной диагностики. Верификации (подтверждения) и своевременного лечения.
Полагать, будто бы тахикардия на фоне пониженного давления не опасна — как минимум наивно.
Нарушается питание сердечной мышцы, орган работает на износ. Это смертельно опасно и в 20% случаев без лечения заканчивается летальным исходом в краткосрочной перспективе (до 5 лет).
Стоит ли так рисковать своим здоровьем или лучше обратиться к врачу, потратив несколько часов?
Опасно ли подобное состояние и чем?
Причины низкого давления и высокого пульса опасны сами по себе. А несет ли угрозу тахикардия? Без сомнения.
Чем же так страшно это патологическое состояния:
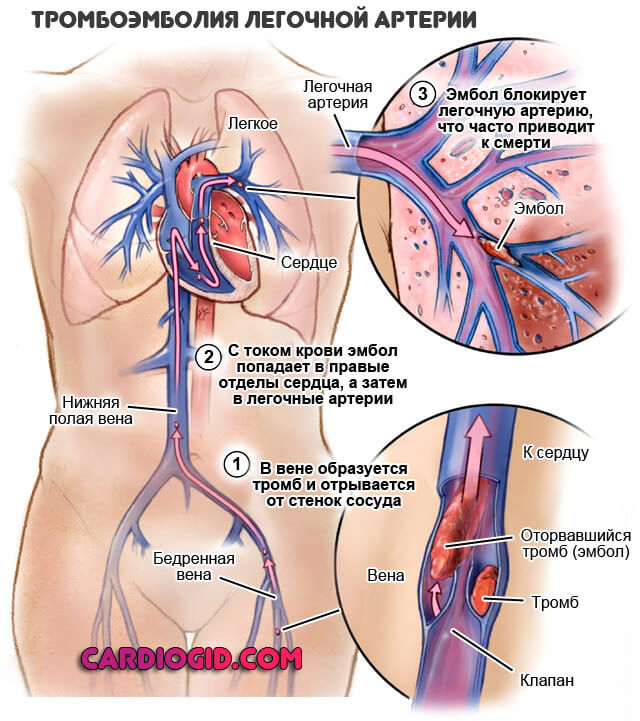
- Вероятно становление тромбов, поскольку эритроциты начинают гибнуть, кровь сворачивается прямо в сосудах. В зависимости от характера сиюминутной циркуляции, тромб может попасть в куда угодно, в аорту, легочную артерию. Это верная смерть, причем почти мгновенная. Необходимо предпринять меры для предотвращения тромбоэмболии.
- Сердце может внезапно остановиться. Помочь пациенту в подобном случае практически нельзя. Требуются реанимационные мероприятия. Без должных навыков ничего не получится.
- Возможен острый кардиогенный шок в результате дальнейшего падения уровня артериального давления. Это тоже причина летального исхода.
- При длительном течении тахикардии нарушаются общие метаболические (обменные) процессы в организме. Иммунитет снижается, человек становится уязвим для онкологии и инфекционных заболеваний.
- Высокий пульс при низком давлении может спровоцировать инфаркт, поскольку питание и без того перетружденного сердца снижается. О признаках предынфарктного состояния читайте здесь.
Предотвращение неблагоприятных явлений — одна из задач комплексного лечения. Если давление низкое и одновременно высокий пульс значит нужна медицинская помощь.
Как снизить пульс в домашних условиях
Возможно ли вообще что-либо сделать собственными силами? Если пациент не был у кардиолога и не получил четких инструкций на этот счет, необходимо вызывать скорую помощь.
Патологической считается тахикардия, длящаяся более 2-х минут. До прибытия врачей нужно попробовать что-либо сделать немедикаментозными способами.
- Например, принять горизонтальное положение, медленно и мерно дышать, на несколько секунд задерживая дыхание на выдохе.
- Если давление снизилось, а пульс вырос более 120 уд. в мин. можно принять несколько таблеток легких седативных препаратов растительного происхождения. Поможет Валокордин или Корвалол (противопоказаний к применению в данном случае нет).
Но никаких бета-блокаторов и сколь-нибудь серьезных фармацевтических средств. Не известно, чем обернется подобная самодеятельность.
На месте решается вопрос о госпитализации пациента для дальнейшего обследования.
Соглашаться или нет — решает сам человек. Но отказываться не стоит. Важно выяснить причину. Только так можно назначить правильное лечение.
Симптомы, требующие вызова врача или скорой помощи
Основное патологическое проявление, требующее помощи врача уже названо. Это тахикардия, то есть сердцебиение более 100-120 ударов в минуту на протяжении более двух минут.
Чем дольше длится процесс, тем выше вероятность осложнений. Орган работает на износ.
Помимо названного признака, опасными считаются:
- Головная боль. Даже минимальной степени интенсивности. Ее быть не должно.
- Нарушения зрения по типу мелькания мушек, фотопсий (искр), тумана, потемнения при резком движении.
- Головокружение.
- Обморочное состояние. Особенно неоднократное.
- Рвота, которая не приносит облегчения симптомов. Имеет рефлекторный характер, потому легче и не становится.
- Боли в груди. Отдают в надчревную область, не усиливаются при движении и дыхании.
- Аритмия с перебоями в работе сердца (замиранием, пропуском ударов).
- Одышка, удушье, нарушения дыхания.
- Нарушения координации, внимания, спутанность сознания.
- Шум в ушах и голове.
При наличии хотя бы одного проявления нужно обращаться к специалисту по кардиологии.
Время в этом случае играет против пациента. Длительное ожидание ассоциировано с повышенным риском осложнений.
Перечень необходимых исследований
С тахикардией обращаются к врачу-кардиологу. Он уже по своему усмотрению направляет пациента к эндокринологу или неврологу для уточнения этиологии состояния.
Перечень исследований довольно широкий:
- Устный опрос пациента для объективизации жалоб и симптомов вероятной болезни.
- Сбор анамнеза.
- Оценка частоты сердечных сокращений. Проводится старым дедовским способом на глаз или специальным датчиком. Второе предпочтительно.
- Измерение уровня артериального давления. Как правило, речь о стабильно низком показателе.
- Суточное мониторирование. Показывает процесс в динамике, в течение 24 часов. Назначается во всех случаях.
- Электрокардиография. Профильное исследование. Дает исчерпывающую информацию о характере сердечной деятельности. Но требует большой квалификации от диагноста, которой обладают далеко не все.
- Ангиография. Исследование сосудов.
- Оценка уровня специфических гормонов в крови пациента.
- Исследование неврологического статуса.
Возможно расширение списка на усмотрение специалистов. Это программа-минимум.
Дополнительно могут быть назначены: анализы крови, мочи, томографические методики.
Какое лечение назначается?
Чаще всего лечение имеет комплексный характер и призвано решать две задачи: нормализовать состояния пациента и снять симптомы, а также устранить первопричину патологического процесса. Обе проблемы нужно устранять вместе.
Применяются медикаментозные и хирургические методы. Среди препаратов наибольшей популярностью у кардиологов пользуются бета-блокаторы, блокаторы кальциевых каналов, седативные средства и диуретики.
Оперативное вмешательство показано при сердечных патологиях и то, только в крайних случаях.
Возможна имплантация водителя ритма или дефибриллятора (при стойких аритмиях).
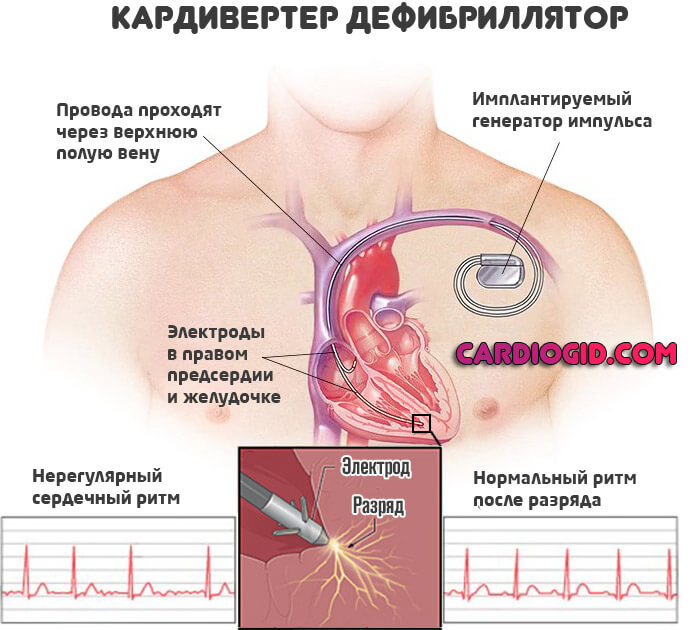
Наконец, хирургическим путем устраняется врожденный или приобретенный порок сердца.
Важным моментом в деле терапии считается правильный образ жизни: как можно меньше курить, лучше вообще отказаться от табачной продукции и алкоголя в любом виде.
Адекватно питаться, то есть никакого жирного, жареного, острого, соленого, полуфабрикатов и консервов. Только белок, овощи, фрукты, зерновые культуры и т.д.
Не стоит перетруждать себя физически, но и на месте сидеть нельзя. Комплекс полезных упражнений поможет решать вопрос с гиподинамией.
Профилактические мероприятия
Специфической профилактики не выработано. Следует поговорить на этот счет со своим лечащим врачом.
Обычно рекомендации строятся на простых принципах здравого смысла:
- Нельзя курить. Причем ни табак, ни специальные смеси, который описываются производителем как безопасные. Сроки применения слишком малы, чтобы делать такие громкие заявления. Это всего лишь маркетинговый ход.
- Не стоит пить алкоголь.
- Нельзя париться в банях, принимать горячие ванны.
- Нужно правильно питаться, употреблять достаточное количество жидкости в сутки.
Нельзя употреблять кофе и чай. Лучше заменить их растительными отварами. - Важно придерживаться оптимального режима физической активности. Комплекс упражнений подбирается с врачом ЛФК.
- Нужно избегать стрессов. Хотя это и не так просто.
Низкое артериальное давление на фоне высокой ЧСС — редкое сочетание, указывающее на слабую насосную функцию сердца, которая компенсируется частотой его работы.
При подозрениях на неполадки со здоровьем нужно обращаться к кардиологу за помощью, и не заниматься самолечением.
Тем самым пациент сбережет время, нервы, здоровье, а возможно и саму жизнь. Медлить не рекомендуется, по мере усугубления состояния растут риски осложнений.
Источник
