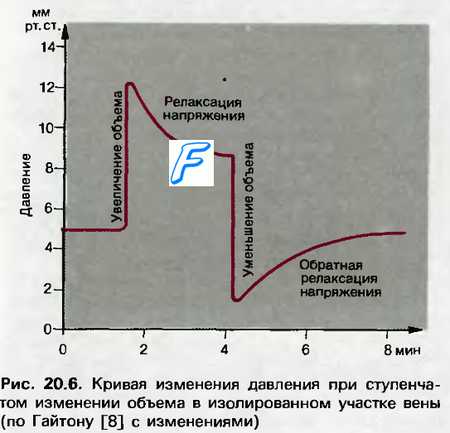
Увеличение объема циркулирующей крови и повышение артериального давления
Оглавление темы “Механизмы регуляции деятельности сердца. Венозный возврат крови к сердцу. Центральное венозное давление ( ЦВД ). Параметры гемодинамики.”: Регуляция сердечного выброса. Изменение оцк. Компенсаторные реакции сосудистой системы.Совместное проявление гетеро- и гомеометрического типов регуляции сердечного выброса выражается в такой последовательности: а) увеличение венозного возврата к сердцу, обусловленное констрикцией артериальных и особенно венозных сосудов в системе циркуляции, ведет к увеличению сердечного выброса; б) последнее, наряду с ростом общего периферического сопротивления сосудов, повышает системное АД; в) это соответственно ведет к увеличению давления в аорте и, следовательно, кровотока в коронарных сосудах; г) гомеометрическая регуляция сердца, основанная на последнем механизме, обеспечивает преодоление сердечным выбросом возросшего сопротивления в аорте и поддержание сердечного выброса на повышенном уровне; д) увеличение сократительной функции сердца вызывает рефлекторное снижение периферического сопротивления сосудов (одновременно с проявлением рефлекторных влияний на периферические сосуды с барорецепторов синокаротидных зон), что способствует уменьшению работы сердца, затрачиваемой на обеспечение необходимого кровотока и давления в капиллярах. Увеличение количества циркулирующей крови в организме изменяет минутный объем крови, главным образом, вследствие повышения степени наполнения кровью сосудистой системы. Это вызывает усиление притока крови к сердцу, увеличение его кровенаполнения, повышение центрального венозного давления и, следовательно, интенсивности работы сердца. Изменение количества крови в организме влияет на величину минутного объема крови также путем изменения сопротивления притока венозной крови к сердцу, которое находится в обратно пропорциональной зависимости от объема крови, притекающей к сердцу. Между объемом циркулирующей крови и величиной среднего системного давления существует прямая пропорциональная зависимость. Однако повышение последнего, возникающее при остром увеличении объема крови, продолжается около 1 мин, после чего оно начинает снижаться и устанавливается на уровне, лишь немного превосходящем норму. Если объем циркулирующей крови уменьшается, величина среднего давления временно падает и возникающий эффект в сердечно-сосудистой системе прямо противоположен повышению среднего давления при увеличении объема крови.
Возвращение величины среднего давления к исходному уровню является результатом включения компенсаторных механизмов. Известны три из них, которые выравнивают сдвиги, возникающие при изменении объема циркулирующей крови в сердечно-сосудистой системе: 1) рефлекторные компенсаторные механизмы; Рефлекторные механизмы связаны с изменением уровня системного артериального давления, обусловленным влиянием с барорецепторов сосудистых рефлексогенных зон. Однако удельный вес этих механизмов сравнительно небольшой. В то же время при сильном кровотечении возникают другие очень мощные нервные влияния, которые могут привести к компенсаторным сдвигам этих реакций в результате ишемии центральной нервной системы. Так, снижение системного артериального давления ниже 55 мм рт. ст. вызывает изменения гемодинамики, которые в 6 раз превышают сдвиги, возникающие при максимальной стимуляции симпатической нервной системы через сосудистые рефлексогенные зоны. Таким образом, нервные влияния, возникающие при ишемии центральной нервной системы, могут играть чрезвычайно важную роль в качестве «последней линии обороны», предотвращающей резкое снижение минутного объема крови в терминальных состояниях организма после массивной кровопоте-ри и значительного падения артериального давления.
Компенсаторные реакции самой сосудистой системы возникают вследствие ее способности растягиваться при повышении давления крови и спадаться, когда давление крови снижается. В наибольшей мере этот эффект присущ венозным сосудам. Считается, что указанный механизм является более действенным, нежели нервный, особенно при сравнительно небольших изменениях давления крови. Главное различие этих механизмов состоит в том, что рефлекторные компенсаторные реакции включаются в действие через 4—5 с и достигают максимума через 30—40 с, в то время как расслабление самой сосудистой стенки, возникающее в ответ на усиление ее напряжения, лишь начинается в этот период, достигая максимума через минуты или десятки минут. Нормализация объема крови в системе в случае ее изменений достигается следующим образом. После переливания больших объемов крови давление во всех сегментах сердечно-сосудистой системы, включая капилляры, повышается, что приводит к фильтрации жидкости через стенки капилляров в интерстициальные пространства и через капилляры клубочков почек в мочу. При этом величины системного давления, периферического сопротивления и минутного объема крови возвращаются к исходным значениям. В случае кровопотери возникают противоположные сдвиги. При этом большое количество белка из межклеточной жидкости поступает через лимфатическую систему в сосудистое русло, повышая уровень белков плазмы крови. Кроме того, значительно возрастает количество белков, образующихся в печени, что также приводит к восстановлению уровня белков плазмы крови. Одновременно нормализуется объем плазмы, компенсирующий сдвиги, возникающие вследствие кровопотери. Восстановление объема крови до нормы является медленным процессом, но тем не менее через 24—48 ч у человека объем крови становится нормальным, в результате нормализуется и гемодинамика. Долгосрочная нормализация объема циркулирующей крови осуществляется гормонами эндокринной системы (ренин-альдостероновая, АДГ). – Вернуться в оглавление раздела “Физиология человека.” |
Источник
Повышенное кровяное давление редко вызывает симптомы, латентность, коварное повреждение стенки сосуда и серьезные осложнения. Поэтому рекомендуется регулярно проверять артериальное давление во время каждого посещения врача общей практики, и, по крайней мере, один раз в год, по крайней мере, один раз в год, рекомендуется фильтровать.
Риск развития высокого кровяного давления увеличивается с возрастом.
Только несколько процентов молодых людей страдают гипертонией, от 30 до 40 процентов населения могут быть старше 50 лет, и более двух из двух 70-х, безусловно, гипертоников.
Многие люди не подозревают, что гипертония, потому что болезнь скрывается, не вызывает серьезных жалоб.
Гендерные различия чаще встречаются у мужчин в возрасте до 50 лет, в то время как у женщин старше 65 лет чаще встречается гипертония.
Генетическая предрасположенность и абдоминальный тип ожирения
Если у ваших близких родственников высокое артериальное давление, у вас больше шансов на гипертонию. Несколько генов были связаны с повышенным кровяным давлением, и также можно показать, что генетика более ответственна за накопление в семье, чем те же привычки и воздействие на окружающую среду (хотя последние не являются незначительными). Масса тела также оказывает существенное влияние на артериальное давление.
Абдоминальное ожирение, увеличение жировой ткани, значительно более высокое потребление энергии по сравнению с потребностью стимулирует функционирование симпатической нервной системы (таким образом, повышая частоту сердечных сокращений и количество крови, перекачиваемой сердцем в минуту) и инициирует гормональные изменения в организме (например, увеличение выработки инсулина) которые влияют на задержку соли и жидкости, уровень жира в крови и, таким образом, атеросклероз, еще больше повышая кровяное давление.
Можно показать, что выброс лишних килограммов может значительно снизить или даже нормализовать кровяное давление. Сидячий образ жизни, помимо прочего, также повышает артериальное давление за счет избыточного веса.
Факторы риска сердечно-сосудистых заболеваний
Потребление соли, алкоголя, сигарет и высокого кровяного давления
Пищевые привычки тоже не пренебрежимо малы. Увеличенное потребление соли увеличивает количество циркулирующей крови через связывание воды. Сокращение потребления соли также может снизить кровяное давление. Суточное количество соли не должно превышать 6 грамм.
Однако необходимо учитывать не только феномен «повторного взвешивания», но и содержание соли в консервированных продуктах, имеющихся в магазинах, при расчете суточного потребления.
Увеличенное потребление алкоголя также имеет повышенное кровяное давление, оно также повреждает сердечную мышцу и содержит незначительную избыточную калорийность.
Тем не менее, было показано, что умеренное употребление алкоголя оказывает защитное действие на сердечно-сосудистые заболевания, максимум 2 единицы в день для мужчин и 1 единица для женщин (1 единица = 1 стакан пива, 1 дл вина или 3 мл напитка).
Тем не менее, алкоголь может повлиять на успех существующих лекарств от гипертонии, поэтому проконсультируйтесь с врачом при приеме лекарств.
Курение, помимо непосредственного повышения артериального давления, также повреждает стенку сосуда. Сигарета отрицательно влияет на уровень артериального жира (холестерина ЛПНП), ответственного за атеросклероз, уменьшает расширение сосудов, нарушая функцию мембран, делает их более жесткими и повышает риск образования тромбов.
Курение является одним из наиболее важных факторов риска, на который может повлиять сердечно-сосудистое заболевание.
Влияние стресса на артериальное давление
В результате стресса в нашем организме возникает экстренная реакция с выделением адреналина, кратковременным увеличением частоты сердечных сокращений и артериального давления. Это нормальное явление, но постоянный ежедневный стресс также приводит к повышению артериального давления в долгосрочной перспективе.
Его механизм еще не полностью понят, но ответ, вероятно, будет в поведенческих моделях – многие люди используют еду и питье, чтобы вызвать напряжение, которое в конечном итоге приводит к ожирению и гипертонии.
Аналогичный механизм предполагается для высокого кровяного давления, связанного с депрессией. Для профилактики важно иметь достаточно времени для отдыха и сна, но регулярная физическая активность и спорт также играют роль в снижении ежедневного напряжения.
Источник
Help heart, 1 декабря 2019
Повышенное или высокое артериальное давление (далее АД) — это состояние, разнообразное по своим проявлениям. В его основе лежит усиление тонуса артериол — мелких кровеносных сосудов, которые предшествуют капиллярам. Часто это состояние является физиологичным и не несет угрозы жизни. Например, у здорового человека ночью его показатели немного снижаются, а утром, во время начала активности — повышаются.
Пороговые значения давления составляют 140/90 мм рт. ст. Превышение данных показателей свидетельствует о возможном развитии заболевания и необходимости консультации с лечащим врачом.
Если повышение артериального давления приобретает систематический характер, то есть повторяется неоднократно, говорят о развитии такого заболевания как гипертоническая болезнь, эссенциальная гипертензия или артериальная гипертония. Артериальная гипертония часто сопровождает многие хронические заболевания, например, сахарный диабет или ишемическую болезнь сердца.
Основные причины
«У меня высокое давление», — часто говорят в обиходе. Это состояние повышения артериального давления может быть связано с воздействием различных причин. Учет факторов, способствующих развитию сердечно-сосудистых осложнений, — или общий сердечно-сосудистый риск — очень важен для своевременной диагностики артериальной гипертонии. Благодаря ему врач может вовремя оценить прогноз и необходимость лечения, ведь гипертония часто протекает бессимптомно.
При стабильно повышенном артериальном давлении обычно выделяют два типа гипертонии: первичную и вторичную.
Первичная или эссенциальная гипертензия (по-другому, ее еще называют гипертоническая болезнь). Гипертоническая болезнь преобладает среди всех форм артериальной гипертонии, её распространенность составляет свыше 90%. Это хронически протекающее заболевание, при котором повышенное АД не связано с выявлением явных причин, приводящих к развитию вторичной артериальной гипертензии. Чаще всего заболевание развивается медленно, на протяжении многих лет, под воздействием различных негативных факторов, как правило, на фоне наследственной предрасположенности.
- Вторичная или симптоматическая гипертензия. Это заболевания, при которых причиной повышения АД является поражение различных органов или систем, и артериальная гипертония является лишь одним из симптомов заболевания. Она может развиться на фоне ряда заболеваний или патологических состояний, например, эндокринных заболеваний, хронических заболеваний почек, патологии кровеносных сосудов и многих других. Кроме того, прием некоторых лекарственных средств (гормональных противозачаточных средств, кортикостероидов и др.) может являться причиной развития вторичной артериальной гипертонии.
Из-за многообразия причин гипертонии пациентам сложно самостоятельно оценить уровень риска. Поэтому, для своевременной диагностики необходима консультация врача. Он назначит необходимое лечение и подскажет, что нужно делать для профилактики развития осложнений.
Факторы риска
На увеличение уровня артериального давления могут воздействовать многочисленные факторы риска. Их длительное воздействие на фоне наследственной предрасположенности к развитию, тех или иных заболеваний, может приводить к развитию гипертонической болезни. Контроль факторов риска позволит уменьшить вероятность развития осложнений, например, инфарктов, инсультов.
Возраст.Риски развития гипертонии увеличиваются с возрастом. Как правило, первые случаи проявляются у мужчин в возрасте до 55, у женщин — после 65 лет. По данным ВОЗ, высокое артериальное давление наблюдается у каждого третьего взрослого человека в мире.
Влияние возраста в этом случае связано с возрастными изменениями сосудов и увеличением числа сопутствующих хронических заболеваний. Играет роль и накопительный эффект действия других факторов риска, например, избыточного веса, вредных привычек, малоподвижного образа жизни, нездорового питания.
- Наследственная предрасположенность. Семейный анамнез — один из важнейших факторов при оценке рисков повышения артериального давления и развития сердечно-сосудистых заболеваний. Особое значение имеют раннее развитие заболеваний в семье, в частности, для мужчин — ранее 55 лет, для женщин — ранее 654. При этом наследование склонности к повышенному артериальному давлению оценивается от 35 до 50%.
- Избыточный вес или ожирение. Избыток массы тела тесно связан с повышением артериального давления. А вот потеря каждых 5 кг лишнего веса может способствовать снижению показателей на 2–10 мм рт. ст.
- Низкая физическая активность или ее отсутствие. Отсутствие физической активности, по мнению ВОЗ, является 4-м по значению фактором риска смертности в мире. Согласно рекомендациям ВОЗ, взрослые люди в возрасте от 18 до 64 лет должны уделять физической нагрузке не менее 150 минут в неделю. Для людей старше 65 лет эти рекомендации сохраняются с учетом того, что упражнения должны быть посильными и соответствовать физическим возможностям пациентов.
- С другой стороны, чрезмерная, непосильная физическая нагрузка может вызвать повышение давления даже у здорового и тренированного человека. У ослабленных, физически неподготовленных людей внезапная нагрузка обычно вызывает более выраженное повышение уровня артериального давления.
- Неправильное питание. Несоблюдение принципов здорового, рационального питания может увеличить риски развития ряда сердечно-сосудистых заболеваний. В частности, большое количество в пище животных жиров влияет на уровень холестерина в крови. Это может приводить к образованию атеросклеротических бляшек, сужающих просвет кровеносных сосудов.
Малое количество фруктов и овощей в рационе также может влиять на риск развития повышения артериального давления. Продукты растительного происхождения являются для человека одним из основных источников солей калия и магния. Их дефицит приводит к нарушению солевого баланса и повышению артериального давления.
- Избыток соли в рационе Данные многочисленных клинических исследований подтверждают: регулярное употребление в пищу свыше 9–12 г поваренной соли приводит к повышению артериального давления. Уменьшение количества соли до 5 г в сутки снижает уровень артериального давления на 4–5 мм рт. ст.
- Злоупотребление алкоголем. Существует тесная связь между значительным употреблением алкоголя и артериальной гипертонией. Специалисты рекомендуют исключить употребление алкоголя.
- Длительный стресс. Отрицательное воздействие на организм может оказывать как затяжной стресс, так и кратковременные интенсивные эмоциональные переживания. Риск развития гипертонии может быть повышен у людей, склонных к резкой эмоциональной реакции на раздражающие факторы.
- Курение – является причиной повышения артериального давления и частоты сердечных сокращений в течение как минимум 15 минут после выкуривания каждой сигареты. Известно, что никотин негативно воздействует на тонус кровеносных сосудов, способствуя нарушению функции эндотелия – внутренней стенки сосудов.
Полный отказ от курения уменьшает риск возникновения сердечно-сосудистых заболеваний, например, инфарктов и инсультов, развития ишемической болезни сердца.
Оригинал статьи: https://helpheart.ru/arterialnoe-davlenie/riski-prichiny-i-posledstviya/prichiny-i-posledstviya/
Help heart
Информационный портал о профилактике сердечно-сосудистых заболеваний
Источник