В повышении артериального давления задержка натрия
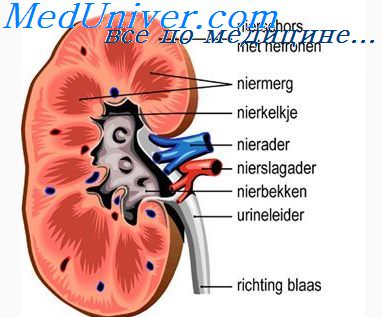
Задержка натрия ангиотензином II. Регуляция функции почек альдостерономЧрезмерное образование ангиотензина II не вызывает значительного увеличения объема внеклеточной жидкости, поскольку повышенное артериальное давление нейтрализует задержку натрия, вызванную ангиотензином II. Несмотря на то, что ангиотензин II является веществом, способным вызывать задержку натрия и воды в организме, колебания его концентрации в крови не сопровождаются значительными сдвигами объема крови или внеклеточной жидкости. При значительном увеличении уровня ангиотензина II в плазме, например при ренин-секретирующих опухолях почек, сначала происходит задержка натрия и воды почками, а также наблюдается небольшое увеличение объема внеклеточной жидкости. При возрастании артериального давления быстро увеличивается выделение воды и натрия почками, одновременно ангиотензин II приводит к задержке выделения натрия и воды. Баланс между поступлением и выделением натрия с мочой восстанавливается в результате повышения давления. И наоборот, использование ингибиторов ангиотензин-превращающего фермента, блокирующего образование ангиотензина II, вызывает потерю воды и натрия, однако данный эффект быстро компенсируется вследствие падения артериального давления, и процесс выделения натрия снова возвращается к норме. Альдостерон увеличивает реабсорбцию натрия, в особенности в корковом отделе собирательных трубочек. Повышенная реабсорбция натрия связана также с увеличением реабсорбции воды и секреции калия, поэтому совокупный эффект действия альдостерона заключается в сохранении почками натрия и воды, а также увеличении секреции ионов К+ в мочу.
Функция альдостерона в регуляции баланса натрия тесно связана с тем же механизмом, что и у ангиотензина II. Другими словами, с уменьшением поступления натрия повышенный уровень ангиотензина II стимулирует секрецию альдостерона, что, в свою очередь, способствует уменьшению выделения ионов Na+ с мочой и, следовательно, поддержанию натриевого баланса. И наоборот, при высоком поступлении натрия подавление образования альдостерона уменьшает реабсорбцию в канальцах, что позволяет почкам выделять значительное количество ионов Na+. Таким образом, изменения образования альдостерона также содействуют механизму прессорного натрийуреза в поддержании баланса натрия при различном поступлении соли в организм. При длительной гиперсекреции альдостерона почки «ускользают» из-под его влияния, вызывающего задержку натрия благодаря увеличению артериального давления. Несмотря на способность альдостерона оказывать значительное влияние на реабсорбцию натрия, при инфузии большого количества гормона или в результате его чрезмерного образования (например, при опухоли надпочечника — синдроме Кона) увеличение реабсорбции и уменьшение содержания натрия в моче носят временный характер. Спустя 1-3 сут в результате задержки натрия и воды объем внеклеточной жидкости возрастает на 10-15%, одновременно приводя к увеличению артериального давления. Когда артериальное давление достигнет достаточного уровня, почки «ускользают» из-под влияния альдостерона, задержка натрия и воды прекращается, количество выделенного натрия приходит в соответствие с его суточным поступлением, несмотря на постоянное присутствие в крови высокой концентрации альдостерона. Основными причиными такого «ускользания» являются прессорные натрийурез и диурез, которые возникают при увеличении артериального давления. У больных с недостаточностью надпочечников и сопутствующим снижением секреции необходимого количества альдостерона (болезнь Аддисона) происходит повышенное выделение натрия и воды, объем внеклеточной жидкости снижается, наблюдается тенденция к понижению артериального давления. При полном отсутствии альдостерона снижение объема может стать выраженным, если ограничить поступление жидкости и соли с пищей, компенсирующих потери этих веществ с мочой. – Также рекомендуем “АДГ и предсердный натрийуретический пептид в регуляции выделения почками воды” Оглавление темы “Регуляция объема жидкости. Кислотно-щелочное равновесие”: |
Источник
– может возникнуть при длительном употреблении пищи c избыточным количеством соли, а также при сахарном диабете, высоком артериальном давлении, проблемах с почками и надпочечниками, лечении кортикостероидами, например, кортизоном, при стрессе. В стрессовых ситуациях надпочечники вырабатывают в больших количествах гормон альдостерон, способствующий задержке натрия в организме.
Симптомы Избытка натрия в организме
- задержка жидкости в организме и, как следствие, возникновение отеков
- повышенная возбудимость нервной системы
- двигательное беспокойство, человек может проявлять гиперактивность
- жажда
- снижение функции почек (повышение содержания остаточного азота в крови)
- повышение артериального давления
- повышение температуры тела
- судороги мышц
- повышение потливости
- аллергия
Избыток натрия в организме может проявляться повышенной возбудимостью, частым мочеиспусканием, гиперактивностью и впечатлительностью. Особенно это касается детей.
Другими симптомами являются также повышение жажды и потливости. Переизбыток натрия приводит к отекам ног и лица, а также к развитию гипертонии.
При избыточном употреблении в пищу поваренной соли отмечается задержка в организме жидкости, которая затрудняет работу сердца и почек и может вызвать повышение артериального давления. В этих случаях резко ограничивают в суточном рационе количество поваренной соли («бессолевая диета») для больных с сердечно-сосудистой недостаточностью, гипертонической болезнью и рядом заболеваний почек.
Наши почки в состоянии переработать только примерно 20-30 граммов соли в сутки. Большее ее количество уже представляет опасность для здоровья. Токсичность поваренной соли для человека, установленная по минимальной летальной дозе, составляет 8,2 г/кг веса при пероральном введении.
Лечение Избытка натрия в организме
При гипернатриемии поваренная соль должна полностью исключаться из рациона. Выводу излишков натрия из организма хорошо способствуют кисломолочные продукты.
Чрезмерное образование ангиотензина II не вызывает значительного увеличения объема внеклеточной жидкости, поскольку повышенное артериальное давление нейтрализует задержку натрия, вызванную ангиотензином II. Несмотря на то, что ангиотензин II является веществом, способным вызывать задержку натрия и воды в организме, колебания его концентрации в крови не сопровождаются значительными сдвигами объема крови или внеклеточной жидкости. При значительном увеличении уровня ангиотензина II в плазме, например при ренин-секретирующих опухолях почек, сначала происходит задержка натрия и воды почками, а также наблюдается небольшое увеличение объема внеклеточной жидкости.
При возрастании артериального давления быстро увеличивается выделение воды и натрия почками, одновременно ангиотензин II приводит к задержке выделения натрия и воды. Баланс между поступлением и выделением натрия с мочой восстанавливается в результате повышения давления. И наоборот, использование ингибиторов ангиотензин-превращающего фермента, блокирующего образование ангиотензина II, вызывает потерю воды и натрия, однако данный эффект быстро компенсируется вследствие падения артериального давления, и процесс выделения натрия снова возвращается к норме.
Альдостерон увеличивает реабсорбцию натрия, в особенности в корковом отделе собирательных трубочек. Повышенная реабсорбция натрия связана также с увеличением реабсорбции воды и секреции калия, поэтому совокупный эффект действия альдостерона заключается в сохранении почками натрия и воды, а также увеличении секреции ионов К+ в мочу.
Функция альдостерона в регуляции баланса натрия тесно связана с тем же механизмом, что и у ангиотензина II. Другими словами, с уменьшением поступления натрия повышенный уровень ангиотензина II стимулирует секрецию альдостерона, что, в свою очередь, способствует уменьшению выделения ионов Na+ с мочой и, следовательно, поддержанию натриевого баланса. И наоборот, при высоком поступлении натрия подавление образования альдостерона уменьшает реабсорбцию в канальцах, что позволяет почкам выделять значительное количество ионов Na+. Таким образом, изменения образования альдостерона также содействуют механизму прессорного натрийуреза в поддержании баланса натрия при различном поступлении соли в организм.
У больных с недостаточностью надпочечников и сопутствующим снижением секреции необходимого количества альдостерона (болезнь Аддисона) происходит повышенное выделение натрия и воды, объем внеклеточной жидкости снижается, наблюдается тенденция к понижению артериального давления. При полном отсутствии альдостерона снижение объема может стать выраженным, если ограничить поступление жидкости и соли с пищей, компенсирующих потери этих веществ с мочой.
Теперь следует ответить на вопрос, каким образом накопление жидкости в организме приводит к повышению АД. Необходимо вновь обратиться к экспериментам группы А. Гайтона. При форсированном внутривенном введении здоровой собаке такого количества жидкости, которое повышает ОВЖ на 25%, ОЦП немедленно возрастает на 25%, а МО сердца — на 200%.
Через 20 мин после вливания жидкости избыток ОЦП составляет лишь 5%, МО превышает исходный на 50%, ОПС ниже исходного на 33%, АД приближается к нормальным величинам. Столь быстрая коррекция уровня АД обеспечивается объемными и барорецепторными рефлексами, способствующими нисходящему торможению симпатической нервной активности и расширению резистивных сосудов, а также переходу части жидкости в интерстициальное пространство. В течение последующих 20 мин почки удаляют лишнюю жидкость.
Если на первый, второй дни эксперимента повышение АД обусловлено недостаточным расширением артериол при увеличенном МО сердца (относительное повышение ОПС), то на 2-й неделе АГ уже полностью зависит от абсолютного повышения ОПС. Устанавливающийся новый уровень АД обеспечивает сбалансированное выделение почками натрия и воды и тем самым поддержание водно-солевого гомеостазиса на фоне повышенного АД.
При дальнейшем анализе этой проблемы необходимо найти ответы по меньшей мере на два вопроса (многие авторы, к сожалению, их как бы игнорируют):
1. Каковы могут быть причины недостаточного расширения резистивных сосудов в условиях внеклеточной гипергидратации и увеличения МО сердца?
2. В чем сущность дефекта почек, ограничивающего экскрецию натрия и воды?
Источник
Help heart, 3 декабря 2019
Почему повышается давление?
Артериальное давление – это один из основных показателей, по которому врачи оценивают состояние человеческого организма. Многие заболевания влияют на величину давления в кровеносных сосудах. Одни заболевания приводят к повышению уровня артериального давления, а другие, наоборот, к его снижению.
У здоровых людей колебания артериального давления отмечаются даже в зависимости от времени суток. Кроме того, артериальное давление может стать выше при выполнении физических нагрузок, в периоды нервного напряжения и в ряде других ситуаций.
Экспертами в области диагностики и лечения артериальной гипертонии определены показатели нормального и повышенного артериального давления.
- Оптимальным артериальным давлением является давление ниже 120/80 мм рт. ст.
- Нормальным показателем систолического («верхнего») артериального давления является 120 – 129 мм рт. ст.
- Для диастолического(«нижнего») давления этот показатель определён как 80 – 84 мм рт. ст4.
Для лучшего понимания проблемы повышенного давления (артериальной гипертонии), мы должны понять, какие процессы в нашем организме связаны с давлением в нормальных условиях.
Артериальное давление зависит от трех факторов:
- способности сердца выбрасывать кровь из полостей в аорту (самый большой артериальный сосуд);
- тонуса сосудов и их сопротивления;
- общего объема крови, циркулирующей в организме1.
С точки зрения физиологии и логики, сердце – это насос. Этот мышечный агрегат день за днем перекачивает кровь по нашему телу. В правой части насоса находится кровь, бедная кислородом, но с высоким содержанием углекислого газа.
Сердце постепенно перекачивает эту отработанную другими органами кровь в сторону легких. Там главная жидкость нашего организма насыщается кислородом и освобождается от избытка углекислого газа.
Из легких кровь попадает в левую часть насоса. Оттуда под большим давлением она разносится по остальным частям тела. Ее путь начинается в аорте, самом большом артериальном сосуде похожим на трубку, находящимся за ребрами. Чем дальше течёт кровь, тем мельче становятся сосуды, сужается их просвет.
Из самых мелких сосудов, которые называются капиллярами, кислород проникает в окружающие ткани. Одновременно с этим в кровь из тканей проникает углекислый газ. «Отработанная» кровь из мелких сосудов собирается в более крупные (вены), попадает в правую половину сердечного насоса и все начинается снова.
Насосная функция сердца обеспечивается силой мышечного сокращения миокарда (сердечной мышцы). Чем сильнее сокращается сердечная мышца, чем активнее работает насос, тем выше будет давление крови в сосудах. Частота мышечных сокращений тоже влияет на давление: высокая частота сокращений миокарда приводит к увеличению этого физиологического показателя.
При интенсивных физических упражнениях сердце начинает биться чаще и сокращаться сильнее. Это приводит к повышению артериального давления, и мы слышим “стук в ушах” и чувствуем пульсацию сосудов и биение сердца. Эта пульсация вызвана движением крови по сосудам, расположенным близко к коже.
Кровеносные сосуды не просто “берега реки, вдоль которых течет вода”. Сердечно-сосудистая система – это сложное “инженерное сооружение”. Кровеносные сосуды в нем имеют собственный слой особых мышечных клеток. Сокращение этих клеток увеличивает сопротивление сосудов току крови и вызывает повышение кровяного давления. Расслабление мышечного слоя сосудов приводит к тому, что давление снижается.
Третий компонент, который вносит вклад в формирование уровня артериального давления (АД) – это количество крови, которое сердце “гоняет по бесконечному кругу”. Оно может стать больше из-за задержки жидкости в наших сосудах. Вода может оставаться там из-за накопления избытка ионов натрия.
Это происходит при проблемах с выведением ионов натрия из организма или при повышенном употреблении в пищу поваренной соли. Когда мы активно солим пищу или съедаем много соленых продуктов, ионы натрия в большом количестве оказываются в нашем организме.
Наши почки выводят избыток ионов натрия, но со временем он постепенно накапливается. По этой причине повышенное употребление соли является одним из факторов риска развития сердечно-сосудистых заболеваний4,8.
Другая причина задержки ионов натрия – это избыток альдостерона, ещё одного гормона надпочечников. Альдостерон позволяет удерживать натрий в крови. Если количество альдостерона повышается, то натрия в крови оказывается больше, чем нужно для нормальной работы организма5.
Избыточная продукция альдостерона надпочечниками приводит к мышечной слабости и судорогам. Высокая концентрация альдостерона вызывает повышение объема мочи и частые ночные мочеиспускания6. Возможно, это будет странным, но нарушения дыхания во сне (сонное апноэ) тоже может привести к повышению артериального давления.
При сонном апноэ человек чувствует головные боли по утрам и сонливость днем. Ночью пациент с этим расстройством храпит, а его дыхание время от времени прерывается.
Нарушение любого из компонентов формирования нормального уровня артериального давления может привести к его повышению. Наличие опухоли надпочечников, называемой феохромоцитомой, может приводить к образованию большого количества адреналина и норадреналина. Под действием этих гормонов сужаются сосуды, и из-за них увеличивается частота и сила сердечных сокращений, время от времени может возникать обильное потоотделение.
Итогом гормональной «атаки» на организм становится повышение артериального давления, приступы тревоги, чувство страха, головная боль и ряд других симптомов3.
Ещё одна из причин повышения артериального давления – это периоды волнения и беспокойства. Тревога активирует симпатическую нервную систему организма. Мы практически не можем сами контролировать эту систему. Ее активация приводит к выбросу адреналина в кровь: это может привести к заметному повышению давления крови в сосудах2.
У многих пациентов не удается установить истинную точную причину длительного повышения артериального давления. Такие случаи объединяются под названием эссенциальной гипертонии или гипертонической болезни.
Как проявляется повышение давления?
Повышенное артериальное давление часто протекает без каких-то заметных симптомов. В некоторых случаях человек, у которого повышено артериальное давление, будет жаловаться на головные боли или головокружение. При артериальной гипертонии может появиться слабость и одышка.
Часть жалоб напрямую касается сердца. У человека появляются тяжесть и ноющая боль в сердце, учащается сердцебиение. Ещё одним признаком возможного повышения давления является ощущение перебоев в работе сердца. Эти общие симптомы могут долго не привлекать к себе внимания6.
Выше мы говорили, что повышенное артериальное давление может быть вызвано какими-то специфическими причинами (опухоли, патология сосудов). В этих случаях человек может жаловаться на другие проблемы.
Периоды повышенного артериального давления часто протекают без заметных признаков – головных болей или болей в сердце. Из-за этой особенности врачи рекомендуют периодически измерять давление, чтобы не пропустить начало его повышений6.
Точно такие же рекомендации даются пациентам с уже диагностированной артериальной гипертонией, т.к. они могут не замечать повышения артериального давления.
Люди с повышенным артериальным давлением обращаются за медицинской помощью, как правило, имея симптомы уже не начальной стадии заболевания. Они возникают из-за того, что периоды повышения артериального давления уже нанесли вред органам.
Пациент может обратиться с симптомами, обусловленными поражением почек. Он может жаловаться врачу на отеки лица и/или конечностей, жажду и обильное мочеиспускание. После тщательного обследования будет найдена одна из основных причин нарушения функции почек – периодическое повышение артериального давления.
Артериальное давление не всегда повышается плавно и держится на высоком уровне в течение длительного периода времени. Оно может повыситься резко и внезапно, и этот период подъема будет непродолжительным. Такое состояние называется гипертоническим кризом.
Человек испытывает сильную головную боль, тошноту, вплоть до рвоты. У него может начаться носовое кровотечение или одышка. Боль в сердце – это также один из симптомов гипертонического криза. Гипертонический криз опасен тем, что может нанести серьезный ущерб организму. Его необходимо купировать при помощи лекарственных средств, чтобы предотвратить дальнейшее возможное ухудшение состояния здоровья6.
Какими способами можно лечить артериальную гипертонию?
Артериальная гипертония – это состояние, которое требует комплексного подхода к лечению. Для эффективного воздействия на причины и последствия повышенного артериального давления необходимы лекарственные методы лечения и изменение образа жизни человека. В некоторых случаях пациенту может потребоваться хирургическое вмешательство для устранения причины гипертонии.
Уменьшение употребления соли может помочь в снижении показателей артериального давления. В наш организм с пищей поступает от 9 до 12 г соли в сутки. Врачи рекомендуют снизить это количество до 5-6 г. в сутки. Это позволит снизить артериальное давление и, возможно, уменьшить количество и дозу принимаемых лекарственных препаратов.
Улучшение состояния при снижении потребления соли более заметно у людей пожилого возраста, у пациентов, страдающих диабетом и заболеваниями почек4,8.
Уменьшить количество поступающей соли можно, если не солить пищу при приготовлении и исключить продукты с высоким содержанием «скрытой» соли. Соль может стоять на столе во время еды, и каждый член семьи может посолить себе еду так, как ему хочется.
Кроме личных пищевых привычек большое значение в вопросе употребления соли имеет позиция государства и производителей пищевых продуктов. Они могут прийти к соглашению о снижении количества соли в производстве продуктов. Такие меры способны улучшить здоровье десятков и сотен тысяч людей.
Добавление в повседневный рацион овощей и фруктов тоже положительно сказывается на течении гипертонии. Таким же действием обладают зерновые продукты и другие продукты растительного происхождения с низким содержанием жиров.
Пациентам с артериальной гипертензией врачи рекомендуют есть рыбу не менее 2 раз в неделю. Несмотря на большое количество нападок в адрес кофе, в последнее время он был реабилитирован: ученые не нашли поводов для его запрета при артериальной гипертензии4,8.
Одна из причин повышенного артериального давления – это избыточный вес. Уменьшение избыточного веса способствует нормализации показателей артериального давления и улучшает прогноз пациентов. Регулярные физические нагрузки – это пункт в лечении, который обычно не вызывает энтузиазма у пациентов. Это изменение в привычках оказывается не таким страшным на практике.
Пациент с гипертонией может ходить каждый день полчаса в интенсивном темпе. Этого будет достаточно, чтобы улучшить состояние здоровья. Также положительно на течение артериальной гипертензии скажется отказ от курения4,8. После всех перечисленных правил кажется, что болезнь – это чуть ли не единственный повод начать вести здоровый образ жизни.
Лекарственные препараты, которые назначаются при гипертонии, называются антигипертензивными средствами. В медицинской практике используются следующие классы антигипертензивных препаратов4,8:
- ингибиторы ангиотензинпревращающего фермента (иАПФ)
- Блокаторы рецепторов ангиотензина (БРА)
- антагонисты кальция (блокаторы кальциевых каналов)
- диуретики (мочегонные)
- бета-блокаторы.
Ингибиторы ангиотензинпревращающего фермента (АПФ) и блокаторы рецепторов к ангиотензину – это наиболее часто назначаемые группы препаратов для лечения артериальной гипертонии4,8. Их действие связано с блокированием сосудосуживающего действия гормона ангиотензина4,7,8.
Препараты, блокирующие кальциевые каналы, препятствуют попаданию кальция в клетки миокарда и гладкие мышцы сосудов. Это приводит к снижению тонуса сосудов и, как следствие, снижению АД4.
Диуретики (мочегонные препараты) воздействуют на другой компонент развития артериальной гипертонии – на объём крови, который перемещается по нашему телу. Они действуют в почках, увеличивая скорость образования мочи и ее количество.
Диуретики выводят воду из организма пациента с артериальной гипертензией. Вместе с жидкостью через почки выводятся ионы натрия, а при использовании некоторых мочегонных также и ионы калия. Выраженная потеря ионов калия может плохо отразиться на работе сердечной мышцы. Для предотвращения развития нежелательных явлений, связанных со снижением концентрации ионов калия, применяют калийсберегающие диуретики4.
Бета-блокаторы воздействуют на сердце человека, страдающего артериальной гипертонией. Они препятствуют соединению адреналина и норадреналина с рецепторами в сердечной мышце. Благодаря этому уменьшается частота и сила сокращений сердца. Сердце выбрасывает меньше крови и артериальное давление снижается4,7.
При некоторых вариантах артериальной гипертонии показано хирургическое лечение. Операция позволяет убрать причину, которая привела к повышению артериального давления. Если гипертония вызвана опухолью надпочечника (феохромоцитомой), ее удаление может привести к полному устранению проявлений болезни.
Нарушения в строении сосудов, снабжающих кровью почки, способны вызывать артериальнуюгипертонию. Хирургическая коррекция артерий может исправить эту проблему6.
Артериальная гипертония – это серьёзное заболевание, требующее внимательного обследования. После точного установления диагноза пациенту назначают лечение в соответствии с современными рекомендациями. Лечение подбирается с учетом особенностей заболевания в каждом конкретном случае.
Для достижения хорошего результата в лекарственном лечении гипертонии нужен регулярный и длительный прием антигипертензивных средств. Не стоит самостоятельно подбирать себе препараты или опираться на опыт близких в этом вопросе.
Изменение образа жизни (отказ от курения, изменение диеты и физические нагрузки) помогут усилить эффект от лекарств и даже уменьшить принимаемые дозы. Хирургическое лечение обычно применяется в тех случаях гипертонии, которые имеют конкретную причину (деформация сосуда, опухоль).
Использованная литература
- Ткаченко Б. И. и соавт. Нормальная физиология: Учебник. – Гэотар – Медиа, 2014. – 293 c
- Привес М. Г. И соавт. Анатомия человека: Учебник – СПб МАПО, 2011 – 593 c
- Бельцевич Д.Г. и соавт. Проблемы эндокринологии, 2010; 1 (56):63-71
- Клинические рекомендации. Диагностика и лечение артериальной гипертонии, 2015 (1):3-30
- Звартау Н Э. и соавт. Артериальная гипертензия,2012; 6 (18): 514-521.
- Беленков Ю. Н. и соавт. Кардиология: Национальное руководство. – Гэотар – Медиа, 2010. – 426 c
- Машковский М. Д. Лекарственные средства: Справочник – Новая волна, 2016.
- Клинические рекомендации по ведению больных артериальной гипертонией с метаболическими нарушениями. Кардиологический вестник, 2014 (1):4-57
Оригинал статьи: https://helpheart.ru/arterialnoe-davlenie/lechenie/lechenie/
Help heart
Информационный портал о профилактике сердечно-сосудистых заболеваний
Источник
