Артериальное давление лечение операция
Лечение артериальной гипертензии на фоне стеноза почечных сосудов является актуальным и важным вопросом на сегодня. Ведь консервативное лечение некоторыми группами препаратов в определенной стадии перестает оказывать положительный эффект, что связано с механизмом патогенеза реноваскулярной гипертензии.
Лечение артериальной гипертензии из-за стеноза сосудов почек состоит в нормализации АД, снижении риска развития сердечно – сосудистых осложнений и предотвращении почечной недостаточности.
Какие группы препаратов эффективны в лечении артериальной гипертензии?
Важная роль в лечении артериальной гипертензии принадлежит диете с ограничением соли до количества менее 3 г/сутки. Среди препаратов действуют на основное звено патогенеза ингибиторы АПФ и блокаторы ангиотензиновых рецепторов. При фибромускулярной дисплазии они оказываются весьма эффективными. В то же время при гемодинамически значимом двустороннем стенозе почечных артерий эти препараты могут вызвать резкую дестабилизацию почечной гемодинамики, поэтому противопоказаны.
При лечении реноваскулярной гипертензии данными препаратами стоит контролировать уровень креатинина и калия в крови. Блокаторы кальциевых каналов дигидропиридинового ряда также имеют выраженное антигипертензивное действие, при этом не усугубляют метаболические нарушения, приостанавливая рост бляшек.
Блокаторы кальциевых каналов не имеют ограничений и могут использоваться в качестве препаратов первого ряда. Часто монотерапия не оказывается эффективной, и требуется назначение адреноблокаторов, мочегонных средств или агонистов имидазолиновых рецепторов. При неэффективности консервативной терапии в лечении артериальной гипертензии показано хирургическое вмешательство.
Методы хирургического вмешательства при лечении артериальной гипертензии:
- Чрезкожная баллонная ангиопластика.
- Открытая операция.

Хирургическое лечение артериальной гипертензии при ее реноваскулярной форме
Оперативное вмешательство проводят при неэффективности консервативных методов лечения артериальной гипертензии. О пользе хирургического лечения говорит большой риск побочных эффектов от лекарственных препаратов, их взаимодействия, а также большие материальные затраты.
Цель хирургического вмешательства состоит в восстановлении проходимости сосуда и формирование нормального кровотока в сосудах почек. Основным методом оперативного лечения артериальной гипертензии на фоне почечной гипертензии является чрескожная баллонная ангиопластика и открытая операция. Рассмотрим эти виды оперативного вмешательства подробнее.
Преимущества и недостатки баллонной ангиопластики в лечении артериальной гипертензии
Чрескожная баллонная ангиопластика – процесс «расправления» сжатого участка сосуда с помощью катетеризации сосуда с использованием специального баллончика. Крупные периферические сосуды при этом используются для доступа, обычно это бедренные артерии. Достоинством баллонной ангиопластики в сравнении с открытой операцией является отсутствие необходимости в наркозе и маленький объем вмешательства при лечении артериальной гипертензии.
Несомненно, такая операция имеет риск развития осложнений (массивное кровотечение, разрыв сосуда, разрушение нестабильной бляшки, развитие холестериновой эмболии). Противопоказанием к операции является локализация стеноза в устье почечной артерии и полная ее окклюзия. После операции существует высокий риск развития рестеноза.
Открытая ангиопластика в лечении артериальной гипертензии при стенозе сосудов почек
Открытая ангиопластика – процесс удаления атеросклеротической бляшки вместе с поврежденным участком интимы артерии с последующей реконструкцией. Для реконструкции используют собственные крупные сосуды пациента или протезы из биологически совместимых материалов. Иногда применяется шунтирование.
Преимущество открытой операции заключается в возможности полной реконструкции сосуда, устранении турбулентности кровотока, удаленияи пораженной интимы и атероматозных масс. Удаление этих веществ способствует прекращению воспалительного процесса в стенке сосуда и рестенозу артерий. Открытая операция дает возможность осуществлять комплексное лечение с применением протезирования крупных ветвей брюшной части аорты. Недостатком данной операции является повышенный риск развития осложнений со стороны сердечно – сосудистой системы у лиц пожилого возраста. Это связано с кровопотерей, наркозом и гиповолемией.
Таким образом, при неэффективности консервативной терапии можно все-таки решить проблему постоянного повышения артериального давления из-за стеноза почечных артерий. Для этого используют оперативные методы лечения артериальной гипертензии.
Источник
Советы по хирургическому лечению высокого давления (хирургической гипертензии)
1. Какие причины гипертензии требуют хирургического вмешательства?
Реноваскулярная гипертензия, феохромоцитома, синдром Кушинга (Cushing), первичный гинеральдостеронизм (синдром Конна [Conn]), коарктация аорты и одностороннее паренхиматозное заболевание почки. На долю “хирургической” гипертензии приходится примерно 5% всех случаев гипертензии.
2. Какая разновидность “хирургической” гипертензии встречается наиболее часто?
Реноваскулярпая гипертензия. Хотя среди пациентов с повышенным диастолическим давлением крови реноваскулярная гипертензия составляет менее 1%, умеренная или тяжелая диастолическая гипертензия бывает обусловлена сужением почечной артерии более чем в 25% случаев. Феохромоцитома, гиперальдостеронизм, болезнь Кушинга или коарктация аорты составляют по 0,1% от множества случаев заболевания гипертензией.
3. Что становится причиной реноваскулярной гипертензии наиболее часто?
Наиболее частой причиной является атеросклероз (70%); он поражает мужчин в два раза чаще, чем женщин. Второй по частоте причиной служит фиброзно-мышечная дисплазия (25%). Среди множества патологических подтипов наиболее распространена срединная фибродисплазия (85%); и встречается она только у женщин. Последнее место занимает стеноз почечной артерии в результате аномалии ее развития (10%); норок часто сопровождается нейрофиброматозом и коарктацией брюшной аорты.
4. Какие клинические критерии заставляют продолжать диагностческий поиск реноваскулярной гипертензии?
Хотя патогномоничных только для реноваскулярной гипертензии клинических симптомов не существует, следующие признаки свидетельствуют о высокой вероятности сужения почечной артерии.
а) Гипертензия в очень молодом возрасте или у женщин моложе 50 лет.
б) Быстрое развитие тяжелой гипертензии после 50 лет.
в) Гипертензия, невосприимчивая к трехкомпонентным схемам лечения.
г) Начало заболевания с повышения диастолического кровяного давления более 115 мм рт. ст. или внезапное ухудшение фоновой неподтвержденной гипертензии.
д) Быстро прогрессирующая или злокачественная гипертензия.
е) Ухудшение функции почек после начала антигипертензивной терапии, особенно ингибиторами ангиотензин-превращающего фермента (АПФ).
ж) Систоло/диастолические шумы в верхней брюшной полости.
Видео техники правильного измерения артериального давления
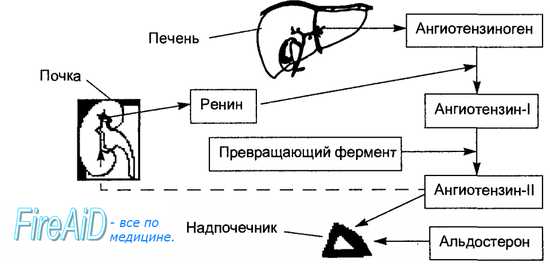
5. Что такое ренин-ангиотензин-альдостероновая система?
Ренин высвобождается из юкстагломерулярного аппарата почек в ответ на изменения афферентного перфузионного давления коркового вещества почек. Ренин воздействует и местно, и в системном кровотоке на свой субстрат (ангиотензиноген) — невазоактивный альфа2глобулин, вырабатываемый в печени — с образованием ангиотензина I.
Ангиотензин I подвергается ферментативному расщеплению АПФ в системе легочного кровообращения с образованием ангиотензина II, потенциального вазопрессора, ответственного за “сосудосуживающий элемент” реноваскулярной гипертензии. Ангиотензин II повышает выработку альдостерона надпочечниками с последующей задержкой натрия и воды, что обеспечивает “элемент объема” реноваскулярной гипертензии.
6. Как действуют ингибиторы АПФ?
Прямое подавление АПФ снижает концентрацию ангиотензина II, что приводит к снижению вазопрессорной активности и уменьшает секрецию альдостерона. Устранение влияния петли отрицательной обратной связи ангиотензина II на секрецию ренина приводит к повышению активности ренина плазмы.
7. Нужно лечить реноваскулярную гипертензию медикаментозно или хирургически?
Хотя проспективные рандомизированные исследования, сравнивающие лекарственную и интервенционную терапию, не опубликованы, многие клиницисты предпочитают лекарственной терапии хирургическое лечение и чрескожную транслюминарную ангиопластику почечных артерий. Важно своевременно распознать патологию и подтвердить диагноз.
8. Когда показана чрескожная транслюминарная ангиопластика почечных артерий?
С помощью метода лечат атеросклеротические поражения, не затрагивающие устье, и срединные фибродиспластические поражения, ограниченные почечной артерией.
9. Какие данные анамнеза и объективного осмотра должны наводить на подозрения о феохромоцитоме?
Феохромоцитомы представляют собой опухоли главным образом мозгового вещества надпочечников. Примерно 90% обнаруживается в надпочечниках, а остальные 10% располагаются вдоль брюшной паравертебральной симпатической цепочки или в ганглиях, расположенных отдаленно (например, мочевом пузыре, тазовых нервах). Опухоли считают функционирующими, если они вырабатывают катехоламины — всегда автономно и в больших количествах.
Предсказуемым клиническим эффектом повышения выработки эндогенных катехоламинов будет постоянная гипертензия; постоянная гипертензия с эпизодами повышения кровяного давления, тахикардией или приливами; или, реже, нормотензия с нечастыми и непредсказуемыми эпизодами гипертензии.
10. Как диагностировать феохромоцитому?
Диагноз наилучшим образом подтверждается исследованием экскреции катехоламинов, метанефринов и ванилилминдальной кислоты в суточной моче. Наилучший тест, подтверждающий диагноз феохромоцитомы, еще не определен; некоторые полагают, что уровень метанефрина более точно указывает на заболевание (85%). Идет также обсуждение, является ли исследование катехоламинов плазмы более точным и специфичным тестом, но, учитывая большую вариабельность результатов в разных пробах отдельных пациентов, в настоящее время разумнее продолжать использовать исследование катехоламинов в моче.
У 80% пациентов с феохромоцитомой уровень в моче, по меньшей мере, одного метаболита повышен более чем в два раза. После постановки диагноза феохромоцитомы необходимо определить расположение опухоли.
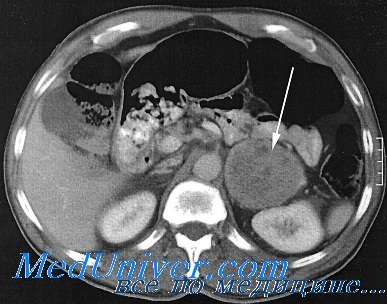
КТ при феохромоцитоме
11. Какой метод лучше всего позволяет определить локализацию феохромоцитомы?
У большинства больных спорадической (несемейной) феохромоцитомой компьютерная томография (КТ) позволяет идентифицировать поражение надпочечника, особенно если оно больше 1 см. За пределами надпочечников нужно искать опухоль только в том случае, если ее не обнаружили при КТ. Магнитно-резонансная томография (МРТ) является дополнением к КТ: с помощью КТ лучше определяется локализация, тогда как МРТ позволяет различить один тип патологии от другого.
Наиболее подходящим тестом для выявления солитарного поражения, или множественных поражений, или метастазов, является 131I-метайодобензилгуанидин (MIBG), аналог норадреналина. MIBG метит предшественники катехоламинов, после чего захватывается и концентрируется в адренергических накопительных везикулах. Ложноотрицательный результат получают менее чем в 5% случаев, а ложноположительный — в 1-2%. Другой радиофармацевтический препарат, 131I-6b-йодометил-19-норхолестерол (NP-59), аналог холестерола, позволяет отличить с помощью сцинтиграфии гиперплазию коры надпочечников от функционирующих аденом или карцином. Он распределяется точно в коре надпочечников и любых функционирующих опухолях.
12. Опишите лечение катехоламинового криза при феохромоцитоме.
Гипертензия при феохромоцитоме развивается вследствие активации альфа-1-рецепторов гладкой мускулатуры сосудов, что ведет к вазосназму. Таким образом, лучшим способом лечения катехоламинового криза является внутривенное введение антагониста альфа-1-рецепторов феноксибензамина. Нитропруссид натрия также относится к препаратам выбора. Во время криза необходимо избегать бета-блокаторов, поскольку они вызывают как несбалансированную стимуляцию периферических a1-рецепторов, так и снижение сердечного выброса. Острая сердечная недостаточность, вызванная блокадой сердца (b), может наступить прежде, чем снизится кровяное давление (а).
13. Как диагностировать первичный гиперальдостеронизм (синдром Конна)?
Синдром Конна развивается в результате автономной гиперсекреции минералокортикоидов и характеризуется гипертензией, гипокалиемией, гинерпатриемией, метаболическим алкалозом и периодической мышечной слабостью и параличом; наиболее частая причина — альдостерон-секрегирующая аденома. Синдром в настоящее время диагностируют по наличию у пациентов с гипертензией следующих симптомов: гипокалиемии, снижения активности ренина плазмы, несмотря на ограничение натрия, и высокого уровня альдостерона в моче и плазме после насыщения натрием.
14. Почему синдром Кушинга или болезнь Кушинга вызывают гипертензию?
У пациентов с синдромом или болезнью Кушинга развивается гиперкортицизм, другими словами, — у них избыток глюкокортикоидов. В сердечно-сосудистой системе глюкокортикоиды оказывают положительный хронотропный и инотропный эффект на сердце наряду с увеличением периферического сосудистого сопротивления. Рецепторы в дистальных канальцах почек отвечают па действие глюкокортикоидов повышением реабсорбции натрия. Эти рецепторы относятся к классу, отличному от рецепторов, опосредующих более мощное действие альдостерона.
15. Какие признаки свидетельствуют о коарктации аорты?
Коарктацию аорты подозревают у пациентов, у которых определяется более низкое артериальное давление на ногах, чем на руках; у них также заметно снижен или отсутствует пульс на бедренной артерии. Во время рентгенографии грудной клетки у пациентов с длительно существующей гемодинамически значимой коарктацией можно выявить “вдавления” на ребрах. Шумы прослушиваются через грудную клетку или брюшную стенку. У взрослых может развиться сердечная недостаточность или незначительная почечная недостаточность.
16. Как коарктация аорты вызывает гипертензию?
Простого ответа на этот вопрос нет. Механическое препятствие сердечному выбросу лишь одна из причин повышения кровяного давления. Гиноперфузия почек и, как следствие этого, активация ренин-ангиотензин-альдостероновой системы, вероятно, также способствуют развитию заболевания. Патологическое изменение эластичности аорты, емкости коллатеральных сосудов и аномальная настройка барорецепторов также могут иметь значение в патогенезе гипертензии.
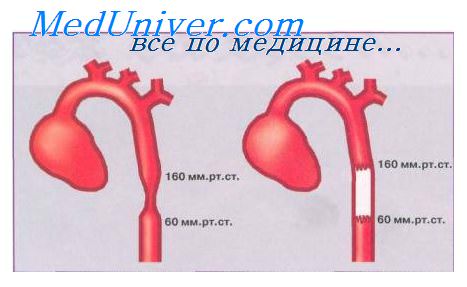
Схема коарктации аорты
Учебное видео аускультации сердца

Учебное видео по классификации артериальной гипертензии
При проблемах с просмотром скачайте видео со страницы Здесь
– Также рекомендуем “Советы при опухоли молочной железы”
Оглавление темы “Советы хирургам.”:
- Советы при анальной трещине
- Советы при геморрое
- Советы при эпителиальном копчиковом ходе
- Советы при паховой грыже
- Советы при гиперпаратиреозе
- Советы при гипертиреозе
- Советы при узлах и раке щитовидной железы
- Советы по хирургическому лечению высокого давления (хирургической гипертензии)
- Советы при опухоли молочной железы
- Советы по лечению рака молочной железы
Источник
Лечение артериальной гипертонии должно начаться при появлении первых симптомов. Лишь в таком случае можно добиться стойкой ремиссии и значительного улучшения состояния. Для этой цели были составлены эффективные схемы лечения гипертонической болезни. Если откладывать визит к врачу, то заболевание может перейти на новую стадию и повыситься вероятность возникновения осложнений.
Современные препараты
 Стандарт лечения гипертонической болезни – это сочетание нескольких подходов классической медицины. Существует определенный протокол, прописывающий действия врача. Он начинается с осмотра пациента, опроса, направления на обследование, анализа результатов и составления курса терапии. Ориентируясь на стандарт и общепринятые протоколы, врач сможет составить эффективное лечение гипертонии. Для начала больному нужно пойти в больницу по месту жительства. Дальнейший курс терапии будет состоять из таких этапов:
Стандарт лечения гипертонической болезни – это сочетание нескольких подходов классической медицины. Существует определенный протокол, прописывающий действия врача. Он начинается с осмотра пациента, опроса, направления на обследование, анализа результатов и составления курса терапии. Ориентируясь на стандарт и общепринятые протоколы, врач сможет составить эффективное лечение гипертонии. Для начала больному нужно пойти в больницу по месту жительства. Дальнейший курс терапии будет состоять из таких этапов:
- терапия в стационаре;
- амбулаторное лечение;
- отдых и восстановление, желательно в санатории или на курорте.
В стационарных условиях больного обследуют, врач ежедневно анализирует состояние пациента, назначает лекарства и различные процедуры. Когда человеку становится лучше, его выписывают для продолжения курса терапии в амбулаторных условиях.
Как правильно лечить гипертонию после выписки:
- Пациент должен направиться к участковому врачу по месту прописки.
- Ему предложат пройти курс физиотерапии, обязательно нужно будет изменить образ жизни и принимать медикаменты.
- Если во время терапии было выявлено повышенное артериальное давление, то специалист корректирует схему лечения. При отсутствии жалоб пациенту порекомендуют больше отдыхать и отправиться в санаторий или на курорт. Врач также перечислит клинические рекомендации, которые придется соблюдать на протяжении всей жизни.
Медикаментозное лечение представляет собой основу терапии большинства заболеваний. Его используют для того, чтобы избавиться от повышенного давления на поздних стадиях гипертонии. На ранних этапах, в основном, помогает коррекция образа жизни.
В лечении гипертонии важно постоянство и правильный подбор медикаментов.
Делая выбор препаратов, врач ориентируется на такие факторы:
- финансовое состояние больного;
- наличие хронических патологий;
- стадия, в которой находится гипертоническая болезнь;
- факторы риска;
- состояние сердечно-сосудистой системы.
Ингибиторы АПФ
По мнению многих специалистов, ингибиторы АПФ отлично помогают справиться с гипертонией. За счет их воздействия на организм, высокое артериальное давление постепенно падает, и на этом фоне уменьшается риск развития осложнений. У людей с хронической сердечной недостаточностью при длительном приеме ингибиторов АПФ улучшается общее состояние и прогноз дальнейшего развития патологии.
Ингибиторы АПФ помогают избавиться от артериального давления за счет блокирования выработки ангиотензина I, из которого должен сформироваться ангиотензин II. Последний вызывает спазм сосудов, из-за чего развивается гипертоническая болезнь. Без ангиотензина II давление больного падает, снижается степень гипертрофии миокарда.
Лечение артериальной гипертонии ингибиторами АПФ может со временем перестать быть эффективным. При длительном приеме препаратов из этой группы постепенно становится более актуальным второй путь синтеза ангиотензина II, а именно – с помощью химазы в органах и тканях организма. Кроме того, прием ингибиторов АПФ может вызвать першение в горле и кашель. Для лечения повышенного давления из этой группы используются такие препараты:
- «Энал»;

- «Капотен» (используется при кризах);
- «Амприлан»;
- «Аккупро»;
- «Зокардис»;
- «Диротон»;
- «Моноприл».
Лечение гипертензии должно начинаться с малых доз ингибиторов. Постепенно их увеличивают, чтобы добиться стойкой ремиссии. Избавиться от артериального давления будет непросто, на весь процесс уйдет не мене 3-4 недель. Затем нужно будет принимать медикаменты в профилактических целях еще более длительное время (не мене года). Использовать ингибиторы АПФ запрещается в таких случаях:
- беременность;
- ангионевротический отек из-за применения похожих препаратов;
- сужение просвета артерий, питающих почки;
- избыток калия в организме.
Сартаны
Сартаны в медицине также называются блокаторами рецепторов, которые воспринимают ангиотензин II, сокращенно – БРА. Эффекты у этой группы препаратов аналогичны ингибиторам АПФ. Однако сартана делает рецепторы ангиотензина полностью к нему нечувствительными, поэтому второй путь синтеза этого фермента со временем не проявится. По этой причине лечение артериального давления с помощью БРА приносит более стойкий результат. Побочных эффектов после приема лекарства фактически не наблюдается, но в редких случаях появляется кашель. Помочь избавиться от давления могут следующие препараты из этой группы:
- «Лориста»;
- «Апровель»;
- «Микардис»;
- «Атаканд»;
- «Валз»;
- «Эдарби»;
- «Теветен»;
- «Карсоад».

Антагонисты кальция
Антагонисты кальция называются блокаторами кальциевых каналов. При артериальной гипертензии лечение ими позволяет избавиться от повышенного давления за счет расширения сосудов и уменьшения их общего сопротивления. Достигается результат путем блокировки поступления кальция. Таким образом снижается чувствительность сосудов к сосудосуживающим факторам.
Длительный прием антогонистов кальция помогает не только с тем, как лечить артериальную гипертензию, но и позволяет добиться следующих результатов:
- Уменьшения вероятности появления тромбов.
- Снижения шанса развития осложнений повышенного артериального давления.
- Замедление образования на стенках сосудов атеросклеротических бляшек.
- Уменьшение гипертрофии левого желудочка.
Для лечения артериальной гипертонии применяются 3 группы антагонистов кальция. У каждой из них есть свои особенности.
- Дигидропиридины. Они особо не влияют на сокращение миокарда и сердечную проводимость. Действуют дигидропиридины избирательно на стенку сосуда. При высоком давлении лечение ими позволяет быстро стабилизировать состояние больного. Препараты из группы дигидропиридинов бывают короткого и продленного действия. Среди них можно выделить «Кордафлекс», «Нифекард» и «Лекармен». При длительном применении дигидропиридины могут вызывать отеки.
- Фенилалкиламины. Суть их действия заключается в снижении проводимости сердца, за счет чего уменьшается интенсивность сердечных сокращений. На отдаленные (периферические) сосуды фенилалкиламины не действуют. При гипертензии лечение заключается в приеме таблеток «Изоптин» или «Финоптин».
- Бензодиазепины. По своему воздействию они похожи на фенилалкиламины. Однако бензодиазепины способны незначительно сужать сосуды, поэтому, при высоком давлении, лечение ими должно проводиться под строгим контролем врача. Из этой группы можно выделить «Дилтиазем».
Диуретики
Влияние диуретиков (мочегонных препаратов) на организм изучено достаточно хорошо, чтобы использовать эту группу препаратов для лечения гипертонии. Они избавляют организм больного от лишней влаги, за счет чего уменьшается выраженность гипертонической болезни. При длительном применении диуретики вызывают дефицит калия в организме, который помогает мышцам сокращаться. Если не восполнить запас минералов вовремя, то у больного могут начаться судороги. С этой целью при гипертензии лечение включает в себя прием препаратов, в которых содержится кальций («Аспаркам») или используют калийсберегающие диуретики («Триамтерен»).
Как победить гипертонию? В этом вопросе помогут следующие представители группы диуретиков:
- «Гипотиазид»;
- «Тригрим»;
- «Фурасемид»;
- «Диакарб».
В-адреноблокаторы
Они воздействуют на бета-адренорецепторы, за счет чего снижается влияние симпатоадреналовой системы (САС) на сердце. На этом фоне уменьшается интенсивность сердечных сокращений и останавливается синтез ренина в почках. Современное лечение гипертонической болезни допускает использование бета-адреноблокаторов в таких случаях:
- если артериальная гипертензия сопровождается тахикардией;
- после перенесенного инфаркта;
- при наличии стенокардии (болевых ощущений за грудной клеткой);
- если развивается сердечная недостаточность.
Среди этой группы препаратов можно выделить наиболее востребованные:
- «Конкор»;

- «Локрен»;
- «Небилет»;
- «Кориол»;
- «Эгилок».
Помочь избавиться от гипертонии навсегда бета-адреноблокаторы не смогут, но они способны стабилизировать давление на время приема. Применять их запрещается при астме и блокаде атриовентрикулярного центра 2-3 степени.
Агонисты имидазолиновых рецепторов
Агонисты имидазолиновых рецепторов воздействуют на центральную нервную систему. Особенно на I2-имидазолиновые рецепторы, которые локализованы в продолговатом мозге. Влияние препаратов из этой группы снижает активность симпатического отдела вегетативной (автономной) нервной системы. В результате этого процесса стабилизируется давление и сокращение сердечной мышцы.
Агонисты имидазолиновых рецепторов помогают не только лечить гипертонию, но и позволяют улучшить обменные процессы, особенно углеводный и жировой. Кроме того, оказывается положительное воздействие на головной мозг, почки и сердечно-сосудистую систему.
Из представителей этой группы чаще всего используются следующие препараты:
- «Моксарел»;
- «Моксонитекс»;
- «Альбарел»;
- «Моксонидин» (при кризах).
Артериальная гипертензия – лишь одна из болезней, при которой назначаются агонисты имидазолиновых рецепторов. Их часто используют в комплексном лечении ожирения и сахарного диабета. Использовать медикаменты из этой группы запрещается в таких случаях:
- почечная и сердечная недостаточность;
- брадикардия (при пульсе менее 50);
- слабость синусового узла;
- коронарный синдром.
Иногда даже врачу сложно понять, как лечить повышенное давление, если выраженность болезни не уменьшается. В таких ситуациях допускается использование дополнительных медикаментов:
- ингибиторы ренина («Алискирен»);
- альфа-адреноблокаторы («Альфузозин», «Доксазозин», «Празозин»).
Если правильно сочетать основные гипотензивные медикаменты с дополнительными, то можно улучшить обмен веществ в организме. Это поможет избавиться от высокого давления навсегда. Однако применять ингибиторы ренина и альфа-адренорецепторы нужно лишь в комплексной терапии, а не в роли единственного лекарства. Комплексное лечение любой патологии, в том числе борьба с гипертонией, заключается в комбинации медикаментов. В основном, врачи назначают такие сочетания препаратов:
- Ингибитор АПФ вместе с сартаной и мочегонным препаратом.
- Ингибитор АПФ вместе с сартаной и блокатором кальцеивых каналов.
- Ингибитор АПФ, мочегонный препарат и блокатор кальциевых каналов.
Лечение низкого давления (гипотонии) заключается в приеме следующих препаратов:
- Адаптогены. Они применяются за счет их способности сужать и повышать тонус сосудов. На фоне терапии у больного повышается давление, пульс и работоспособность. Лечение низкого давления проводится с помощью таких адаптогенов, как «Пантокрин» или «Сапарал». Вместо таблеток, в легких случаях можно пить красное вино, например, «Кагор» по 1 ст. л. в день.
- Альфаадреномиметики. Их используют при сильном падении давления, они воздействуют на альфа-адренорецепторы, вследствие чего повышается давление и сужаются сосуды. Используются чаще всего «Гутрон», «Мидамин» и «Мезатон».
Терапия нефрогенной гипертонии
Артериальная гипертония не всегда является следствием нарушенного обмена веществ, болезней сосудов и сердца. Иногда проблема скрывается в почках.
Такая разновидность болезни называется нефрогенной гипертензией. Она возникает из-за новообразований, болезней сосудов, врожденных дефектов и воспалительных процессов в почках.
Лечение нефрогенной артериальной гипертензии составляется на основе причины, вызвавшей болезнь.  Для устранения воспаления используются «Цефтриаксон» или «Гатифлоксацин». Новообразования и врожденные аномалии устраняются с помощью оперативного вмешательства. Одновременно с устранением причины нефрогенной артериальной гипертензии, нужно контролировать давление и принимать гипотензивные препараты для его стабилизации.
Для устранения воспаления используются «Цефтриаксон» или «Гатифлоксацин». Новообразования и врожденные аномалии устраняются с помощью оперативного вмешательства. Одновременно с устранением причины нефрогенной артериальной гипертензии, нужно контролировать давление и принимать гипотензивные препараты для его стабилизации.
Хирургическое вмешательство
Для многих людей ответом на вопрос «как избавиться от гипертонии навсегда» является операция. Но даже при качественном и своевременном вмешательстве необходимо соблюдение здорового образа жизни, иначе все быстро вернется на свои места. Хирургия часто применяется в тяжелых случаях закупорки сосудов, при отсутствии эффекта от медикаментозного лечения.
В хирургии применяются 2 наиболее распространенных метода вмешательства:
- Чрескожная ангиопластика. Суть такой операции заключается в ведении катетера с баллончиком в сосуд для улучшения его проводимости. Противопоказана процедура людям со слишком узким проходом артерии или при ее полной закупорке. В редких случаях может произойти разрыв сосуда во время введения катетера.
- Открытая операция. В отличие от чрескожной ангиопластики, такой вид хирургического вмешательства более травматичен. Больному придется много времени провести под наркозом и период восстановления будет значительно дольше. Суть открытой операции заключается в удалении появившейся бляшки вместе с кусочком сосуда. Его место займет искусственный или собственный пересаженный сосуд. За счет такой процедуры можно провести эффективное лечение гипертонии, так как появится возможность восстановить поврежденные артерии. Особенно актуально это при обширном атеросклерозе.
Другие методы лечения
 Артериальная гипертензия имеет множество причин возникновения, и для эффективного лечения необходимо комбинировать несколько способов снижения давления. Среди прочих современных методов можно выделить:
Артериальная гипертензия имеет множество причин возникновения, и для эффективного лечения необходимо комбинировать несколько способов снижения давления. Среди прочих современных методов можно выделить:
- Лазерная терапия. Она подходит для сочетания с медикаментами. Проводится курсами и делится на контактно-зеркальный способ воздействия и дистантный. Суть того, как правильно лечить гипертонию первого вида, заключается в воздействии лазера через зеркальную насадку. Через 2-3 сеанса больные ощущают облегчение и снятие симптоматики, свойственной гипертонии. Лазерное лечение дистатного типа проводится на расстоянии от тела. Эффект от терапии становится заметен уже после первого воздействия. Если результата не будет, то врач вернется к контактно-зеркальному виду лечения.
- Индийская методика. Ее суть заключается в лечении йодом. Наносить его придется в сентябре и марте на определенные участки кожи в зависимости от дня недели. Такой метод укажет, как бороться с гипертонией самостоятельно, но эффективность его врачи не гарантируют, так как он является нетрадиционным.
- Массаж головы. Такой способ считается наиболее простым и помогает лечить повышенное давление, не выходя из дома. Для выполнения потребуется попросить кого-нибудь провести процедуру. Сначала нужно поглаживать голову против роста волос, а затем помассировать затылок и шею. Напоследок перейти к верху спины и лопаткам. На каждый этап отводится по 2 минуты.
Следовательно, лечением артериальной гипертонии нужно заниматься под руководством врача, который должен будет осмотреть и опросить пациента, а затем направить его на обследование. Ориентируясь на полученные результаты, специалист сможет объяснить, как бороться с гипертонией самостоятельно, и составит схему терапии, согласно принятым стандартам.
Источник
