Что значит гипертония левого желудочка
Гипертрофия миокарда левого желудочка при артериальной гипертензии
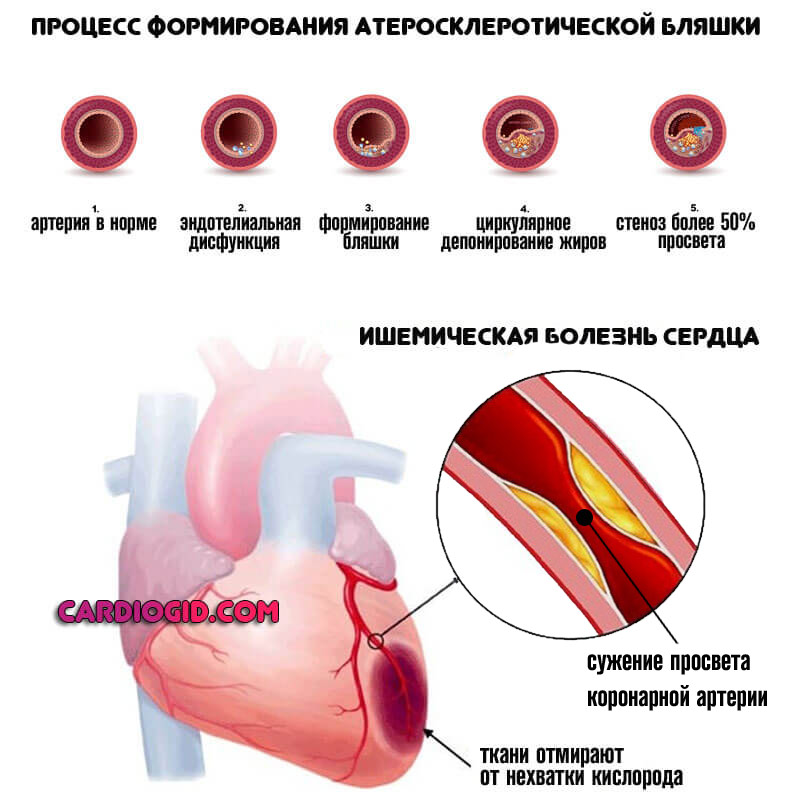
Тяжесть клинических проявлений и прогноз больных с артериальной гипертензией определяются не только степенью повышения артериального давления, но и в значительной мере поражением органов-мишеней, в первую очередь наличием гипертрофии миокарда левого
Тяжесть клинических проявлений и прогноз больных с артериальной гипертензией определяются не только степенью повышения артериального давления, но и в значительной мере поражением органов-мишеней, в первую очередь наличием гипертрофии миокарда левого желудочка (ГЛЖ). Последняя характеризуется гипертрофией миоцитов, повышением содержания коллагена и фиброзом миокарда. Данные изменения способствуют повышению потребности миокарда в кислороде, следовательно, развитию ишемии, изменению систолической и диастолической функций, аритмии.
В настоящее время ГЛЖ рассматривают как основной предиктор ранней сердечно-сосудистой заболеваемости и смертности, по образному выражению, ГЛЖ – это «молчаливый убийца». Подтверждением этому являются данные Kannel (1992), свидетельствующие о том, что у пациентов, страдающих артериальной гипертензией и имеющих гипертрофию левого желудочка, риск развития сердечно-сосудистых событий достоверно выше по сравнению с больными без ГЛЖ. Так, в течение двухлетнего наблюдения установлено, что инсульт и ИБС при ГЛЖ встречаются почти в 3 раза чаще, а сердечная недостаточность – в 4 раза, чем у пациентов с АГ, но без ГЛЖ.
Развитие ГЛЖ связано с различными генетическими, демографическими, клиническими и биохимическими факторами. Демографические факторы и образ жизни, ассоциированные с развитием ГЛЖ, включают возраст, пол, физическую активность, расу, ожирение, чувствительность к соли, количество потребляемого алкоголя. Известно, что ГЛЖ чаще наблюдается у мужчин, чем у женщин, удельный вес больных с ГЛЖ увеличивается с возрастом. Важное значение для развития ГЛЖ имеет тяжесть клинического течения АГ, среди пациентов с высокой АГ (АД свыше 180/110 мм рт. ст.) ГЛЖ встречается в 2 раза чаще, чем при мягкой гипертензии. Кроме степени повышения АД, важную роль в развитии ГЛЖ играет утренний подъем АД. Значительное его повышение в утренние часы ассоциировано с развитием ГЛЖ как у леченных, так и у нелеченных больных с артериальной гипертензией.
Развитию ГЛЖ способствуют гемодинамические факторы: нагрузка давлением и объемом, изменение структуры артерий, нарушения реологических свойств крови. Среди биохимических факторов, приводящих к развитию ГЛЖ, следует отметить повышение активности симпатоадреналовой и ренин-ангиотензин-альдостероновой систем (РААС). Избыточное образование норадреналина и ангиотензина II с последующим связыванием с АТ1 рецепторами приводит к вазоконстрикции, активации гипертрофии и пролиферации, а гиперальдостеронемия – задержке жидкости, коллагенообразованию и фиброзу. Уровень ангиотензина II коррелирует с массой миокарда: чем он выше, тем чаще развивается ГЛЖ. На сегодняшний день РААС рассматривается как двухкомпонентная система – циркулирующая и тканевая. Предполагается, что именно тканевая РААС принимает самое активное участие в развитии таких патологических процессов как атеросклероз, гипертрофия и фиброз.
Активность РААС в значительной степени генетически детерминирована. Одним из генетических факторов, способствующих развитию ГЛЖ, является полиморфизм гена АПФ, который относится к регуляторным генам, для него характерен инзерционно-делеционный (I/D) полиморфизм в 16-м интроне хромосомы 17q23. Наличие или отсутствие фрагмента длиной 300 нуклеотидных пар (н. п.) рассматривают как маркер полиморфизма гена АПФ, для инзерции (I) характерен фрагмент 490 н. п., для делеции (D) – 190 н. п.
Биохимическими проявлениями DD генотипа являются: повышение уровня и активности АПФ, уровня ангиотензина ІІ, снижение уровня брадикинина, чувствительности к натрию, инсулинорезистентность. Выявлены следующие фенотипические проявления данного генотипа: артериальная гипертензия, гипертрофия миокарда левого желудочка, более частое развитие и тяжелое течение поражений почек, высокий риск внезапной смерти. Выраженная гипертрофия миокарда при DD генотипе связана со значительным преобладанием активности местной РААС над системной, высоким удельным весом образования ангиотензина ІІ не-АПФ-опосредованным путем, преимущественно из ангиотензиногена. Следует отметить, что DD генотип среди больных с артериальной гипертензией встречается значительно чаще, чем в популяции, и, возможно, является ведущим патогенетическим механизмом у этих больных.
По данным исследований, проводимых нашей кафедрой совместно с Институтом терапии им. Л. Т. Малой АМН Украины, в общей популяции DD генотип встречается у 28%, DI генотип – у 43%, II генотип – у 29% людей; у больных с эссенциальной гипертонией DD генотип – у 43%, DI генотип – у 33%, II генотип – у 24% пациентов. В группе больных – гомозигот по делеции в гене АПФ достоверно чаще встречалась гипертрофия миокарда левого желудочка, масса миокарда была достоверно выше.
С учетом неблагоприятного влияния ГЛЖ на клиническое течение и прогноз больных с артериальной гипертензией, а также снижения риска развития сердечно-сосудистых событий при регрессе гипертрофии чрезвычайно важна коррекция модифицируемых факторов риска ГЛЖ. Прежде всего, это назначение адекватной антигипертензивной терапии, обеспечивающей достижение целевых цифр АД, предупреждение выраженной утренней гипертензии, нормализацию суточного профиля и вариабельности АД, устранение гиперактивности САС и РААС, в том числе тканевой.
При выборе антигипертензивного препарата нужно учитывать не только его способность снижать артериальное давление, но и органопротекторные свойства. Наиболее значимое органопротекторное влияние имеют препараты, воздействующие на тканевую РААС, – ингибиторы АПФ и сартаны, что подтверждают многие клинические исследования. При проведении сравнительных исследований установлено, что менее значимое влияние на выраженность ГЛЖ оказывают диуретики и бета-блокаторы, более эффективны антагонисты кальция, ингибиторы АПФ и сартаны.
Так, в исследовании LIFE доказано, что при одинаковом влиянии на АД лосартан более значимо влиял на ГЛЖ, чем атенолол. Подобные результаты получены и при использовании другого препарата этой группы – телмисартана в сравнительных исследованиях с гидрохлортиазидом, эналаприлом, карведилолом, рамиприлом. Так в 12-месячном двойном слепом испытании пациентов с легкой и умеренно выраженной гипертензией индекс массы миокарда левого желудочка (ИММЛЖ) достоверно снижался по отношению к начальным параметрам в группе пациентов, принимавших 1 раз в сутки телмисартан 80 мг (с 141 до 125 г/м; р
Гипертрофия левого желудочка
Под таким заболеванием, как гипертрофия левого желудочка имеется в виду такое функциональное состояние сердца, при котором миокард способен наращивать массу своих мышц.
Гипертрофия в левом желудочке может развиваться как осложнение после многих заболеваний, и ее формирование – это прогностически неблагоприятный признак. Риск летального исхода при развитии гипертрофии левого желудочка становится выше в 7-9 раз, зачастую от этого заболевания страдает мужской пол. Особенно важным является прогноз для молодых пациентов: если у таких лиц стремительно развивается гипертрофия, то в течение следующих 5 лет можно ожидать смерти больного.
Причины гипертрофии
Все причины, которые приводят к такому патологическому состоянию, как гипертрофия левого желудочка сердца, разделяют на:
К физиологическим причинам относятся активные тренировки и образ жизни. Причем их необходимо соизмерять со способностями организма пациента. Все дело в том, что вся нагрузка на левый сердечный желудочек является прямо пропорциональной физической активности.
Среди патологических причин гипертрофии выделяют наследственные и приобретенные. Врожденные сердечные патологии составляют лишь малый процент от всех типов гипертрофий. Наиболее распространенными врожденными патологиями считаются пороки сердца, которые выражаются в нарушении оттока крови из сердечного желудочка. Приобретенные причины спровоцированы вредными привычками (избыточным весом, чрезмерными нагрузками и др.).
Гипертрофия в левом желудочке может развиваться годами, и больной человек часто даже не подозревает, что имеет сердечную патологию. Именно в этом скрывается коварство, потому что она длительный период времени не подает каких-то явных признаков. Это часто бывает на первоначальной стадии болезни, когда увеличение массы стенок еще не способно превысить возможности функции кровообращения. Часто патологию выявляют врачи при проведении электрокардиографии во время плановых профилактических медицинских осмотров. Но клиническая картина может быть иной, а иногда и прямо противоположной: в самом начальном этапе ее проявления состояние больного сильно ухудшается. И наиболее характерным признаком гипертрофии считается стенокардия, развивающаяся от того, что происходит сжатие тех сосудов, которые питают миокард.
Появляются резкая боль в области грудной клетки, данная патология дает о себе знать головокружениями, фибрилляцией предсердий, мгновенным замиранием сердца и потерей сознания. Больной человек может очень быстро утомляться, появляется аритмия мерцательного типа. При наличии такой симптоматики следует незамедлительно провести ЭКГ и УЗД сердца.
Среди часто встречаемых осложнений гипертрофии выделяется недостаточность левого предсердия, которая вызывает одышку. Она может проявлять себя как при физических нагрузках, так и в абсолютном покое. Этот признак уже появляется на более поздней стадии данной патологии.
Помимо этих признаков гипертрофия проявляется:
При инфаркте миокарда, атеросклерозе, пороках сердца, отеке легких, остром гломерулонефрите и сердечной недостаточности сама гипертрофия является их первым симптомом, на что могут указывать результаты электрокардиографии.
Осложнения гипертрофии левого желудочка
Левый желудочек сердца – это связующее звено с большим кругом кровообращения, который несет ответственность за подачу крови во все ткани и органы, поэтому увеличение в размерах этого отдела приводит к очень серьезным осложнениям, например:
Очень важно и необходимо выявить эту аномалию вовремя, еще на ранних этапах, чтобы успеть предотвратить появление более серьезных осложнений. Для этого нужно проходить регулярные осмотры у врача-кардиолога. Так как каждый из нас является индивидуальным и нормальные показатели состояние организма для каждого человека могут иметь определенные границы, именно по этой причине и необходимо проходить регулярные обследования. Благодаря таким мониторингам врач может определить наличие каких-либо изменений, которые могут присутствовать в организме и предпринять необходимые действия.
Чаще всего гипертрофия левого желудочка не является самостоятельной болезнью, а симптомом той или иной патологии, преимущественно сердечно-сосудистой системы. Поэтому перед тем, как начать лечение, необходимо установить причину патологии принять необходимые меры для лечения основной болезни.
Например, одна из причин возникновения гипертрофии левого желудочка – врожденный порок сердца. В этом случае показано оперативное лечение, после которого назначается симптоматическая терапия. Кроме того, назначается патогенетическое лечение, которое направлено на замедление процессов гипертрофии.
Прежде всего, начиная лечение, необходимо постараться устранить причину гипертрофии. Без этого лечение может не оказать должного эффекта. Например, если гипертрофия возникла из-за малоподвижного образа жизни, различных вредных привычек, нерационального и неправильного питания, предпринимать какие-то шаги без нормализации образа жизни бесполезно. Таким пациентам лучше применять умеренные физические нагрузки, занимаясь аэробикой, бегом, плаванием.
В рационе пациентов с гипертрофией обязательно должны присутствовать продукты, которые богаты витаминами, коферментом Q-10, микроэлементами (калием, кальцием, магнием), омега жирными кислотами. Наличие таких веществ помогает укрепить стенку миокарда и оказывает положительное воздействие на обменные процессы в тканях.
Медикаментозное лечение при гипертрофии левого желудочка используется не всегда. Прежде всего, оно направленно на восстановление питания миокарда и сердечного ритма. Это бета-адреноблокаторы (бисопролол, метопролол, анаприлин и др.) и антиаритмические средства (верапамил, атенолол, амиодарон). Прием препаратов, которые регулируют сердечную деятельность, необходим в течение всей жизни пациента. Их ни в коем случае нельзя сочетать с алкоголем. Кроме того, показан прием ингибиторов ангиотензина, гипотензивных средств (рамиприл, эналаприл и других). Желательно избавиться от вредных привычек. Например, никотин снижает насыщение сердечной мышцы кислородом.
Пациентам с гипертрофией левого желудочка показано дробное питание. Необходимо выпивать достаточное количество жидкости, обязательно следить за регулярным опорожнением кишечника (не меньше 1−2 раз в сутки), так как он отвечает за усвоение в организме всех питательных веществ. Спровоцировать гипертрофию может повышенное содержание сахара в крови, поэтому для лечения такого состояния необходимо принимать средства, нормализующие сахар.
Если принятые меры не позволяют остановить процесс гипертрофии, в некоторых случаях рекомендовано оперативное вмешательство, которое заключается в удалении участка гипертрофированной мышцы. Операция показана при врожденных пороках сердца в детском возрасте.
Хирургическое вмешательство при гипертрофии левого желудочка заключается в проведении двух видов операций. Первая заключается в устранении ишемии, выполняется в стадии декомпенсации патологического процесса. Этого можно достичь при помощи стенирования коронарных артерий и ангиопластики. Еще один вид операции – коррекция сердечных пороков. С этой целью проводится протезирование клапанов при их недостаточной функции и комиссуротомия.
Гипертрофия левого желудочка – опасная патология. При наличии ее в организме возрастает процент разных осложнений. Поэтому всегда нужно контролировать уровень артериального давления, регулярно наблюдаться у кардиолога и проходить ультразвуковое и электрокардиографическое исследование сердца, чтобы иметь возможность отследить динамику данной ситуации. При правильном выполнении всех рекомендаций исход заболевания благоприятный.
Источник
Отклонения в формировании кардиальных структур обусловлены врожденными или приобретенными факторами. Вторые превалируют в клинической практике. Большая диагностическая роль отводится генетическому компоненту, который редко бывает изолированным.
Деформации миокарда считаются одной из самых распространенных разновидностей патологического процесса.
Гипертрофия левого желудочка — это увеличение мышечной массы стенок основной насосной камеры сердца, которое выступает результатом сторонних отклонений. Первичной она не бывает.
Опасность описанного состояния варьируется одного случая к другому. В основном это вялотекущая патология, без выраженных симптомов на ранней стадии. Если динамики процесса нет, то не требуется даже лечения. Терапия медикаментозная, поддерживающая, по мере необходимости.
ГЛЖ сердца формируется крайне медленными темпами. На фоне артериальной гипертензии сроки возникновения варьируются от 2 до 10 лет и более, что дает возможность качественно обследовать пациента.
Основной контингент больных — пожилые люди. В некоторых случаях состояние не считается патологическим и не требует специализированной помощи.
Механизм развития аномалии
Путь формирования определяется нарушением нормальной функциональной активности сердечной мышцы. Гипертрофия представляет собой разрастание или увеличение массы кардиальных структур в области левого желудочка.
Появляется как итог гипертонической болезни, реже сторонних патологий. Их роднит одно свойство: повышение нагрузки на нормальные ткани.
Чрезмерная стимуляция, неадекватная реальным возможностям органа приводит к работе адаптивного механизма. Чтобы активнее сокращаться, сердце вынуждено наращивать мышечную массу.

Но это изначально ущербный путь восстановления. Громоздкая, расширенная анатомическая структура оказывается не способна нормально функционировать.
Отсюда проблемы с сократимостью миокарда, объемом кровяного выброса и работой кардиальных структур вообще, гипоксия, атрофия тканей, систем.
Полиорганная недостаточность наступает, в качестве закономерного, смертельно опасного результата.
К счастью, процесс медленный. От момента появления первых симптомов гипертрофии до развития генерализованных нарушений проходит от 7 до 15 лет.
Классификация
Типизация проводится по двум основаниям.
Оценивая характерные анатомические изменения при ГЛЖ, называют:
- Эксцентрическую гипертрофию. Развивается в результате избытка крови, ее застоя в левом желудочке, что характерно для пороков аортального и митрального клапанов. Патологический процесс определяется расширением камеры сердца, незначительным ростом мышечной массы миокарда без непосредственного утолщения самой стенки. Восстановление представляет большие трудности, направлено на устранение первопричины. Длительное течение ассоциировано с летальными осложнениями.
- Концентрическую гипертрофию левого желудочка. Присуща гипертонической болезни. Примерно 85% больных со стажем имеют в анамнезе утолщение стенок желудочков. С годами процесс усугубляется, тем более, если нет грамотного лечения. Риск для жизни определяется в 15% в перспективе 5-и лет при развитой форме.
Стадии развития ГЛЖ
Другой способ классифицировать патологические изменения — стадировать их. Оценка проводится по клиническим признакам, степени функциональных отклонений.
- Первая стадия. Начальная. В норме миокард левого желудочка в толщину составляет 7-11 мм. По мере развития дефекта стенка может утолщаться. Другой вариант — дилатация (растягивание) самой камеры без увеличения толщины стенки. Оба варианта опасны. На фоне первой стадии отсутствуют какие бы то ни было симптомы, пациент не подозревает о проблеме. Увеличение анатомических структур происходит до 12-13 мм, не более. Компенсация полная, осложнения возникают исключительно редко. Нужно иметь в виду, что у мужчин внешняя оболочка по умолчанию больше на 0.5-1 мм.
- Вторая стадия. Умеренная. Толщина гипертрофированной стенки 13.1-14.5 мм. Наблюдается выраженная симптоматика со стороны кардиальных структур, головного мозга и нервной системы в целом, выделительного тракта при повреждении почек. Риски велики. Смертельный исход наступает в 20% случаев, молодые люди лучше переносят отклонения, потому у них не все так однозначно в плане прогноза.
- Третья стадия. В некоторых классификациях ее считают крайней, другие же специалисты и теоретики выделяют еще и четвертую, терминальную. По сути, они едины. Утолщение более 14-15 мм, наблюдается генерализованное нарушение функций организма. Недостаток кровообращения приводит к гипоксии тканей. Восстановление не имеет перспектив.
Увеличение левого желудочка сердца типизируется по форме и степени тяжести. Такая совмещенная классификация используется в клинической практике повсеместно.
Чем опасна гипертрофия?
Осложнения нарушения структуры миокарда несут непосредственную угрозу жизни и здоровью человека:
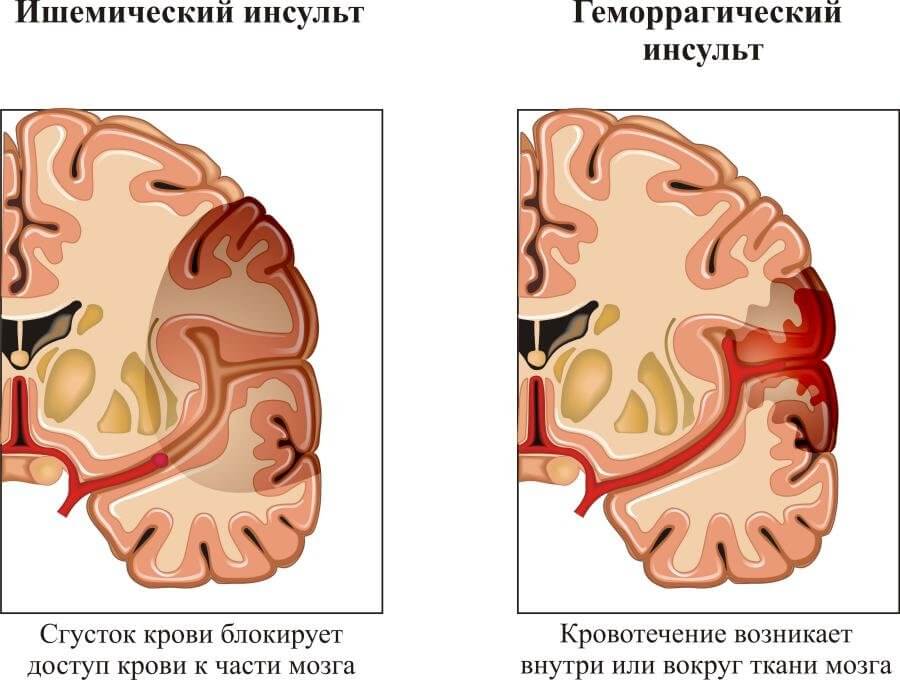
- Инсульт. Острое падение интенсивности питания церебральных структур. Возникает двойной риск. С одной стороны стабильно повышенное артериальное давление грозит развитием геморрагии, то есть разрыва сосуда в мозгу. С другой — само сердце не способно адекватно обеспечивать нервные ткани. Отсюда повышенный риск как ишемического, так и геморрагического инсульта. Что наступит раньше — вопрос. Пациенты с эксцентрической формой патологического процесса рискуют меньше.
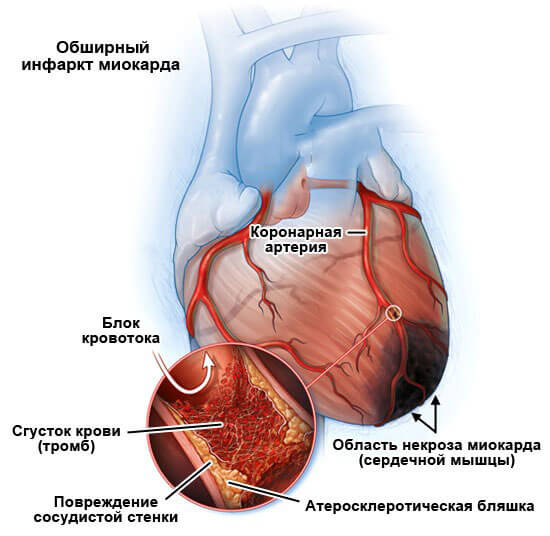
- Инфаркт. Некроз кардиальных структур. Закономерный итог неспособности обеспечить кислородом себя. Начинается в форме ишемической болезни, затем усугубляется и трансформируется в неотложное состояние.
- Остановка сердца в результате развития грозных аритмий. Повышается электрическая активность желудочков, что приводит к ранней смерти пациентов всех возрастов.
- Сосудистая деменция. Слабоумие. Обратимо на начальных стадиях. Затем даже в случае успешного лечения возможен неврологический дефект.
- Обмороки. Способны привести к травме.
Превенция осложнений — одна из задач терапии.
Причины
Гипертрофия миокарда левого желудочка развивается в результате воздействия кардиальных и сосудистых факторов. Крайне редко иных моментов, некоторые вообще не имеют болезнетворной подоплеки.
Примерный перечень таков:
Инфаркт
Перенесенный в недавнем прошлом. Результатом оказывается склероз тканей, то есть замещение их рубцовыми структурами. Отсюда повышенная нагрузка на сердца, ввиду необходимости активнее перекачивать кровь на фоне сниженного ресурса и способности миокарда.
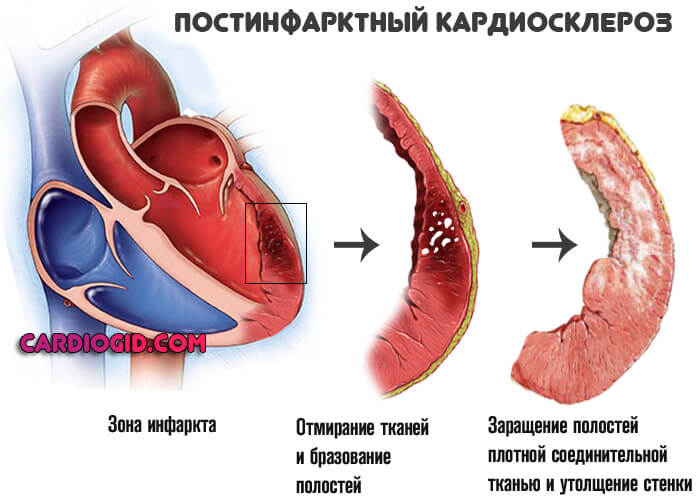
Существует целая группа форм патологического процесса. Восстановление не имеет смысла на поздних стадиях. Лечение на ранних предполагает пожизненный прием медикаментов.
Ишемическая болезнь
Представлена теми же признаками, что и инфаркт. Единственное различие кроется в интенсивности разрушительных явлений. В ходе ИБС они медленные, постепенные.
Некроз острого типа развивается позже, когда процесс достигает некоторой критической массы. Лечение систематическое. 1-2 раза в год нужна стационарная помощь. Проводится в плановом порядке.

Воспалительные патологии кардиальных структур
Миокардит как основная разновидность. Имеет преимущественно инфекционное происхождение.
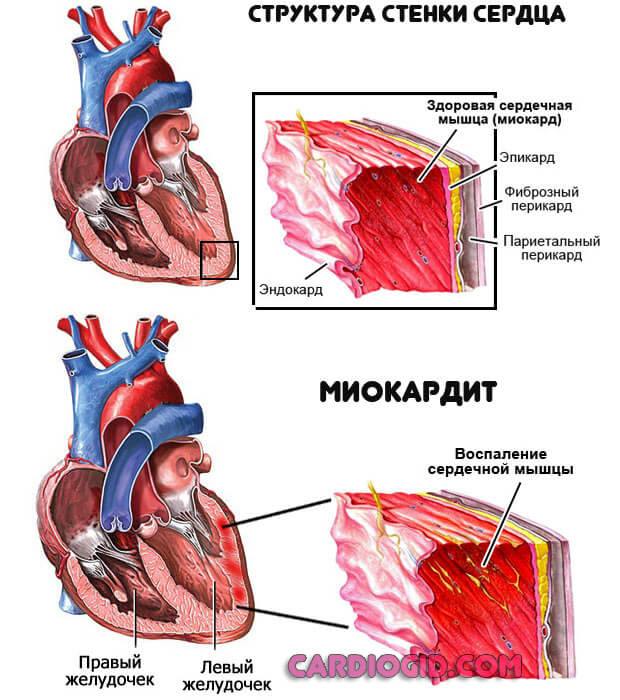
Требует длительного, тщательного восстановления в профильном стационаре. Без помощи возникает деструкция мышечных тканей и предсердий.
Аутоиммунный тип развивается реже, имеет более мягкое течение. Гипертрофия левого желудочка оказывается осложнением, оно почти неминуемо.
Избежать развития можно только при начале терапии в течение 24-48 часов от зарождения процесса.
Пороки митрального клапана
Стеноз, полное заращение, пролапс. Обеспечивают регургитацию (обратный ток) крови в предыдущую камеру мышечного органа.
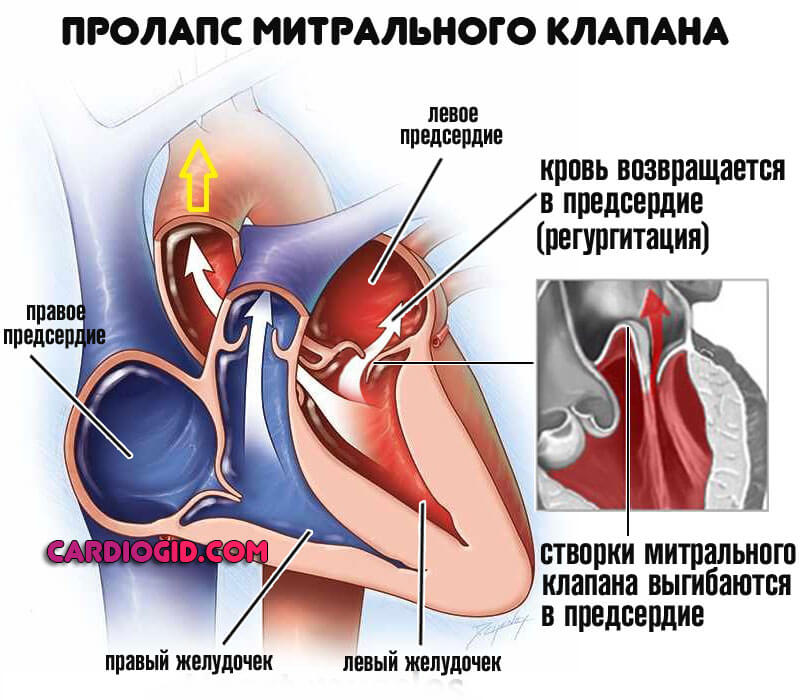
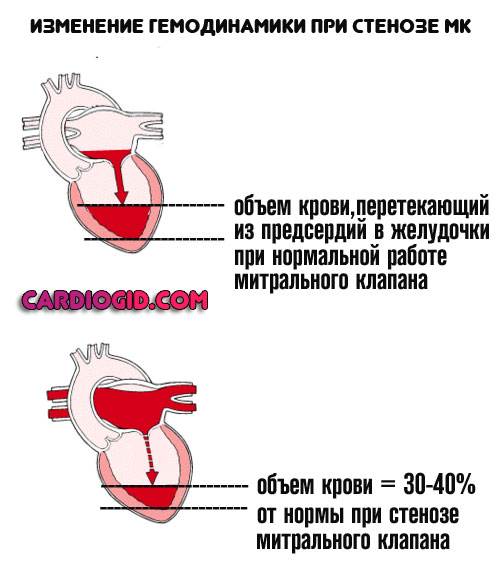
В аорту выбрасывается достаточное количество жидкой соединительной ткани. Отсюда гипоксия и рефлекторная интенсификация сердечной активности. Это компенсаторный механизм.
Восстановление строго хирургическое, в стационарных условиях. Перспективы полного излечения хорошие при раннем начале терапии. Чем существеннее анатомический дефект, тем хуже прогноз.
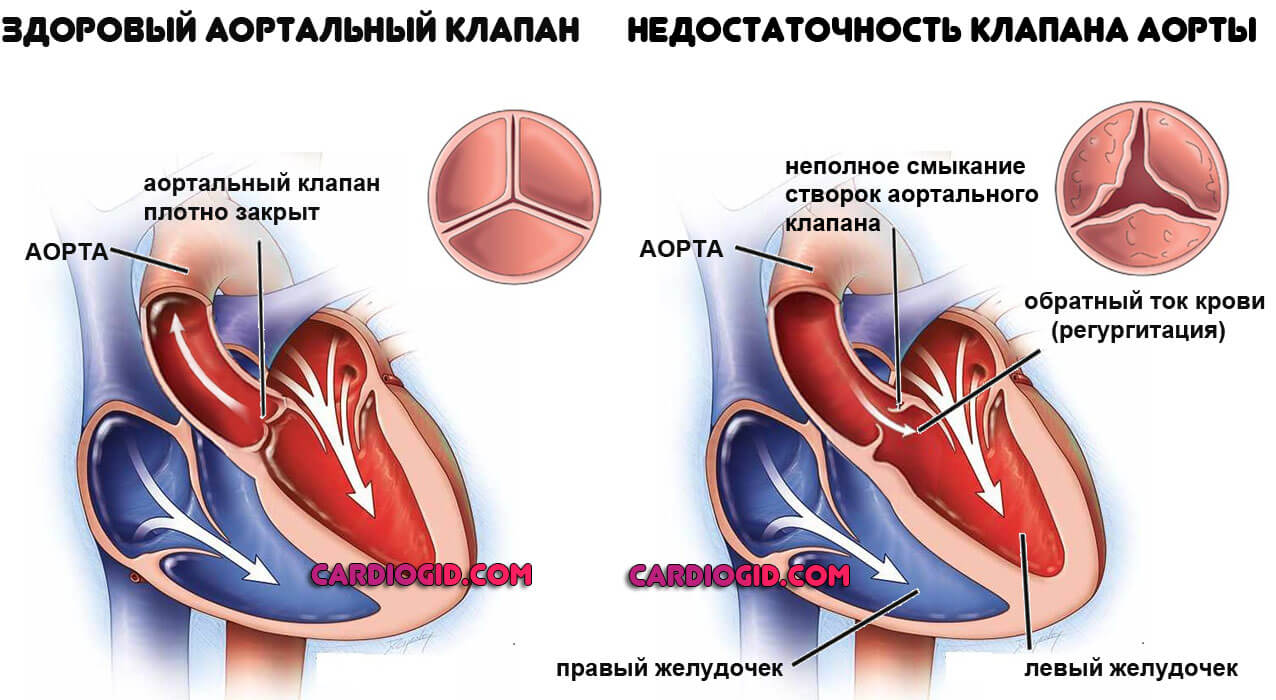
Пороки аортального клапана
Он прикрывает вход в крупнейшую артерию, не давая крови возвращаться обратно в желудочек. При нарушении работы возникает регургитация, застой жидкой соединительной ткани. Опять же активизируется компенсаторный механизм. Лечение хирургическое. Прогнозы идентичны таковым в предыдущем случае.
Кардиомегалия или бычье сердце
Может быть разновидностью гипертрофической кардиомиопатии. Имеет наследственный, реже приобретенный характер.
Дает знать о себе аномальным утолщением мышечного слоя по всей протяженности.
С течением времени такой орган утрачивает функциональные возможности. Единственный шанс спасти пациента — ранняя трансплантация.
Артериальная гипертензия
Стойкое повышение давления приводит к росту нагрузки на левый желудочек как основную структуру, ответственную за кровяной выброс в большой круг.
Пациенты со стажем поголовно имеют гипертрофию, обычно она не проявляет себя, но это до определенного момента.
Сердце спортсмена
Примерное наименование изменений, которые происходят в кардиальных структурах лиц, профессионально занятых физической активностью.
Возникает переполнение камер кровью, чтобы быстрее перекачать количество, организм модифицирует структуру сердца. Перегрузка объемом сказывается на общем состоянии, когда пациент прекращает заниматься спортом.
Причин утолщения стенок желудочковой камеры относительно мало, что упрощает диагностику.
Как проявляется болезнь?
Перечень симптомов определяется тяжестью основного процесса, длительностью патологических изменений и некоторыми другими факторами.
Усредненный перечень выглядит так:
- Головокружение. Развивается приступообразно. Эпизоды могут повторяться до нескольких раз в течение одних суток. Интенсивность признака различается. От слабого дискомфортного ощущения до невозможности ориентации в пространстве. Причина — ишемия мозжечка разной степени тяжести.
- Цефалгия. Тупая, давящая головная боль. Локализуется в области затылка, также темени. Возникает эпизодически. Длится от часа до четырех. В случае присоединения гипертонического криза — до его купирования.
- Дискомфорт в грудной клетке. Ощущается как давление, будто положили камень. Может указывать на относительно безобидные состояния или развивающийся инфаркт.
Нужно прислушаться к силе проявления, интенсифицируется ли оно при дыхании либо движении? Если да, о сердечном происхождении говорить не приходится.
Боли, не реагирующие на эти факторы, длящиеся менее 10-20 минут имеют стенокардический тип. Более — предполагается инфаркт.
- Высокие цифры артериального давления. Коррекция эффекта не дает либо же он временный, краткосрочный. Требуется постоянная смена препаратов или увеличение дозировки (а часто и все вместе). Резистентный патологический процесс обуславливается гипертрофией и сам ее подстегивает. Возникает порочный цикл.
- Удушье. Обычно как итог сердечной астмы. Развивается на фоне длительно текущего отклонения, в качестве осложнения. Может привести к отеку легких. Без коррекции состояния заканчивается смертью больного. Имеет склонность к хроническому рецидивирующему течению.
- Аритмии. По типу тахикардии, фибрилляции желудочков. Реже экстрасистолии. Чаще возникают «опасные» формы, приводящие к летальному результату в краткосрочной перспективе. Проявление усиливается на фоне физической нагрузки. Чрезмерная активность (оценочная характеристика) приводит к остановке сердца.
- Слабость, снижение способности к труду, сонливость. Возникает постепенно. В тяжелых случаях наступает инвалидность. Больной не в силах выполнять даже бытовые обязанности, не говоря о профессиональных.
- Отеки нижних конечностей. Развиваются ближе к вечеру. Симптом указывает на нарушение работы выделительного тракта, в частности страдают почки.
- Обморочные состояния. Неоднократные свидетельствуют в пользу тяжелого патологического процесса, вовлекающего церебральные структуры. Возможен инсульт в ближайшее время.
- Посинение, бледность носогубного треугольника, кожи, слизистых оболочек.
Клиническая картина может быть не полной. Хотя бы 2 симптома есть обязательно. В редких случаях возможно отсутствие признаков.
Диагностика
Проводится врачом-кардиологом инструментальными, реже лабораторными методами. Последние достаточной информации не дают.
Перечень мероприятий в правильном порядке:
- Сбор жалоб и анамнеза. Для объективизации симптомов, их фиксации для дальнейшего анализа.
- Аускультация. Выслушивание сердечного звука. Возможны варианты. При пороках клапанов обнаруживается синусовый шум, типичный для регургитации.
- Измерение артериального давления. Оно стабильно выше нормы почти в 90% случаев. Также частоты сердечных сокращений. Типична тахикардия и сопутствующими аритмиями.
- Суточное мониторирование. Регистрация указанных выше показателей на протяжении 24 часов. Возможно неоднократное проведение.
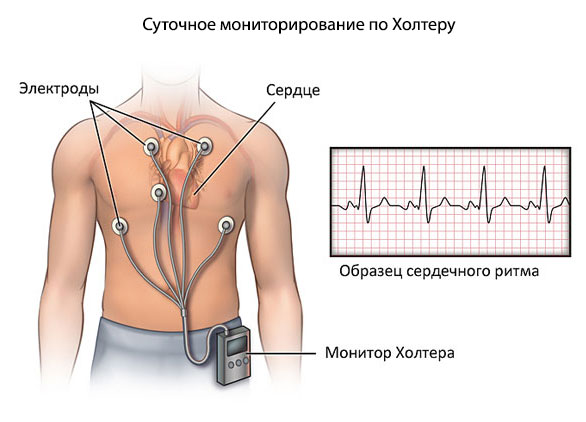
- Электрокардиография. Специфические признаки есть, но назначается для уточнения степени сохранности функциональных возможностей сердца.
- Эхокардиография. Методика визуализации кардиальных структур. Считается основной для раннего выявления проблемы или определения характера дефекта и перспектив его дальнейшего прогресса. Возможно диагностирование асимметричных изменений (используется специальный коэффициент, проблему выявляют, если он составляет более 1.3).
- МРТ по мере необходимости.
- Анализ крови общий и биохимический по показаниям.
Подобных методик обычно хватает.
Признаки на ЭКГ
- Отрицательный зубец T в отведении V5-6.
- Повышение пика (амплитуды) S в V1-2.
- Положительный T в V1.
- Деформация интервала ST, его неравномерность V6 —более нормы, V4 — ниже.
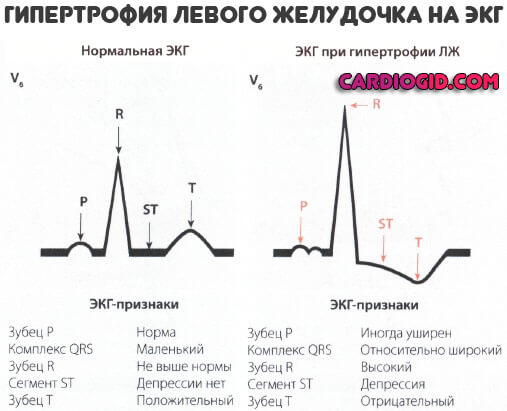
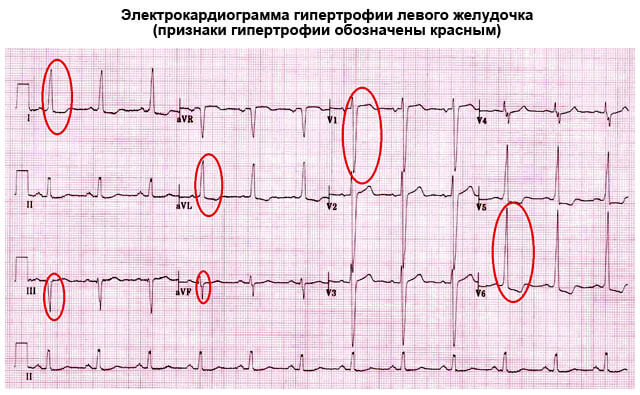
Это типичные признаки гипертрофии левого желудочка на ЭКГ, но несмотря на очевидность проблемы, врачи часто делают ошибки, принимая изменение за вариант физиологической нормы. Также возможна ложная диагностика аритмических процессов.
Расшифровка кардиограммы требует квалификации и доли профессиональной интуиции.
Методы лечения
Хирургические и консервативные. Зависит от этиологии процесса, степени выраженности симптомов.
Медикаменты:
- Бета-блокаторы. Предпочтение рекомендуется отдать Карведилолу. Для купирования острых приступов тахикардии — Анаприлину.
- Препараты для предотвращения отложение холестерина: Аторвастатин, Поликозанол.
Противотромбические. Аспирин-Кардио. - Антиаритмические. Восстанавливают нормальную частоту сокращений. Хиндин в качестве основного.
- Нитроглицерин для купирования острого болевого приступа. На фоне подобного эпизода рекомендуется вызвать скорую помощь.
- Гипотензивные нескольких фармацевтических групп: ингибиторы АПФ (Периндоприл), антагонисты кальция (Верапамил или Дилтиазем).
- Диуретики мягкого действия (Верошпирон, Спиронолактон).
- Сартаны. Для снижения нагрузки на миокард.
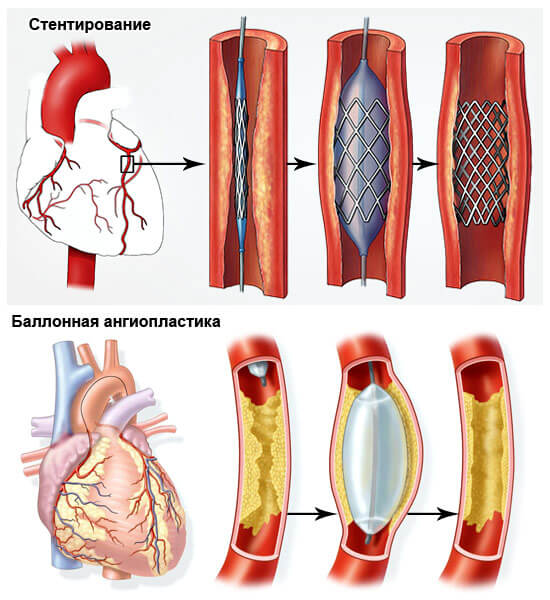
Оперативное вмешательство назначается при клапанных пороках или критическом сужении какой-либо артерии.
Методы восстановления предполагают стентирование суженного участка (искусственное расширение механическим путем при выраженном атеросклерозе) или же протезирование пораженных, утративших функциональную активность структур.
Изменение образа жизни играет роль, но не столь существенную. В обязательном порядке стоит отказаться от курения и алкоголя, нормализовать сон, минимизировать физическую активность. Потребление соли — около 5-7 граммов. Диета желательна.
Внимание:
Народные средства строго противопоказаны. Не известно, как отреагирует пораженная сердечнососудистая система на такую самодеятельность.
Прогноз
Относительно благоприятный ввиду длительного и вялого развития патологического изменения. При этом определяется он основным диагнозом.
В чистом виде, без лечения осложнения наступают в 20% случаев. На поздних стадиях еще чаще.
Возможность радикального терапевтического вмешательства предполагает лучший исход.
Однако при генерализованных гемодинамических, дистрофических нарушениях все намного хуже. Шансы на полное излечение есть, но сам миокард не уменьшится в размерах.
Пугать это не должно. При комплексной терапии можно прожить долго, с минимальными ограничениями в повседневной активности.
В заключение
Гипертрофия левого желудочка сердца — это патологическое утолщение его стенок. Сопровождается симптомами в чистом виде и проявлениями основного патологического процесса.
Лечение этиотропное (направленное на устранение первичного заболевания). Признаки снимаются по мере необходимости.
Шансы на полное восстановление есть всегда, вероятность определяется первичным диагнозом. Главное не медлить с посещением специалиста и каждые полгода-год консультироваться у кардиолога в профилактических целях.
Источник
