Инфракрасная лазеротерапия при гипертонии

Лазерная терапия – высокоэффективный метод лечения, который активно применяется практически во всех направлениях современной медицины. Не исключением является и лечение гипертонии – широко распространенного заболевания, характеризующегося повышением артериального давления (АД) свыше 140/90 мм ртутного столба. В настоящее время артериальной гипертонией страдают 20—30 % взрослого населения. С возрастом распространенность болезни увеличивается в 2 раза.
Несмотря на наличие высокоэффективных медикаментов, не всегда удается добиться нормализации артериального давления, невозможно также полностью наладить микроциркуляцию крови в пораженном органе. Поэтому применение лазерной терапии получает все большее распространение в комплексном лечении АД. Лазеротерапия позволяет повысить эффективность лекарственной терапии, снизить риск развития сосудистых атак (инсульт, инфаркт и т.д.). Низкоинтенсивное лазерное излучение служит структурным антиоксидантом, нормализующим метаболические процессы и усиливающим микроциркуляцию кровотока. Это обеспечивает мягкое течение гипертонической болезни и повышает эффективность традиционного лечения.
Показаниями к применению лазерной терапии служат:
- пограничная гипертензия, гипертоническая болезнь I–II ст.
- воспалительные и дегенеративно-дистрофические процессы в органах и тканях
- функциональные психосоматические расстройства, сопровождающиеся нестабильностью реакций сердечно-сосудистой системы, болевым синдромом;
Применение ВЛОК (внутривенное лазерное освечивание крови) рекомендуется также при
- ишемической болезни сердца
- стабильной стенокардии (I–IV функциональный класс)
- нестабильной стенокардии (прогрессирующая, впервые возникшая, вазоспастическая)
Противопоказания:
- тяжело протекающие заболевания сердечно-сосудистой системы – нарушения сердечного ритма,
- атеросклеротический кардиосклероз с выраженным нарушением коронарного кровообращения,
- церебральный склероз с нарушением мозгового кровообращения,
- аневризма аорты,
- недостаточность кровообращения II–III степени.
Противопоказания для ВЛОК:
- подострый и реабилитационный период инфаркта миокарда;
- постинфарктная стенокардия;
- анемия менее 80,0 г/л;
- недостаточность кровообращения IIa–III стадии.
При гипертонической болезни лазерную терапию проводят курсами на фоне лекарственной терапии. Возможна контактно-зеркальная методика (когда излучающая головка находится в контакте с освечиваемой поверхностью через зеркальную насадку) или дистантная (на определенном расстоянии от тела). Уже после 2–3 процедур контактно-зеркальной методики больные лучше себя чувствуют, субъективно легче переносят высокое АД. Уменьшаются головные боли, головокружение, болевые ощущения в области сердца.
При использовании светодиодной матрицы (на расстоянии от тела) АД снижается сразу же после воздействия на 20–30 мм (систолическое АД), диастолическое АД снижается на 5–7 мм рт. ст. или повышается на 2–4 мм рт. ст. Данная методика является тестом эффективности лечения лазером. Если давление не снижается, то проводят 3-5 процедур по первой методике, затем опять проверяется вторая методика. Если второй тест отрицателен, акцент в лечении ГБ делается на медикаментах, лазерная терапия проводится через месяц после окончания основного лекарственного курса.
Эффективность лазеротерапии зависит от стадии артериальной гипертонии. Отчётливое снижение АД до нормальных величин наблюдается преимущественно у больных мягкой и умеренной гипертонией. При этом лазеротерапия достаточно эффективна даже без применения медикаментов.
У пациентов с тяжелой формой улучшается общее состояние, систолическое АД снижается на 30–40 мм рт.ст., диастолическое на 10–15 мм рт. ст. У большинства этих больных уменьшается потребность в гипотензивных препаратах, у некоторых больных медикаментозную терапию удаётся полностью отменить уже в течение 1-го курса лазерной терапии. При комплексном лечении тяжёлой гипертонии лазеротерапия позволяет значительно улучшить показатели состояния различных систем организма и качества жизни.
При включении ВЛОК (продолжительность процедуры 15–20 мин. Всего на курс 3–5 сеансов через день) в комплексную терапию больных ишемической болезни сердца и гипертонической болезнью, отмечается выраженный клинический эффект, повышается эффективность медикаментозной терапии.
Подробнее на сайте: https://www.lazmik.ru/
Список использованной литературы
1.Бабушкина Г.В., Москвин С.В. Лазерная терапия в комплексном лечении больных артериальной гипертензией. – М., 2013. – 104 с.
2. Москвин С.В. Эффективность лазерной терапии. Серия «Эффективная лазерная терапия». Т. 2. – М., 2014. – 896 с.
3. Москвин С.В., Ачилов А.А. Основы лазерной терапии. – М., 2008 – 256 с.
4. Москвин С.В., Пономаренко Г.Н. Лазерная терапия аппаратами серии «Матрикс» и «Лазмик». – М.–Тверь, 2015. – 208 с.
Смотрите также:
У нас также читают:
Источник
Методика (Илларионов В.Е., 1992; Илларионов В.Е., 1994; Князева Т.А. с соавт., 1996; Задионченко В.С. с соавт., 1997; Адашева Т.В. с соавт., 1997; Велижанина И.А. с соавт., 1998; Велижанина И.А. с соавт., 2001; Варанцев Ф.Г. с соавт., 2007)
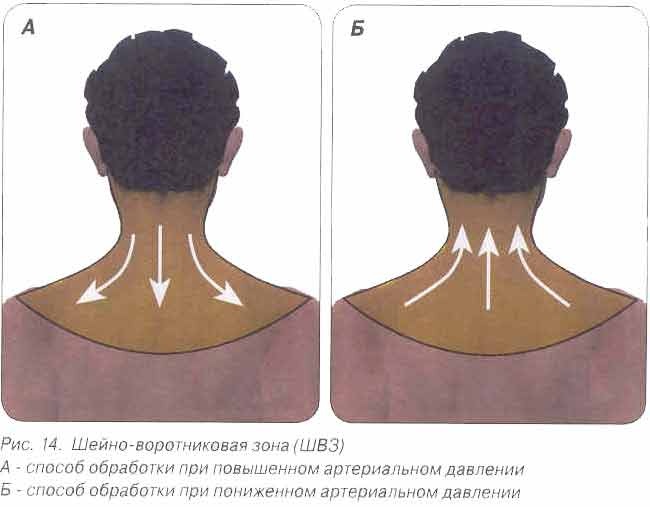
Способы воздействия: накожно по соответствующим полям «воротниковой» области, лазеропунктура.
Положение больного во время процедуры: при накожном облучении по полям — сидя на стуле или лежа на кушетке с опущенным головным концом.
Поля воздействия: проекция крупных сосудов в синокаротидной зоне; паравертебрально по 3—4 поля справа и слева на уровне С3—D3; область надплечий; надключичные области на уровне середины ключицы; в сочетании ГБ с коронарной недостаточностью — рефлексогенные зоны верхушки сердца, средней трети грудины и левой подлопаточной области.
Лечение целесообразно проводить каким-либо одним способом лазерного воздействия; возможно использование в один день накожного облучения и лазерной пунктуры, но с временным интервалом в 2—4 часа; более оправдано их чередование в разные дни: один день накожное облучение, другой — лазерная пунктура.
Гелий-неоновые лазеры: методика дистанционная, стабильная; плотность потока мощности излучения — 1—5 мВт/см2; время воздействия на одно поле — в шейном отделе — до 1 мин., в грудном отделе — до 2 мин., на курс лечения — 10—15 процедур.
Непрерывные инфракрасные лазеры: методика контактная, стабильная; время воздействия на одно поле — до 1 мин., на курс лечения — 10 ежедневных процедур.
Импульсные инфракрасные лазеры: методика контактная, стабильная; частота генерации импульсов — 300—600 Гц, мощность — минимальная; время воздействия на одно поле — до 1 мин., на курс лечения — до 10 ежедневных процедур.
1. Вольным ГБ 2 ст. в сочетании с ИВС 2—3 ФК показана лазеротерапия по методике Т.А. Князевой с соавт. (1996). Для этого используется магнитолазерный физиотерапевтический аппарат «Млада» (длина волны непрерывного инфракрасного излучения 0,85 мкм, суммарная выходная мощность двух излучателей без магнитных насадок — 30 мВт).
Воздействие осуществляется по стабильной методике на 4 поля: «воротниковую» область, область верхушки сердца, среднюю треть грудины и левую подлопаточную область. Время воздействия на каждое поле по 1 мин. (с 1 по 3 процедуру), по 2 мин. (с 4 по 6 процедуру) и по 3 мин. (с 7 по 10 процедуру). Курс лечения составляет 10 ежедневных процедур. Генератор магнитного поля отключается.
2. В.С. Задионченко с соавт. (1997) для лечения начальных стадий ГБ был предложен аппарат магнитооптического лазерного воздействия «Изель». Характеристики аппарата: инфракрасное излучение полупроводникового лазера не более 3,5 мВт; инфракрасное излучение светодиодов не более 60,0 мВт и магнитное поле с индукцией 43,0 ± 3,0 мТ. Данный способ лечения включает воздействие на рефлексогенную зону области верхушки сердца, рецепторный аппарат сердца и на сосудисто-нервный пучок надключичной области. Продолжительность процедур составляет 15 минут, курс лечения из 13—15 процедур.
3. Используется магнито-инфракрасно-лазерный терапевтический аппарат (МИЛТА), который имеет следующие характеристики: длина волны лазерного излучения — 880—900 нм. Диапазон волн светодиодного излучения — 890—950 нм. Мощность лазерного излучения в импульсе — 4—7 Вт. Длительность импульса 90—120 нс. Мощность непрерывного инфракрасного излучения светодиодов (регулируемая) — 0—120 мВт.
Индукция постоянного магнитного поля — 40—60 мТ. Площадь рабочей поверхности излучающей апертуры — 4 см2. Частота повторения импульсов лазера — 5 Гц, 50 Гц, 1 кГц, 5 кГц. Облучению подвергается: область верхушечного толчка (5 Гц, 5 мин.); под-затылочные ямки (50 Гц, по 1 мин. на каждую зону); 4—5 шейный позвонок справа и слева от остистого отростка (50 Гц, по 1 мин. на каждую зону); остистый отросток 7 шейного позвонка (50 Гц, 1 мин.); справа и слева от остистого отростка 7 шейного позвонка (50 Гц, по 1 мин. с каждой стороны); ости лопаток с двух сторон (50 Гц, по 1 мин. на каждую зону); каротидный треугольник (50 Гц, по 1 мин. на каждую зону). Общая продолжительность процедуры — 16 минут. Курс лечения — 5—7 сеансов, проводимых ежедневно или через день.
Лечебное действие
Под влиянием лазерной терапии (в особенности с длиной волны 0,85—0,89 мкм) положительный эффект отмечается у больных ГБ в 79,0—75,5 % случаев. Снижение систолического и диастолического АД, уменьшение ПСС обусловлено вазодилатирующим действием инфракрасного облучения. После курсового лечения имеет место урежение ЧСС.
У больных с гипокинетическим типом кровообращения в процессе лечения лазером отмечается снижение АД и ПСС в среднем на 9,9—25,0 % при тенденции к повышению показателей, характеризующих сердечный выброс. Клиническая эффективность у больных с резистивным вариантом кровообращения составляет 86,7 %. У этих больных отмечаются положительные сдвиги со стороны МЦ (увеличивается диаметр микрососудов, уменьшаются внутрисосудистые нарушения конечного кровотока).
У пациентов с гиперкинетическим типом кровообращения имеет место снижение АД на 6,9—7,6 % при незначительном уменьшении УОС и приросте ПСС. Клиническая эффективность лиц этой группы составляет всего 30,0 %. У больных с эукинетическим типом кровообращения гипотензивный эффект не сопровождается существенными сдвигами гемодинамических показателей, клиническая эффективность лазеротерапии у пациентов этой группы составляет 90,0 %.
Кроме того, в результате курсового лечения лазером отмечаются значительные положительные сдвиги в гемореологии (уменьшение агрегации эритроцитов и тромбоцитов), состоянии ПОЛ и антиоксидантной системы.
У больных ГБ в сочетании с коронарной недостаточностью (ИВС 2 и 3 ФК) после лазеротерапии отмечается экономизация сердечной деятельности: урежение ЧСС и уменьшение «двойного произведения» в покое и при выполнении стандартной физической нагрузки.
По данным А.М. Кучерявого с соавт. (2007), инфракрасная магнитолазерная терапия у больных артериальной гипертонией в сочетании с бронхиальной астмой эффективна только в случаях ГБ 1 ст. При сопутствующей ГБ 2 ст. эффективность лечения существенно ниже. В исследованиях Г.Н. Пономаренко с соавт. (2007) доказано, что основными метаболическими детерминантами эффективности магнитолазерной терапии у больных ГБ 1 ст. являются гипертриглицеридемия и гипергликемия, ассоциированные с множественными метаболическими нарушениями.
Показания
ГБ 1 и 2 ст. с эу- и гипокинетическим типом гемодинамики и стабильным течением заболевания, исходно резкими нарушениями реологических свойств крови и тромбоцитарного гемостаза, большой длительностью заболевания. Лазеротерапия показана и в случаях сочетания ГБ с ИВС со стабильной стенокардией 2 и 3 ФК.
Противопоказания
Выраженная гипертрофия миокарда, кризовое течение ГБ, прогностически неблагоприятные нарушения ритма и проводимости, недостаточность кровообращения 2—3 ст.
С.Г. Абрамович, Н.А. Холмогоров, А.А. Федотченко
Опубликовал Константин Моканов
Источник
![]()
скачать
Первичной, артериальной гипертонией называют повышение кровяного давления только при гипертонической болезни. Под артериальной гипертонией понимают повышение артериального давления (систолическое 140 мм рт. ст. и/ или диастолическое 90 мм рт. ст.), зарегистрированное не менее чем при двух врачебных осмотрах, при каждом из которых АД измеряется, по крайней мере, дважды.
 Вторичная гипертензия, илисимптоматическая гипертония (гипертония игипертензия – это синонимы, обозначающие одно и то же заболевание), зачастую – симптом скрыто протекающего воспаления почек или поражения почечных сосудов. В отличие от вторичных гипертензий, первичная или эссенциальная гипертония, более известная под названием гипертонической болезни представляет собой самостоятельное хроническое заболевание. Гипертоническая болезнь, как понятно из ее названия, характеризуется, прежде всего, постоянным или почти постоянным повышением артериального давления.
Вторичная гипертензия, илисимптоматическая гипертония (гипертония игипертензия – это синонимы, обозначающие одно и то же заболевание), зачастую – симптом скрыто протекающего воспаления почек или поражения почечных сосудов. В отличие от вторичных гипертензий, первичная или эссенциальная гипертония, более известная под названием гипертонической болезни представляет собой самостоятельное хроническое заболевание. Гипертоническая болезнь, как понятно из ее названия, характеризуется, прежде всего, постоянным или почти постоянным повышением артериального давления.
В кардиологии существует понятие факторов риска гипертонической болезни. Так называются факторы, которые при условии наследственной предрасположенности к гипертонии способны послужить причиной ее развития. К факторам риска гипертонической болезни относятся нервно-психическое перенапряжение, малоподвижный образ жизни, избыточный вес, курение, злоупотребление алкоголем и поваренной солью. Многие из этих факторов могут стать пусковым механизмом не только гипертонической болезни, но также атеросклероза и ишемической болезни сердца.
Гипертоническая болезнь неплохо поддаётся лечению методом лазерной терапии. Так, исследования, проведенные в институте кардиологии им. А.Л. Мясникова РКНПК МЗ РФ при лечении гипертонической болезни и симптоматических артериальных гипертониях показали, что положительный эффект в виде стабилизации артериального давления, был достигнут в 84% случаев (Конова Е.В).
Методика лечения
Воздействие лазерным излучением аппарата РИКТА проводится на:
Область верхушечного толчка сердца | 5Гц | 2 мин. |
Каротидный синус слева и справа | 50 Гц | по 1 мин. |
Воздействие на воротниковую зону | 50 Гц | 10 мин.,сканированием |
| 50 Гц | по 10 мин. |
Сеансы проводятся ежедневно или через день. Длительность первого курса — 7-10 сеансов. Второй и третий курс проводятся через 3-4 недели после окончания предыдущего курса. Длительность этих курсов состоит из 10-15 сеансов, в зависимости от тяжести состояния здоровья. Профилактические курсы также проводятся в зависимости от частоты обострений заболевания. Чем чаще возникают рецидивы заболевания, тем короче промежуток между курсами и может составлять от 1 – 3 до 6 месяцев.
Литература
1. Конова Е. В. Применение лазерной терапии в стационаре кардиологического профиля //Материалы VII Межд.научно-практической конференции по квантовой медицине.- М.-2001.- С.87-88
Источник
Лазерная терапия — современный метод лечения, который предполагает использование направленного потока света. Лазер имеет широкий спектр применения, начиная от дерматологии и стоматологии, заканчивая кардиохирургией. Перед проведением процедуры необходимо убедиться в отсутствии противопоказаний.
1
Общее описание
Лазеротерапия — это вид физиотерапевтического воздействия. Лазеры создают излучение фиксированной длины красного или инфракрасного цвета. Мощность прибора для проведения такого типа лечения варьируется от 1 до 100 мВТ.
В зависимости от расположения лазера выделяются следующие способы проведения лазеротерапии:
- 1. Стабильный. Излучатель воздействует на заданный участок на установленном расстоянии.
- 2. Контактный. Излучатель размещается непосредственно на коже пациента.
- 3. Лабильный. Датчик постоянно перемещается, а лучи направляются в разные точки.
- 4. Внутривенный. Весь поток лучей направлен в вену.
Большинство лазерных аппаратов размещается в кабинетах для физиотерапевтических процедур. Таким устройством может управлять только специально обученный специалист. Некоторые простые приборы могут использоваться в домашних условиях. Однако перед покупкой и применением такого устройства необходимо проконсультироваться со специалистом.
Существует большое количество лазеров. По времени терапевтического воздействия их можно разделить на импульсные, постоянные и комбинированные. В зависимости от цели:
- хирургические;
- диагностические;
- терапевтические.
Лазерная терапия предполагает использование одного из следующих веществ: неон, аргон, гелий или азот. Для проведения лечения в условия стационара применяются аппараты Медик-2К, ЭСМА и Матрикс.
Магнитотерапия: показания и противопоказания, приборы для проведения процедуры
2
Эффект и преимущества лазера
Лазер имеет способность проникать в разные глубины ткани. Это зависит от типа устройства, его мощности, времени воздействия и диагноза пациента. Если прибор настроен неправильно, то никакого эффекта от его применения не будет.
Польза лазерной терапии:
- укрепление иммунитета;
- уменьшение вязкости крови;
- снятие болевых ощущений;
- улучшение обмена веществ в клетках;
- ускорение восстановления организма и затягивания ран;
- оказание противовоспалительного воздействия.
В области, куда направлен луч, наблюдается улучшение окислительно-восстановительных процессов. В клетки поступает больше кислорода, как следствие, они начинают активнее восстанавливаться. Лазерное воздействие позволяет восстановить кровообращение, которое необходимо для нормального питания тканей.
Главное достоинство такой терапевтической методики — минимальное количество противопоказаний. В лечении патологий опорно-двигательного аппарата лазерное воздействие позволяет исключить прием большого количества лекарственных препаратов.
Лазеротерапия не провоцирует аллергическую реакцию и не вызывает привыкания. Она позволяет значительно сократить сроки реабилитационного периода. Терапия не вызывает неприятных ощущений. Сеансы могут проводиться в условиях клиники, без необходимости помещения пациента в стационар.
Лазерное лечение можно использовать в качестве профилактики развития разного рода патологий. Оно часто применяется в педиатрии, так как процедура не только эффективна, но и безболезненна.
Почему появляется и как лечится шипица на ступне?
3
Список показаний
Лазеротерапия имеет большое количество показаний к проведению. Этот метод используется не только для лечения, но и для диагностики заболеваний. Лазерное воздействие назначается для устранения:
- сердечно-сосудистых патологий — артериальная гипертония, тромбофлебит, венозная недостаточность;
- неврологических отклонений — травмы нервов и невриты;
- заболеваний желудочно-кишечного тракта — язва, колит, гастрит, атония кишечника, холецистит;
- болезней дыхательных органов — отит, ларингит, трахеит, пневмония, тонзиллит;
- патологий позвоночника и суставов — травмы, артроз, артрит, остеохондроз;
- дерматологических проблем — герпес, трофические язвы, пролежни, обморожения ;
- стоматологических поражений — пульпит, кариес, стоматит, пародонтит;
- патологий мочеполовой системы — простатит, воспалительные процессы, эрозия шейки матки.
Лечение назначается только после ряда диагностических обследований. При проведении процедуры специалист должен учитывать не только поставленный диагноз, но и общее самочувствие пациента.
Можно ли вылечить межпозвоночную грыжу поясничного отдела без операции?
4
Противопоказания к процедуре
Существуют определенные противопоказания к лечению лазером. Они могут быть относительными и абсолютными. К числу первых относятся следующие клинические состояния и заболевания:
- индивидуальная непереносимость;
- склонность к кровотечениям;
- открытая форма туберкулеза;
- первый триместр беременности;
- анемия;
- нарушения кроветворения;
- заболевания щитовидной железы.
Относительные противопоказания относятся к временным запретам, терапия может быть проведена, но только после устранения определенных факторов. Лазерное лечение откладывается, если присутствуют доброкачественная или злокачественная опухоль, поражения сосудов и сердца, а также печеночная и почечная недостаточность в стадии декомпенсации. В случае особо тяжелых поражений врач может отказать в проведении лазерного воздействия.
5
Проведение лазерной терапии
Во время воздействия лазером пациент не чувствует никаких болевых ощущений. Процедура не требует госпитализации, и сразу после ее проведения пациент может уходить домой.
Воздействие на кожу или проекцию органа проводится при помощи специального датчика. Длительность процедур зависит от диагноза, количество сеансов подбирается индивидуально.
5.1
Болезнь позвоночника и суставов
При заболеваниях позвоночника лазер позволяет устранить воспалительный процесс и останавливает дистрофические изменения. Для лечения патологий позвоночного столба применяется лазер с низкой интенсивностью инфракрасного диапазона. За счет большой глубины проникновения улучшается трофика костной и хрящевой ткани, активизируется кровообращение.
Терапевтическое воздействие может осуществляться:
- сегментно на отделы позвоночника;
- акупунктурно на биологически активные точки;
- очагово;
- на сосудисто-нервный пучок.
Выбор способа воздействия зависит от главного симптома: сосудистые расстройства, болевые ощущения или рефлекторный синдром. Для полного устранения заболевания позвоночника потребуется несколько месяцев. Например, при остеохондрозе лечение проводится в 3 этапа:
- 1. Первые 8−10 процедур — для устранения негативной симптоматики и остановку дегенеративных процессов.
- 2. Через месяц проводится еще 13−15 сеансов для стабилизации процессов.
- 3. Через 4 недели — 5−10 процедур. Они направлены на улучшение состояние хрящевой ткани.
После завершения полного курса лазерной терапии наблюдается общее улучшение состояние пациента, а также отсутствует риск обострения заболевания. Позитивные изменения можно увидеть на компьютерной томограмме — межпозвонковая ткань начинает восстанавливаться. Для закрепления результатов нужно проводить профилактику, которая поможет предотвратить рецидивы.
5.2
Гинекологические отклонения
Для лечения гинекологических заболеваний часто применяется комплексное лазерное воздействие: на очаг и на рефлекторные точки. Такой метод терапии эффективнее, чем изолированный способ. Точный метод воздействия подбирается в зависимости от патологии. Сеансы проводятся каждый день, лечение нужно начинать с 5−7 дня менструального цикла. Длительность курса зависит от тяжести поражений.
Лазеротерапия при гинекологической патологии проводится одним из следующих методов:
- трансвагинально с использованием специальных насадок;
- трансабдоминально — через брюшную стенку;
- внутривенно — во время беременности и при инфекционных болезнях;
- комбинированно.
Во время беременности лазер может использоваться для коррекции фетоплацентарной недостаточности или для устранения признаков позднего токсикоза. В послеродовой период лазерные лучи позволяют быстро восстановить ткани матки, а также заживить швы после эпизиотомии.
Лазерное воздействие позволяет свести к минимуму количество осложнений после родов.
5.3
Патологии ЛОР-органов
Для лечения заболеваний ЛОР-органов используется специальный аппарат, который создает вспышки света разной частоты. Точное воздействие позволяет устранить отек и воспалительный процесс. Часто лазер используется для лечения воспаления аденоидов у детей. Такая процедура позволяет избежать хирургического удаления аденоидов, тем самым делая лечение более безопасным и эффективным.
В оториноларингологии лазер применяется в период после оперативного вмешательства. Такие физиотерапевтические процедуры снижают риск развития осложнений: отека, формирования корок и сухости раны.
5.4
Облучение крови
При помощи лазера кровь облучается внутривенно. Такая процедура позволяет активизировать иммунную систему и улучшает кровообращение. Облучение крови проводится при гипертонии, стенокардии и ишемии. Хороший эффект манипуляция дает при гинекологических поражениях, заболеваниях органов пищеварения и мочеполовой системы.
Процедура проводится за счет введения в вену специального датчика. Под воздействием лазера кровь разжижается, что приводит к ее лучшей циркуляции.
6
Возможные осложнения
Если лазер был настроен неправильно или процедуру выполняет неквалифицированный человек, то возможны осложнения. При их возникновении следует сразу же обратиться к специалисту, который назначить соответствующее лечение. Чаще всего наблюдаются следующие осложнения:
- усиление боли;
- головные боли;
- головокружения;
- гипертермия.
Болевые ощущения усиливаются при неправильном использовании лазерного аппарата. Причиной головокружений может стать использование сломанного устройства или индивидуальная чувствительность пациента. На фоне выхода печеночных токсинов через кровоток и дальнейшего их выведения возникает гипертермия. Это нормальная реакция организма, она проходит сама по себе, поэтому терапия не прекращается.
7
Сочетание с другими физиопроцедурами
Лазер часто используется в комплексе с другими физиотерапевтическими процедурами. Они могут выполняться как одновременно, так и с небольшим промежутком. Лазеротерапия сочетается со следующими процедурами:
- ЛФК;
- лекарственный электрофорез;
- ультразвуковое воздействие;
- магнитотерапия;
- массаж;
- водные процедуры.
Эффективный метод лечения — гидролазеротерапия. Это комбинация водного массажа и лазерного воздействия. Такая процедура имеет как местный, так и общий терапевтический эффект. Она назначается для лечения мочеполовых расстройств, неврологических и психосоматических отклонений.
Существуют следующие комбинированные методики с использованием лазера:
- магнитолазеротерапия;
- баролазеротерапия;
- биосинхронизированная музыкальная лазеротерапия;
- душевая лазеротерапия;
- лазеропунктура.
Такие методики чаще всего используются в профилактических мерах. Они имеют свои показания и противопоказания. Особенно популярна лазеропунктура. Она сочетает в себе рефлексотерапию и лазерное облучение. Лазеропунктура позволяет устранить воспаление, боль, отеки и спазмы. Ее рекомендуется проводить при неврозах, остеохондрозе и сильных мигренях.
Лазерная терапия — уникальная терапевтическая методика, что имеет широкий спектр применения. Метод и длительность лазерного воздействия подбирает врач в зависимости от заболевания, его тяжести и общего состояния пациента. Использование лазера очень редко провоцирует осложнения и имеет минимальное количество противопоказаний.
Источник
