Как определять артериальное давление на лучевой артерии


Артериальное давление (АД) – это числовой показатель работы сердца, который показывает, какое давление оказывает текущая в просвете сосуда кровь на его стенку.
На показатели артериального давления влияют сила сердечной мышцы и тонус кровеносных сосудов.
В течение дня значения артериального давления могут различаться, реагируя на потребности организма.
– Верхнее (систолическое) АД – это уровень кровяного давления, которое возникает в моменты максимального сокращения сердечной мышцы
– Нижнее (диастолическое) АД – это уровень кровяного давления, возникающего в моменты максимального расслабления сердечной мышцы.
Единицей измерения АД является миллиметр ртутного столба (мм рт. ст.).
Для измерения артериального давления используют прибор тонометр.
Для того, чтобы корректно оценить уровень артериального давления, необходимо придерживаться следующих рекомендаций:
– Измерение нужно проводить в комфортной, спокойной обстановке, в помещении должна быть комнатная температура.
– При этом примерно за 30-60 минут до определения АД следует исключить курение, употребление тонизирующих напитков, алкоголя, кофеина, а также физическую нагрузку.
– Измерять АД можно только после как минимум пятиминутного отдыха пациента. Если перед процедурой имела место значительная эмоциональная или физическая нагрузка, чтобы добиться правильных показателей артериального давления нужно увеличить период отдыха до 15-30 минут.
– АД следует измерять утром и вечером. При регулярном измерении артериального давления замеры следует делать в одно и то же время 2 раза в день, записывать и показывать врачу на очередном приеме. Для повышения точности делать серию из 3-х измерений (это особенно важно для больных аритмией), интервал между замерами должен быть не менее 2 минут.
– Измерение нужно проводить сидя (опираясь на спинку стула, с расслабленными и не скрещенными ногами, рука лежит на столе, на уровне сердца), в спокойной обстановке, после 5 минутного отдыха. Ноги должны быть распрямлены и находиться на полу, а руки нужно разогнуть и свободно расположить на уровне сердца. Следует помнить, что плечо не должно сдавливаться одеждой, тем более неверно измерять АД через одежду. Во время измерения не следует двигаться и разговаривать.
– При первичном измерении следует определить АД на обеих руках и в дальнейшем измерять АД на той руке, где давление было выше. (Разница АД на руках до 10-15 мм рт. ст. нормальна.)
Измерение давления ручным тонометром (метод Короткова)
1. Манжета тонометра должна находиться на уровне сердца (середины груди) на 2 см выше локтевого сгиба. Между не надутой манжетой и рукой должен проходить палец.
2. Манжета должна охватывать не менее 80% окружности плеча и не менее 40% длины плеча. Возможно (но не рекомендуется) наложение манжеты на рукав из тонкой ткани, если это не мешает проводить измерение.
3. Мембрану фонендоскопа поместите на точку пульсации плечевой артерии (ориентировочно в область локтевой ямки).
4. Быстро накачайте воздух в манжету с помощью груши (не забудьте предварительно закрыть клапан (вентиль) груши, чтобы воздух не выходил обратно) до уровня давления на 20 мм рт. ст. превышающего систолическое (определяется по исчезновению пульса).
5. Медленно выпускайте воздух из манжеты (с помощью клапана) со скоростью 2 мм рт. ст. в секунду. Первый услышанный удар (звук, тон) соответствует значению систолического (верхнего) давления. Уровень прекращения тонов соответствует диастолическому (нижнему) давлению. Если тоны очень слабы, следует поднять руку, несколько раз согнуть и разогнуть еѐ и повторить измерение.
6. Нормальный уровень АД: 110-139 / 60-89 мм рт. ст. для взрослых
Измерение давления электронным тонометром
– Устройтесь удобно: освободите руку от одежды, и положите ее так, чтобы манжета была на одном уровне с сердцем.
– Проследите, чтобы закатанный рукав не сдавливал руку.
– Расположите край манжеты на 2-3 см выше локтевого сустава, так, чтобы трубка от манжеты находилась на средней линии внутренней стороны руки.
– Наложите манжету плотно, но не туго.
– Включите тонометр согласно инструкции.
Измерение давления запястным прибором
– Снимите часы, браслет. Обратите внимание на правильное положение корпуса запястного тонометра относительно ладони. Правильное положение корпуса запястного тонометра рекомендуют фотографии или рисунки на коробке тонометра или в описании к тонометру.
– Наложите манжету на левое запястье, расположив руку так, чтобы большой палец был направлен вверх.
– Наложите манжету непосредственно на кожу, на 1 — 1,5 см выше запястного сгиба, оберните манжету вокруг руки до плотного прилегания.
– Согните руку таким образом, чтобы прибор был расположен на одном уровне с сердцем.
– Включите тонометр согласно инструкции.
– Во время измерения расслабьтесь и воздержитесь от разговоров.
Дневник самоконтроля артериального давления
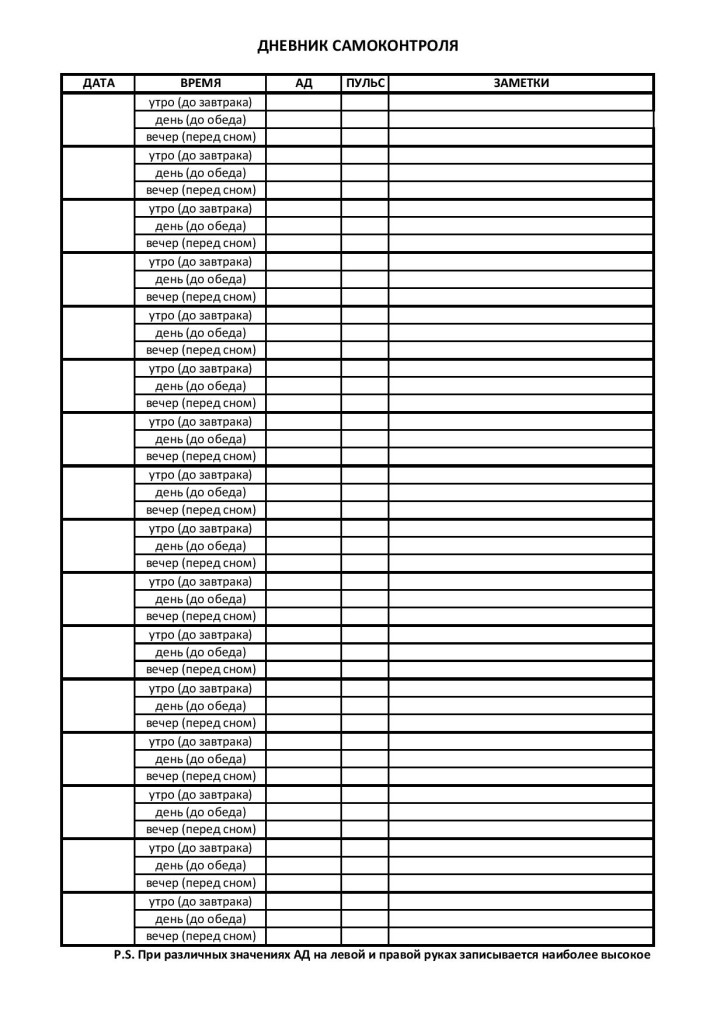
Источник
Артериальный пульс (от лат. «pulsus» – удар, толчок) – периодические колебания стенок артерий, обусловленные изменением их кровенаполнения в результате работы сердца. Чаще всего пульс определяют на лучевой артерии в области лучезапястного сустава (так называемый периферический пульс), так как здесь артерия расположена поверхностно и хорошо пальпируется между шиловидным отростком лучевой кости и сухожилием внутренней лучевой мышцы. В норме пульс ритмичный, одинаково прощупывается на обеих руках, частота его у взрослого человека в состоянии покоя составляет 60-90 в минуту.
Техника исследования пульса на лучевой артерии
1. Пальцами своих рук одновременно охватить запястья больного (в области лучезапястных суставов) таким образом, чтобы подушечки указательных и средних пальцев находились на передней (внутренней) поверхности предплечий в проекции лучевой артерии. Лучевая артерия пальпируется между шиловидным отростком лучевой кости и сухожилием внутренней лучевой мышцы.
2. Внимательно ощупать область лучевой артерии, прижимая её к подлежащей кости с различной силой, при этом пульсовая волна ощущается как расширение и спадение артерии.
3. Сравнить колебания стенок артерий на правой и левой руках больного. При отсутствии какой-либо асимметрии (неодинаковости) дальнейшее исследование пульса проводят на одной руке.
4. Для определения частоты пульса (если пульс ритмичен) подсчитать количество пульсовых волн за 15 с и умножить полученный результат на 4; в случае аритмии подсчёт проводят в течение 1 мин.
5. Занести данные исследования пульса в температурный лист (отметить точками красного цвета соответственно шкале пульса). При подозрении на облитерирующее заболевание сосудов нижних конечностей (резкое сужение просвета артерий (лат. «obliteratio» – стирание, сглаживание), наиболее частой причиной которого выступает атеросклероз аорты и её ветвей) пульс определяют на бедренных, подколенных артериях, сосудах стопы.
Техника определения пульса на сонной артерии
При тяжёлом состоянии пациента оценивают наличие пульса на наружной сонной артерии .
1. Определить на передней поверхности шеи наиболее выступающую часть щитовидного хряща.
2. Сместить указательный и средний пальцы по стенке хряща кнаружи, и установить их между хрящом и прилегающей мышцей.
3. Подушечками пальцев определить пульсацию сонной артерии. Исследование нужно проводить осторожно (с одной стороны), нельзя пережимать сонную артерию, так как она является богатой рефлексогенной зоной и существует опасность резкого рефлекторного замедления частоты сердечных сокращений (ЧСС) вплоть до потери больным сознания.
Свойства артериального пульса
Определяют следующие его свойства.
1. Ритмичность пульса – её оценивают по регулярности следующих друг за другом пульсовых волн. Если интервалы между ними равны, то пульс считают правильным (ритмичный пульс, pulsus regularis), если различны – неправильным (аритмичный пульс, pulsus irregularis).
При мерцательной аритмии ЧСС может быть больше числа пульсовых волн. В таких случаях возникает дефицит пульса, который обязательно следует подсчитывать. Подсчитывается частота сердечных сокращений при выслушивании сердца, параллельно помощник за этот же промежуток времени подсчитывает частоту пульса. Например, у больного при аускультации тонов сердца определено 98 сердечных сокращений в минуту, а пульс на лучевой артерии составил 78 в минуту, следовательно, дефицит пульса равен 20.
2. Частота пульса – её определяют путём подсчёта числа пульсовых волн в минуту. В норме частота пульса колеблется от 60 до 90 в минуту и может изменяться в широких пределах в зависимости от пола, возраста, температуры воздуха и тела, уровня физической нагрузки. Наиболее частый пульс отмечают у новорождённых. В возрасте 25-60 лет пульс остаётся относительно стабильным. У женщин пульс чаще, чем у мужчин; у спортсменов и людей тренированных, а также у пожилых пульс реже. Учащение пульса происходит в вертикальном положении, при физических нагрузках, повышении температуры тела, сердечной недостаточности, нарушениях сердечного ритма и т.д. Пульс с частотой менее 60 в минуту называют редким, более 90 в минуту – частым.
3. Наполнение пульса – оно определяется объёмом крови, находящимся в артерии, и зависит от систолического объёма сердца. При хорошем наполнении пульсовая волна высокая, хорошо различимая (пульс полный, pulsus plenus), при плохом – малая, плохо пальпируется (пульс пустой, pulsus vacuus). Едва ощутимый, слабый пульс называют нитевидным (pulsus filiformis); при его обнаружении медсестра должна немедленно сообщить об этом врачу.
4. Напряжение пульса – оно определяется той силой, которую нужно приложить для полного пережатия артерии. Если пульс исчезает при умеренном сдавлении лучевой артерии, то такой пульс характеризуют как пульс удовлетворительного напряжения; при сильном сдавлении пульс оценивают как напряжённый, при лёгком – ненапряжённый (мягкий). По напряжению пульса можно ориентировочно оценить АД внутри артерии: при высоком давлении пульс напряжённый, или твёрдый (pulsus durus), при низком – мягкий (pulsus mollis).
5. Величина пульса – её определяют на основании суммарной оценки напряжения и наполнения пульса, она зависит от амплитуды колебания артериальной стенки. Различают большой пульс (pulsus magnus) и малый пульс (pulsus parvus).
6. Форма пульса – она определяется скоростью изменения объёма артерии, зависящей от скорости, с которой левый желудочек выбрасывает кровь в артериальную систему. Быстрое растяжение и спадение артерии характерно для скорого пульса (pulsus celer). Такой пульс наблюдают при пороке аортального клапана, значительном нервном перевозбуждении. При медленном расширении и спадении артерии наблюдают медленный пульс (pulsus tardus), отмечающийся при сужении аортального отверстия. Пульс на правой и левой руках может быть неодинаковым (разного наполнения и напряжения) при аномалиях развития, сужении, сдавлении извне соответствующих лучевой, плечевой или подключичной артерий. В таких случаях исследование пульса проводят раздельно на обеих руках, а для характеристики работы собственно сердца – на той руке, где он лучше пальпируется. В типичных случаях у здорового человека обнаруживают ритмичный пульс с частотой 60-90 в минуту, удовлетворительного наполнения и напряжения, одинаковый (симметричный) с обеих сторон.
Измерение артериального давления: методика регистрации полученных результатов.
Артериальным называют давление, образующееся в артериальной системе во время работы сердца. В зависимости от фазы сердечного цикла различают систолическое и диастолическое АД. Систолическое АД, или максимальное, возникает в артериях вслед за систолой левого желудочка и соответствует максимальному подъёму пульсовой волны. Диастолическое АД поддерживается в артериях в диастолу благодаря их тонусу и соответствует спадению пульсовой волны. Разницу между величинами систолического и диастолического АД называют пульсовым давлением. АД зависит от величины сердечного выброса, общего периферического сосудистого сопротивления, ОЦК, ЧСС. Измерение АД – важный метод контроля за состоянием гемодинамики как у здоровых, так и у больных людей. Измерение АД можно проводить прямым и непрямым методами. Прямой метод предполагает введение датчика манометра непосредственно в кровяное русло. Этот метод применяют при катетеризации с целью определения давления в крупных сосудах или полостях сердца. В повседневной практике АД измеряют непрямым аускультативным методом, предложенным в 1905 г. русским хирургом Николаем Сергеевичем Коротковым, с использованием сфигмоманометра (аппарата Рива-Роччи, также называемого тонометром). В современных научных эпидемиологических исследованиях используются ртутные сфигмоманометры с так называемым «плавающим нулём», позволяющим нивелировать влияние атмосферного давления на результаты измерения. Сфигмоманометр состоит из ртутного или чаще пружинного манометра, соединённого с манжетой и резиновой грушей. Поступление воздуха в манжету регулируется специальным вентилем, позволяющим удерживать и плавно снижать давление в манжете. АД измеряется силой сопротивления пружины (в мм ртутного столба), которая передаётся стрелке, движущейся по циферблату с нанесёнными миллиметровыми делениями.
Правила измерения АД (регламентированы 1 Докладом экспертов научного общества по изучению артериальной гипертензии (ДАГ-1, 2000)):
1. Измерение АД проводят в положении человека лёжа или сидя на стуле. В последнем случае пациент должен сесть на стул с прямой спинкой, опереться спиной на спинку стула, расслабить ноги и не скрещивать их, руку положить на стол. Опора спины на стул и расположение руки на столе исключают подъём АД из-за изометрического мышечного сокращения.
2. Измерять АД рекомендуется через 1-2 ч после приёма пищи и не ранее чем через 1 ч после употребления кофе и курения.
3. Манжета (внутренняя резиновая её часть) сфигмоманометра должна охватывать не менее 80% окружности плеча и покрывать 2/3 его длины.
4. Необходимо произвести не менее трёх измерений с интервалом не менее чем в 5 мин. За величину АД принимают среднее значение, вычисленное из полученных за два последних измерения. По классической методике измерения АД ВОЗ, не принятой в широкой клинической практике, его измеряют трижды с интервалами не менее 5 мин, и в историю болезни заносят самое низкое АД (цитируется по данным вице-президента РАМН академика РАМН А.И. Мартынова, 2000).
Техника измерения АД
1. Предложить пациенту принять удобное положение (лёжа или сидя на стуле); рука его должна лежать свободно, ладонью вверх.
2. Наложить пациенту на плечо манжету сфигмоманометра на уровне его сердца (середина манжеты должна примерно соответствовать уровню четвёртого межреберья) таким образом, чтобы нижний край манжеты (с местом выхода резиновой трубки) находился примерно на 2-2,5 см выше локтевого сгиба, а между плечом больного и манжетой можно было бы провести один палец. При этом середина баллона манжеты должна находиться точно над пальпируемой артерией, а расположение резиновой трубки не должно мешать аускультации артерии. Неправильное наложение манжеты может привести к искусственному изменению АД. Отклонение положения середины манжеты от уровня сердца на 1 см приводит к изменению уровня АД на 0,8 мм.рт.ст.: повышению АД при положении манжеты ниже уровня сердца и, наоборот, понижению АД при положении манжеты выше уровня сердца.
3. Соединить трубку манжеты с трубкой манометра (при использовании ртутного (наиболее точного) манометра).
4. Установив пальцы левой руки в локтевую ямку над плечевой артерией (её находят по пульсации), правой рукой при закрытом вентиле сжиманием груши в манжету быстро накачать воздух и определить уровень, при котором исчезает пульсация плечевой артерии.
5. Приоткрыть вентиль, медленно выпустить воздух из манжеты, установить фонендоскоп в локтевую ямку над плечевой артерией.
6. При закрытом вентиле сжиманием резиновой груши в манжету быстро накачать воздух до тех пор, пока по манометру давление в манжете не превысит на 20-30 мм рт. ст. тот уровень, при котором исчезает пульсация на плечевой артерии (т.е. несколько выше величины предполагаемого систолического АД). Если воздух в манжету нагнетать медленно, нарушение венозного оттока может вызвать у пациента сильные болевые ощущения и «смазать» звучность тонов.
7. Приоткрыть вентиль и постепенно выпускать (стравливать) воздух из манжеты со скоростью 2 мм рт.ст. в 1 с (замедление выпускания воздуха занижает значения АД), проводя при этом выслушивание (аускультацию) плечевой артерии.
8. Отметить на манометре значение, соответствующее появлению первых звуков (тонов Короткова, обусловленных ударами пульсовой волны) – систолическое АД; значение манометра, при котором звуки исчезают, соответствует диастолическому АД.
9. Выпустить весь воздух из манжетки, открыв вентиль, затем разъединить стык резиновых трубок и снять манжету с руки пациента.
10. Занести полученные величины АД в температурный лист в виде столбиков красного цвета соответственно шкале АД. Значение АД округляют до ближайших 2 мм.рт.ст. АД можно измерять также осциллографическим методом (существуют специальные приборы для измерения АД этим методом), который позволяет, кроме показателей АД, оценить ещё и состояние сосудистой стенки, тонус сосудов, скорость кровотока. При компьютерной обработке сигнала при этом также высчитываются величины ударного, минутного объёмов сердца, общего периферического сосудистого сопротивления и, что важно, их соответствие друг другу. Нормальный уровень систолического АД у взрослого человека колеблется в пределах 100-139 мм рт. ст., диастолического – 60-89 мм рт.ст. Повышенным АД считают с уровня 140/90 мм рт.ст. и выше (артериальная гипертензия), пониженным – менее 100/60 мм рт.ст. (артериальная гипотензия). Резкое повышение АД называют гипертоническим кризом, который, помимо быстрого повышения АД, проявляется сильной головной болью, головокружением, тошнотой и рвотой. Если значения систолического или диастолического АД попадают в разные категории, то устанавливают более высокую категорию. Понятия «нормальный» и « повышенный» уровни АД, изначально являясь результатом консенсуса (т.е. согласного решения врачей), и в настоящее время продолжают оставаться в известной мере условными. Чётко разграничить нормальный и патологический уровень АД оказалось невозможным. По мере получения результатов современных крупных популяционных исследований (по дизайну так называемой доказательной медицины) в отношении зависимости возникновения мозговых инсультов и инфарктов миокарда от уровней АД и эффекта антигипертензивной терапии для их профилактики границы этих уровней постоянно смещаются в направлении всё меньших и меньших величин.
В настоящее время широко применяют суточное мониторирование АД с использованием неинвазивных автоматических приборов для длительной регистрации АД в амбулаторных условиях. Принцип работы большинства из них основан на использовании классической манжеты, надуаемой через заранее установленные интервалы микропроцессором, который подвешен у больного через плечо. При этом аускультативный метод (по Короткову) определения АД используется в 38% аппаратов для мониторирования АД, осциллометрический (по Маrеу) – в 30% аппаратов, в остальных аппаратах – комбинированный метод. Рекомендуемая программа суточного монитори- рования АД предполагает регистрацию АД с интервалами в 15 мин в период бодрствования и в 30 мин – во время сна.
В ряде случаев большое значение имеет измерение АД в артериях нижних конечностей (например, при коарктации аорты – врожденном сужении аорты, когда отмечается значительное снижение АД в бедренных артериях по сравнению с плечевыми). Для измерения АД в бедренной артерии пациента следует уложить на живот наложить на бедро обследуемого манжету и выслушивать подколенную артерию в подколенной ямке. В норме значения АД, измеренного в бедренной артерии, не должны существенно отличаться от АД в плечевой артерии.
Таблица 1. Классификация уровней АД (мм рт. ст.) (ЕОГ/ЕОК, 2003, ВОЗ, 1999).
| Категории АД | Систолическое АД (мм.рт.ст.) | Диастолическое АД (мм.рт.ст.) |
| Оптимальное АД | <120 | <80 |
| Нормальное АД | 120–129 | 80–84 |
| Высокое нормальное АД | 130–139 | 85–89 |
| Гипертензия 1-й степени тяжести | 140–159 | 90–99 |
| Гипертензия 2-й степени тяжести | 160–179 | 100–109 |
| Гипертензия 3-й степени тяжести | >180 | >110 |
| Изолированная систолическая гипертензия | >140 | <90 |
| Примечание. 1. Если уровни систолического и диастолического АД соответствуют разным категориям, по уровню АД данного человека относят к более высокой категории. 2. При изолированной систолической гипертензии можно также выделить три степени тяжести в зависимости от уровня систолического АД, учитывая диастолическое АД меньше 90 мм рт. ст. 3. Приведенная классификация уровней АД применима лишь к лицам, которые не получают антигипертензивных препаратов. Как классифицировать больных АГ, которые получают антигипертензивные препараты, эксперты ЕОГ–ЕОК, к сожалению, не указывают. |
Источник
