Нефрогенная гипертония что это такое
Содержание статьи:
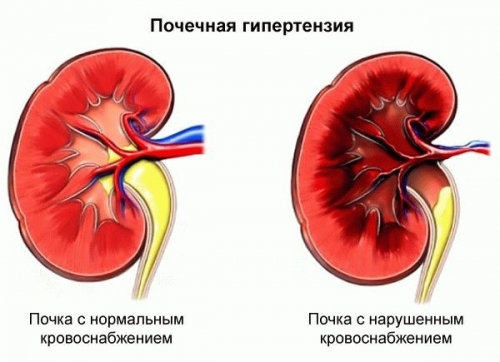
Нефрогенная гипертензия (НГ) развивается на фоне поражения почечных сосудов и паренхимы почек. В основе всегда лежит какой-либо патологический процесс, НГ лишь его сопровождает, т.е. является вторичной, симптоматической. По статистике, повышенное артериальное давление регистрируют у каждого четвертого жителя планеты. Скрининговые мероприятия не разработаны, специалисты рекомендуют обследовать пациентов, страдающих артериальной гипертензией, на предмет заболеваний почек и ренальных сосудов, особенно, если эффект от лечения краткосрочный или гипертония носит злокачественный характер.
Формы нефрогенной гипертензии и причины
Выделяют три формы нефрогенной артериальной гипертензии: вазоренальную (реноваскулярную), паренхиматозную и смешанную. Причина вазоренальной формы – одностороннее или двустороннее поражение почечной артерии и ее основных ветвей, которое может быть врожденным или приобретенным. Причина паренхиматозной нефрогенной гипертензии – какое-либо заболевание, связанное с поражением паренхимы почек.
Паренхиматозная гипертензия сопутствует следующим патологиям:
• хроническому пиелонефриту;
• гломерулонефриту;
• мочекаменной болезни;
• нефропатии;
• посттравматической атрофии почки;
• медуллярной почки;
• мочеполовому туберкулезу;
• гидронефрозу;
• поликистозу;
• амилоидозу почек;
• опухолевому процессу;
• мультикистозной почке;
• постлучевому нефриту;
• узелковому полиартерииту.
Реноваскулярная гипертензия – наиболее частая форма вторичной гипертонии, диагностируется преимущественно у возрастных пациентов. На ее долю приходится около 35% от всех случаев артериальной гипертонии. Патология сопровождается повышенным риском сердечно-сосудистых событий и смерти. Основная причина реноваскулярной гипертензии у мужчин – стеноз почечной артерии, вызывает клинические синдромы, которые переходят от бессимптомной обструкции (латентно-протекающий стеноз почечной артерии) к нефрогенной гипертензии и ишемической нефропатии. В свою очередь, эти синдромы часто осложняются застойной сердечной недостаточностью, инсультом и вторичным альдостеронизмом. У женщин чаще регистрируют фибромускулярную дисплазию почечной артерии.

Другие причины включают:
• атеросклероз;
• системный васкулит;
• аневризму почечной артерии;
• артериовенозный свищ;
• системные эмболии, возникающие во время эндоваскулярных манипуляций;
• расслоение аорты;
• опухоль почки, секретирующую ренин;
• внешнее сжатие почки (метастазы, болезнь Ормонда);
• субкапсулярную интраренальную гематому.
При сужении почечных сосудов кровь к почкам поступает на фоне низкого давления, что стимулирует синтез ренина с альдостероном. В результате переизбытка этих субстанций повышается артериальное давление. Рассмотрим подробнее наиболее частые причины нефрогенной гипертензии сосудистого генеза:
Стеноз
Стеноз диагностируется, когда обнаруживается сужение > 75% диаметра главной почечной артерии или сужение просвета > 50% с постстенотической дилатацией. Различие между реноваскулярной гипертензией и стенозом почечной артерии важно в клинической практике.
Есть пациенты с выраженным стенозом, у которых значения АД являются нормальными, и больные с васкулярной гипертензией, которые вследствие ишемической нефропатии требуют хирургического удаления сморщенной почки. Когда стеноз является достаточно серьезным (уменьшение диаметра не менее чем на 75%), развиваются почечная гипоперфузия и функциональные изменения в пораженной почке. Это приводит к активации системы ренин-ангиотензин-альдостерон, играющей центральную роль в развитии реноваскулярной нефрогенной гипертензии. Однако когда стеноз обусловлен атеросклерозом, трудно или невозможно установить, является ли сужение причиной гипертонии или гипертоническая болезнь существовала ранее. В этих условиях трудно предсказать, снизит ли процедура реваскуляризации кровяное давление.
Атеросклероз
Атеросклеротическая болезнь почечных артерий может прогрессировать до полной окклюзии сосудов. Когда поражается вся почечная паренхима (при двустороннем процессе или, если у пациента единственная почка), развивается серьезное ухудшение почечной функции (ишемическая нефропатия). У большинства людей атеросклеротическая реноваскулярная гипертензия может долгое время оставаться незамеченной. Прогноз серьезный, так как патология часто приводит к терминальной стадии ХПН и не имеет тенденции к улучшению даже после начала заместительной почечной терапии. Атеросклеротическое поражение почечной артерии обнаруживают у 90% пациентов старше 50 лет, страдающих реноваскулярной формой гипертонии. У многих людей с атеросклеротическим поражением почечной артерии в течение многих лет существовала гипертоническая болезнь, сахарный диабет, длительная никотиновая интоксикация.
Фибромышечная дисплазия
Фибромышечная дисплазия – невоспалительное, неатеросклеротическое сосудистое заболевание, которое преимущественно поражает артерии малых и средних размеров и приводит к уменьшению их просвета. Скрининговая ангиография у потенциальных доноров почек показывает, что такие поражения могут быть бессимптомными и обнаруживаются у 3–6% лиц с нормальным артериальным давлением. Клинические проявления чаще встречаются у женщин в возрасте 15-50 лет. В большинстве случаев реваскуляризация нормализует артериальное давление и, следовательно, излечивает нефрогенную гипертензию. Фибромышечная дисплазия, возникающая как изолированное заболевание, обычно не ассоциируется с почечной недостаточностью.
Диагностические мероприятия
Для клинициста в первую очередь важно исключить или подтвердить сосудистый генез нефрогенной гипертензии, для определения паренхиматозной формы не существует визуальных исследований, нефролог обращает внимание на внезапное начало и быстрое прогрессирование патологии, отягощенный семейный анамнез, неадекватный эффект от терапии гипотензивными средствами, поражение глазного дна. Лабораторная диагностика включает:
• исследование липидного профиля;
• определение уровня сахара крови, мочевины, креатинина;
• расчет клубочковой фильтрации;
• определение альдостерона, кортизола, ренина крови (анализ выполняют несколько раз, предварительно отказываются от гипотензивной терапии по рекомендации врача, если это возможно);
• общий анализ крови, мочи;
• суточная протеинурия.
При паренхиматозной форме нефрогенной гипертензии для определения первопричины иногда обосновано проведение нефробиопсии. В целом, диагностика основана на оценке физиологических параметров (например, активности ренина или притока крови к каждой почке) либо на анатомических показателях КТА (компьютерной ангиографии), МРА (магнитно-резонансной ангиографии), в то время, как другие способы являются комбинированными – допплерография, сцинтиграфия.
Полезными неинвазивными инструментами, используемыми в клинической практике, являются: дуплексная ультрасонография, КТ-ангиография и МР-ангиография. Артериография остается золотым стандартом в подтверждении стеноза почечной артерии, но ее высокая инвазивность не позволяет назначать ее каждому пациенту.
Дуплексное ультразвуковое исследование почек
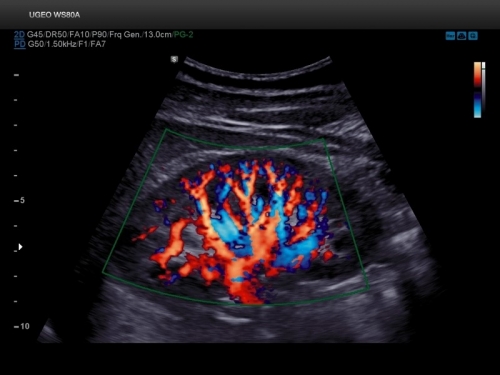
Дуплексное ультразвуковое исследование обладает высокой чувствительностью (82%) и специфичностью (90%). Диагностика имеет свои ограничения: технические трудности в случае осмотра больных, страдающих ожирением или повышенным метеоризмом. Дуплексное ультразвуковое исследование почек и сосудов используют исключительно в комбинации с другими способами визуализации, так как часто с помощью допплеровских исследований трудно провести различие между стенозом 50-70% и> 70%.
Значительный стеноз почечных артерий диагностируется при наличии соотношения скоростей между почечной артерией и аортой, превышающего 3,5. Индекс удельного сопротивления можно использовать для оценки преимуществ возможной будущей терапии реваскуляризации почек: значение выше 0,8 указывает на заболевание почечной паренхимы, которое не улучшится при реваскуляризации. Кроме того, пациенты с почками длиной 8 см или менее имеют низкую вероятность получить пользу от вмешательства.
КТ-ангиография
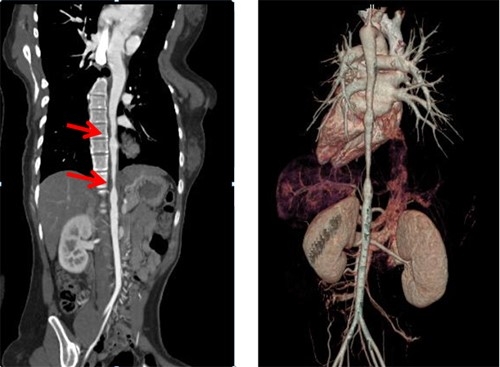
Это очень эффективный метод визуализации для исследования, позволяющий одновременно оценивать как анатомическое присутствие стеноза, так и его физиологическое воздействие на почку. Компьютерная ангиография имеет свои ограничения: избыточное излучение, введение йодсодержащего контраста (риск индукции контрастной нефропатии и ограничения его использования у пациентов с повышенным уровнем креатинина), неправильная оценка степени тяжести при значительной кальцификацией артерий. При наличии стентов почечной артерии КТА является предпочтительным неинвазивным методом исследования.
Магнитно-резонансная ангиография
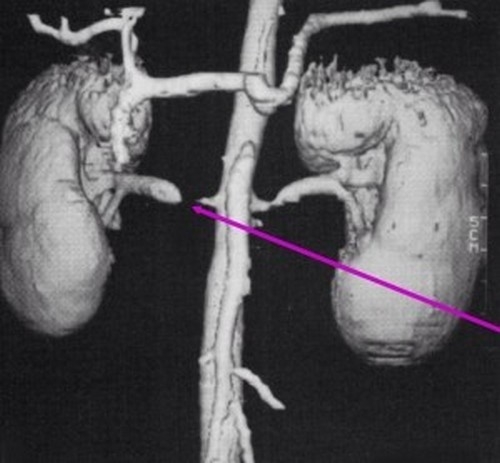
Преимущество метода заключается в получении изображений, сопоставимых по качеству со снимками, выполненными с помощью аортографии. МРТ почек полезна для оценки почечной перфузии, обладает хорошей специфичностью и чувствительностью – 88%.
Магнитно-резонансная томография при нефрогенной гипертензии не подразумевает использование йодного контраста, что делает возможным ее проведение у пациентов с нарушениями функции почек. Но если есть значительное уменьшение скорости клубочковой фильтрации, необходимо соблюдать осторожность, поскольку введение гадолиния (основной контраст при МРТ) связано с нефрогенным системным фиброзом, редким, но не поддающимся лечению фиброзным заболеванием, которое поражает кожу и внутренние органы.
Важно! МРТ имеет ряд ограничений: оценка затруднена у пациентов с установленными стентами; наблюдается тенденция переоценивать умеренные стенозы; диагностику нельзя проводить пациентам с клаустрофобией, с металлическими протезами, кардиостимуляторами и пр.
Ангиография
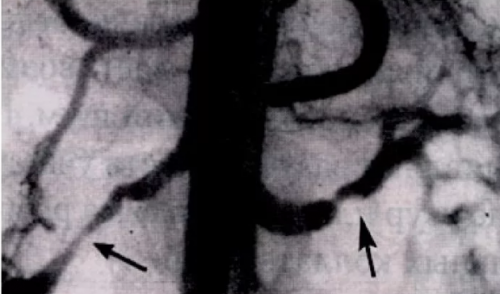
Почечная ангиография является «золотым стандартом» для визуализации почечной артерии. Ограничения проистекают из степени инвазивности, которая мешает исследованию стать инструментом скрининга, и использования йодного контраста, который может вызвать почечную недостаточность и анафилаксию.
При веских клинических подозрениях на реноваскулярную нефрогенную гипертензию и неубедительных результатах неинвазивных тестов цифровая ангиография считается обоснованной в качестве диагностического исследования (перед подготовкой к вмешательству) для уточнения диагноза.
Другие диагностические исследования
Внутривенная пиелография была одним из первых диагностических тестов для оценки степени стеноза у пациентов с нефрогенной гипертензией, но в настоящее время используется реже из-за ее низкой чувствительности и высокого уровня ложноположительных результатов.
Активность ренина в плазме (анализ крови на ренин) имеет низкую прогностическую ценность; его специфичность возрастает с введением ингибитора ангиотензинпревращающего фермента (обычно используется каптоприл), но с плохими результатами в случае двустороннго стеноза. Кроме того, тест ограничен необходимостью прекратить прием многих основных классов антигипертензивных препаратов для получения достоверных результатов.
Сцинтиграфия с использованием каптоприла полезна для диагностики одностороннего стеноза почечной артерии у пациентов с нормальной функцией почек; это также требует прерывания гипотензивного лечения. Несколько ретроспективных исследований показали, что сцинтиграфия может предсказать динамику артериального давления после ангиопластики / операции. В каждом случае алгоритм диагностики индивидуален.
Лечение

Целью терапии у пациентов с заболеванием почечных артерий и нефрогенной гипертензией является контроль артериального давления и сохранение функции почек. В настоящее время продолжаются споры относительно терапевтического ведения пациентов, необходимости выполнения реваскуляризации и ее фактической пользы на практике.
Публикация результатов последних клинических исследований свидетельствует об усилении гипотензивной терапии и контроле дополнительных факторов риска (прекращение курения, контроль гликемии, фармакологическая терапия с использованием аспирина, статинов). Медикаментозная терапия остается краеугольным камнем лечения почечного артериального стеноза. Ингибиторы АПФ, блокаторы рецепторов ангиотензина II и блокаторы кальциевых каналов эффективны при лечении гипертонии при наличии одностороннего стеноза и могут приводить к замедлению прогрессирования заболевания почек.
Основной риск современной фармакологической терапии заключается в снижении функции почек, клинической ситуации, с которой часто сталкиваются при введении ингибитора АПФ или БРА. Эти препараты являются эффективными антигипертензивными средствами у 86-92% пациентов, обычно их применяют в сочетании с антагонистом кальция и диуретиком. Лечение, как правило, хорошо переносится, только в 5% случаев требуется его прекращение в течение первых трех месяцев. Значительное (более 30%) снижение СКФ (или повышение уровня креатинина в сыворотке крови более чем на 0,5 мг / дл) может быть показателем для рассмотрения вопроса о реваскуляризации почек.
Важно! Ингибиторы АПФ и БРА противопоказаны при двустороннем стенозе артерий и при поражении сосудов единственной функциональной почки.
Существуют доказательства того, что тиазиды, гидралазин и бета-адреноблокаторы также эффективны в достижении целевого артериального давления у людей со стенозом почечных артерий.
Хирургическая реваскуляризация
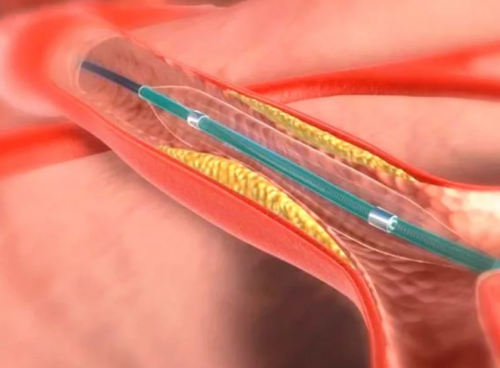
Факторы, влияющие на отбор пациентов для реваскуляризации
Ожидается благоприятный ответ после реваскуляризации, если присутствуют:
• Рецидивирующий отек легких.
• Устойчивая гипертония, несмотря на соответствующее лечение с тремя препаратами.
• Прогрессирующее, необъяснимое снижение почечной функции.
• Острое, обратимое повышение уровня креатинина в сыворотке после приема ингибитора АПФ или АРБ.
• Недавнее проведение диализа у пациента с подозрением на ишемическую нефропатию.
• Почечный резистивный индекс
Ожидается отрицательный (неблагоприятный) ответ после реваскуляризации, если имеет место:
• АД
• Нормальная почечная функция.
• Односторонняя маленькая почка (длина
• История или клинические признаки холестериновой эмболизации.
• Почечный резистивный индекс 80 мм рт.ст.
• Тяжелая протеинурия (> 1 г / день).
• Существующая гипертония более 10 лет.
• Стеноз почечной артерии
В настоящее время хирургическая реваскуляризация практикуется реже, в то же время количество процедур ангиопластики увеличивается. Шунтирование с использованием селезеночной, чревной, брыжеечной или печеночной артерий более приемлемо, чем традиционное аортально-почечное шунтирование и почечная эндартерэктомия (по техническим и анатомическим причинам). Эти процедуры ограничивают манипуляции с аортой и сводят к минимуму развитие атеросклеротической эмболии.
Реваскуляризация может быть рассмотрена для пациентов после хирургического восстановления аорты, со сложной анатомией почечных артерий или после неудачной эндоваскулярной процедуры.
Пластическая операция на сосудах
Чрескожная транслюминальная ангиопластика является общепринятой и длительной стратегией лечения, когда этиологией реноваскулярной нефрогенной гипертензии является фибромышечная дисплазия. Частота рецидивов после вмешательства составляет от 5 до 11%. Эксперты в области кардиологии и интервенционной радиологии утверждают, что реваскуляризация дает возможность улучшить или обратить вспять реноваскулярную гипертензию, нормализовать или улучшить почечное кровообращение и функцию почек, а также стабилизировать самочувствие пациентов с рефрактерными формами застойной сердечной недостаточности. Однако многие нефрологи считают, что реваскуляризация почек не дает существенных преимуществ в контроле над нефрогенной гипертензией сосудистого генеза, и что количество осложнений при этом вмешательстве выше, включая снижение почечной функции.
Теоретически ангиопластика плюс стентирование имеют определенные преимущества, особенно при проведении в местах с высоким риском рестеноза. Результаты исследования после 4-летнего наблюдения показали, что у пациентов со своевременно выполненным стентированием почечной артерии было зарегистрировано значительное снижение артериального давления, уменьшение количества принимаемых антигипертензивных препаратов, необходимых для контроля над нефрогенной гипертензией и общим уровнем смертности. Частота рестеноза варьировала от 10% до 30%, в зависимости от типа стеноза и продолжительности наблюдения.
При паренхиматозной форме нефрогенной гипертензии основное внимание уделяют лечению основного заболевания, например, после проведения адекватной антибактериальной терапии по поводу пиелонефрита происходит нормализация артериального давления.
Автор
Виктория Мишина
Дата публикации
26.05.2019
Источник
Глава 14. НЕФРОГЕННАЯ АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ
Нефрогенная артериальная гипертензия – повышение артериального давления, обусловленное заболеванием почек и почечных сосудов.
Этиология и патогенез. Ведущую
роль в патогенезе нефроген-ной гипертензии играет активация
ренин-ангиотензивной системы. Ишемия почки и снижение пульсового
давления (разности между систолическим и диастолическим давлением)
приводит к ишемии юкста-гломерулярного аппарата. Возникают гиперплазия и
гипертрофия его клеток и, как следствие, повышается выработка
протеолитического фермента – ренина. Он соединяется с а2-глобулином,
вырабатываемым в печени – ангиотензиногеном, образуя полипептид
ангиотензин I. В результате отщепления от ангиотензина I двух
аминокислот образуется ангиотензин II, вызывающий, в отличие от ренина и
ангиотензина I, мощный прямой вазопрессорный эффект. Наряду с этим
образующийся в избытке ангиотензин стимулирует секрецию альдостерона,
что приводит к задержке в организме натрия. Натрий накапливается в
стенке почечных артерий и артериол, вызывая набухание их стенок, сужение
просвета, и повышает чувствительность сосудов к действию катехоламинов.
Мозговое
вещество здоровой почки секретирует протеолитический фермент –
ангиотензиназу, которая разрушает ангиотензин II и блокирует его
прессорное действие. При патологических изменениях почек и почечных
сосудов уменьшаются синтез и активность ангиотензиназы.
В
патогенезе нефрогенной гипертензии, наряду с активацией прессор-ной
ренин-ангиотензин-альдостероновой системы, большую роль играет и
снижение выработки мозговым веществом почек гипотензивных факторов.
Простагландин Е2 и кинины (брадикинин, калликреин) создают
противовес ренин-ангиотензин-альдостероновой системе в регуляции
внутрипочечной и системной гемодинамики и в электролитном балансе. При
поражении мозгового вещества почек нарушается их синтез.
Таким
образом, нефрогенная гипертензия развивается в результате увеличения
синтеза ренина и снижения активности ангиотензиназы, простагландиновой и
калликреин-кининовой систем.
Классификация. Нефрогенные гипертензии подразделяют на три основные группы:
1) паренхиматозную,
возникающую в результате одноили двустороннего поражения почечной
паренхимы диффузного характера, наблюдаемую при гломеруло- и
пиелонефрите, туберкулезе почек, гидронефрозе, поликистозе почек,
диабетическом гломерулосклерозе, нефропатии беременных, системных
заболеваниях соединительной ткани, амилоидозе;
2) вазоренальную,
обусловленную сужением почечных сосудов вследствие атеросклеротического
стеноза почечной артерии, фибро-мускулярной дисплазии почечной артерии,
тромбоза, эмболии и аневризмы почечной артерии, аномалий развития
почечных сосудов и аорты;
3) смешанную
– следствие поражения почечной паренхимы и изменений почечных сосудов
при нефроптозе, опухолях, кистах почек, сочетаниях аномалий почек и их
сосудов.
Симптоматика и клиническое течение. Клиническая
картина при нефрогенной артериальной гипертензии складывается из
симптомов, характерных для гипертонической болезни, и симптомов
поражения почек.
Нефрогенная гипертензия может иметь медленнотекущую (доброкачественную) и быстротекущую (злокачественную) формы.
При
доброкачественной гипертензии артериальное давление обычно стабильно,
не имеет тенденции к снижению. Повышено как диа-столическое, так и
систолическое давление, но более значительно – диастолическое. Больные
жалуются на периодические головные боли, головокружение, слабость,
быструю утомляемость, сердцебиение, одышку, дискомфорт в области сердца.
Для
злокачественной формы гипертензии характерно повышение диастолического
давления выше 120 мм рт. ст., внезапное и быстропро-грессирующее
нарушение зрения из-за развития ретинопатии, пациенты жалуются на
постоянные головные боли, часто в области затылка, головокружение,
тошноту, рвоту.
При
нефрогенной гипертензии, в отличие от гипертонической болезни,
достаточно часто возникают боли в пояснице – как из-за нарушения
кровообращения в почке, так и в результате основного урологического
заболевания.
Диагностика. Очень
важен тщательный сбор анамнеза, на основании данных которого можно
заподозрить симптоматический характер гипертензии. Для нефрогенной
гипертензии характерны:
– внезапное начало;
– появление
гипертензии после острых болей в пояснице, перенесенных заболеваний и
травмы почек, хирургического вмешательства на почке;
– возникновение и быстрое прогрессирование гипертензии у лиц молодого возраста;
– злокачественное течение болезни;
– неэффективность стандартной гипотензивной терапии;
– отсутствие наследственной предрасположенности к гипертонической болезни.
При
обследовании больных определяется высокое артериальное давление,
значительно большее, чем при гипертензии. Повышается диастолическое
артериальное давление, за счет чего снижается пульсовое давление
(разность между систолическим и диастолическим давлением). При
тонометрии следует измерить артериальное давление на правой и левой
руке. Значительное различие в значениях артериального давления на руках,
а также резкое ослабление пульса и неодинаковая пульсация сонных и
периферических артерий характерны для неспецифического аортоартериита
(болезни Такаясу).
Один из
характерных признаков вазоренальной гипертензии – систолический или
диастолический шум в области эпигастрия выше пупка, проводящийся в
боковые отделы живота и к реберно-позвоночному углу. Стеноз почечных
артерий сопровождается систолическим шумом, который возникает под
влиянием ускоренного кровотока через суженный участок. При аневризме
почечных артерий возникает турбулентный кровоток, который становится
причиной систолодиастолического шума.
При
диффузных атеросклеротических изменениях аорты и ее крупных ветвей также
возникает шум в области эпигастрия, но он распространяется вдоль
подвздошных и бедренных артерий.
У
больных с нефрогенной гипертензией большое значение имеет исследование
глазного дна. При этом определяются сужения центральной артерии
сетчатки, неравномерность диаметра сосудов, арте-риолоспазм,
нейроретинопатия с очагами ишемии и экссудации, кровоизлияниями,
нарушениями кровообращения в сосудах, питающих зрительный нерв, отеком
сетчатки и дисков зрительных нервов и венозным полнокровием. Вследствие
этих изменений глазного дна у больных с нефрогенной гипертензией часто
происходит быстрое снижение остроты и выпадение полей зрения. Изменение
глазного дна при гипертонической болезни наблюдается значительно реже по
сравнению с нефрогенной гипертензией.
УЗИ
почек можно получить достоверные данные об их размерах и строении,
диагностировать аномалии, опухоли, обнаружить признаки пиело- и
гломерулонефрита.
Ультразвуковая
допплероангиография у больных с нефрогенной гипертензией – важная
диагностическая процедура, позволяющая оценить кровоток в сосудах почки,
определить размеры, толщину и структуру стенки почечной артерии.
Избыточная масса тела больного, метеоризм затрудняют выполнение
исследования и правильную интерпретацию результатов.
Важный
метод обследования больных с нефрогенной гипертен-зией – экскреторная
урография. Для диагностики нефроптоза необходимо делать снимки в
вертикальном положении. При нефроптозе в вертикальном положении почка
будет смещаться более чем на один поясничный позвонок. При
реноваскулярной форме нефрогенной гипертензии определяется замедленное
контрастирование чашечно-лоханочной системы в начальные сроки
исследования (1-5-я минуты) и усиление ее контрастирования в поздние
сроки (на 15-, 25-, 45- и 60-й минутах), уменьшение размера почки на 1
см и более на стороне поражения по сравнению с контралатеральной почкой.
Пациентам
с нефрогенной гипертензией необходимо выполнить динамическую и
статическую ренографию для оценки раздельной функции почек.
Оценить
состояние сосудов почек позволяет динамическая сцин-тиграфия с непрямой
радиоизотопной ангиографией (с внутривенным введением
радиофармпрепарата). При стенозе почечной артерии наблюдается снижение
скорости достижения радиофармпрепаратом почки. Следует помнить, что
методом радиоизотопной ангиографии нельзя определить характер и
локализацию патологического процесса в почечных сосудах.
Один
из важных методов диагностики вазоренальной формы нефрогенной
гипертензии – почечная ангиография с рентгеноконт-растным веществом,
позволяющая определить характер, локализацию и протяженность поражения
почечных артерий. При выполнении исследования пунктируют бедренную
артерию по Сельдингеру, вводят катетер в аорту и перемещают его выше
устья почечных артерий. Исследование начинают с аортографии и почечной
неселективной ангиографии для оценки состояния аорты и ее висцеральных
ветвей, диагностики добавочных ветвей почечной артерии. Для более
тщательного исследования дистальных отделов почечной артерии выполняют
селективную почечную ангиографию.
Это
исследование позволяет определить локализацию и степень сужения
просвета почечной артерии, сосудистые коллатерали вокруг почек. На
стороне поражения отмечаются запаздывание паренхиматозной фазы, снижение
интенсивности накопления рентгеноконтрастного вещества и уменьшение
размеров почки. При аневризме почечных сосудов или аорты
рентгеноконтрастное вещество длительно задерживается в полости
аневризмы. Признаки стеноза почечной артерии могут наблюдаться при
удлинении почечной артерии вследствие выраженного нефроптоза. При этом
наблюдаются натяжение и перегиб почечной артерии, значительное нарушение
почечной гемодинамики. В вертикальном положении больного почечная
артерия вытягивается и отходит от аорты под острым углом.
При
ангиографии возможен рениновый тест – определение уровня ренина в
периферической и оттекающей от почек крови, позволяющий доказать
зависимость гипертензии от обнаруженного стеноза почечной артерии.
В
настоящее время для оценки состояния сосудов почки все чаще используют
МРТ и спиральную КТ. По их результатам можно надежно и информативно
оценить состояние почечных артерий и вен, внутри-почечную
ангиоархитектонику, визуализировать аорту.
Биопсия
почек позволяет определить состояние юкстагломеруляр-ного аппарата,
интерстициальных клеток, канальцев, внутрипочеч-ных артериол, характер и
степень поражения почек и прогнозировать результаты лечения.
Дифференциальная диагностика нефрогенной
гипертензии должна проводиться с другими симптоматическими
гипертензиями вследствие тиреотоксикоза, феохромоцитомы, опухолей
мозгового и коркового слоев надпочечников, гипертонической болезни.
Пароксизмальная мерцательная аритмия и повышение уровня гормонов щитовидной железы свидетельствуют о тиреотоксикозе.
Частые
гипертонические кризы (особенно со снижением остроты зрения),
повышенное содержание катехоламинов в крови и моче, объемное образование
надпочечников указывают на наличие феохро-моцитомы.
При
опухолях коркового слоя надпочечников (первичный альдосте-ронизм,
синдром Конна) наблюдаются общая слабость, преходящие парезы и параличи,
постоянная жажда, полиурия, повышение концентрации альдостерона в моче и
крови.
Для гипертонической болезни (эссенциальной гипертензии) характерны появление симптомов поражения почек после повышения арте-
риального
давления, наследственная предрасположенность к гипертонической болезни,
гипертрофия левого желудочка, доброкачественное течение гипертензии,
повышение артериального давления за счет систолического.
Лечение. Нефрогенные
артериальные гипертензии, как правило, имеют тяжелое и злокачественное
течение с быстрым вторичным поражением мозга, сердца, почек. В связи с
этим лечение должно проводиться в кратчайшие сроки от начала заболевания
и определяться причиной возникновения гипертензии.
Современная
методика лечения вазоренальной гипертензии заключается во
внутрисосудистом расширении стенозированных участков почечных артерий с
помощью катетера-баллона (баллонная ангиопластика). Показания к
баллонной ангиопластике – фибромышечная дис-плазия и атеросклероз
почечной артерии; противопоказания – поражение устья почечной артерии
или ее окклюзия.
Дилатацию
сочетают со стентированием почечной артерии (установкой в ней
сосудистого стента – специальной эластичной металлической трубочки) во
избежание повторного стенозирования.
Открытые
операции у пациентов с реноваскулярной гипертензией проводятся при
окклюзии почечной артерии при сохранной функции почек, поражении устья
почечной артерии, сложном стенозе и неэффективности баллонной
ангиопластики. Основная цель операции – нормализация кровотока и
сохранение функции почки. В зависимости от вида поражения сосудов
выполняют реконструктивные пластические операции на почечных сосудах,
при наличии показаний – в сочетании с аутоили аллопластикой почечной
артерии. Оперативное лечение показано при отсутствии пороков развития,
паренхиматозного заболевания, выраженного снижения функции и размеров
почки на стороне поражения, нарушений мозгового и коронарного
кровообращения.
При
атеросклеротическом стенозе почечных артерий выполняют чрезаортальную
эндартериэктомию – удаляют пораженную внутреннюю оболочку артерии с
атеросклеротической бляшкой через просвет аорты для устранения стеноза и
нормализации кровотока в почке.
Лечение
паренхиматозных нефрогенных гипертензий включает как специфическое
воздействие на основное заболевание почек, так и назначение
гипотензивных препаратов.
Специфическое,
в том числе и хирургическое, лечение паренхиматозной гипертензии
вследствие хронического пиело-, гломеруло-нефрита, диабетического
гломерулосклероза направлено на снижение
активности воспалительного процесса, восстановление оттока мочи, нормализацию свертывающей системы крови и иммунного статуса.
При нефрогенной гипертензии вследствие нефроптоза методом выбора является нефропексия.
Для
лечения нефрогенной гипертензии применяют (в основном как
дополнительный метод лечения) и медикаментозную терапию ингибиторами
ангиотензинпревращающего фермента (каптоприлом, эналаприлом, рамиприлом и
др.) и β-адреноблокаторами, подавляющими активность клеток
юкстагломерулярного аппарата (пиндололом, пропранололом).
В
некоторых случаях, главным образом при отсутствии паренхимы и функции
почки на стороне поражения, а также при невозможности реконструктивных
сосудистых операций и баллонной дилата-ции почечной артерии, при
односторонних тяжелых паренхиматозных поражениях почки для лечения
нефрогенной гипертензии приходится выполнять нефрэктомию.
Прогноз. При
нефрогенной артериальной гипертензии прогноз во многом зависит от
длительности заболевания и сроков начала этио-тропного и патогенетически
обоснованного хирургического лечения. Если оперативное вмешательство
оказалось эффективным (привело к снижению артериального давления) и было
проведено до развития артериолосклероза в противоположной почке, то
прогноз благоприятный. При двустороннем поражении почек прогноз
неблагоприятный. Такие осложнения гипертензии, как сердечно-сосудистая
недостаточность, инсульты, инфаркты миокарда и прогрессирующая
хроническая почечная недостаточность, при отсутствии адекватного, в том
числе и хирургического, лечения сравнительно быстро приводят к
летальному исходу.
Своевременно начатое лечение значительно улучшает прогноз. Контрольные вопросы
1. Как классифицируют нефрогенную артериальную гипертензию?
2. Каковы основные методы диагностики нефрогенной артериальной гипертензии?
3. Каковы современные методы лечения нефрогенной артериальной гипертензии?
Источник
