Пульс повышен и давление повышено
Тахикардия представляет собой увеличение числа сердечных сокращений более 90 ударов определенный момент времени (обычно расчет ведется в минуту). Развитие ускорения сердечной деятельности обуславливается раздражением особой области органа: третьей рефлексогенной зоны.
Учащенное сердцебиение, при высоком давлении, тем более выраженное, встречается редко, несмотря на кажущуюся очевидность процесса.
Все дело в том, что регулирование частоты сердечных сокращений и повышение уровня АД — два самостоятельных элемента, которые мало друг с другом связаны. У них разные механизмы.
Почему повышается пульс при высоких показателях артериального давления?
Как уже было сказано, никакой непосредственной связи между развитием тахикардии и уровнем артериального давления не существует. Речь идет об опосредованном процессе. Как же он развивается?
В результате раздражения особого рефлексогенного центра сердца органу подается сигнал о необходимости более активного перекачивания гематологической жидкости.
При этом уровни артериального давления растут постепенно и адекватно характеру производимой работы (физической нагрузки, говоря иначе).
За повышение показателей тонометра в данном случае ответственны кортикостероиды, особые гормональные вещества, вырабатываемые корой надпочечников. Среди них кортизол и адреналин, а также норадреналин.
По окончании работы происходит постепенное снижение тонуса сосудов и ослабление тахикардии. При полноценной и выверенной физической нагрузке пульсовые показатели и уровень АД снижается даже у самых заядлых гипертоников.
Если же процесс не стабилизируется, нужно искать причины в заболеваниях сердечнососудистой системы и иных патологиях.
Более того, если тахикардия достигает отметок в 180-185 ударов в минуту и более, давление должно падать, это естественно.
В противном случае, скорее всего, что-то не так с нервно-рефлекторной регуляцией. Учащенное сердцебиение при повышенном давлении требуют грамотной оценки в комплексе.
Причины физиологические и патологические
Поскольку непосредственной связи между тахикардией и развитием высокого артериального давления не существует, факторы развития учащенного сердцебиения будут одни и те же.
Среди вероятных причин состояния:
- Существенное повышение температуры тела. В данном случае причиной резкого повышения давления и пульса выступают токсины, которые активно вырабатываются бактериальной флорой. Воздействие наблюдается как на церебральные структуры, так и на сердце. Отсюда оба процесса в сочетании, которые часто принимают за стороны одной медали. Но это не так. Речь о патологическом совпадении.
- Эмоциональные перегрузки. Сопровождаются выбросом большого количества кортизола, адреналина и норадреналина. Результатом становится существенный рост артериального давления и, частично, ускорение сердечной деятельности.
- Невротические расстройства. Сопряжены с гормональной неустойчивостью со сторона надпочечников. Вырабатываются вещества, характерные для течения стресса: все те же кортикостероиды. Чем это чревато — уже понятно.
- Интенсивные физические нагрузки. Подъем по лестнице, бег, подъем тяжестей и т.д. Все это механическая работа, которая требует лучшего питания тканей. В такой ситуации оба описанных процесса имеют физиологический характер. Все приходит в норму после небольшого отдыха.
- Высокий пульс при высоком давлении возможен при обезвоживании. Кровь густеет, количество циркулирующей в организме жидкости падает. Чтобы обеспечить организм оптимальным количеством полезных веществ и кислорода, сердце вынуждено работать активнее, порой на износ.
- Нарушение гормонального фона пациента. В первую очередь сказывается гипертиреоз, то есть высокая концентрация гормонов щитовидной железы в кровеносном русле.
Вещества производят токсический эффект, стимулируют особые центра сердца и головного мозга, ответственные за регуляцию тонуса сосудов и ЧСС.
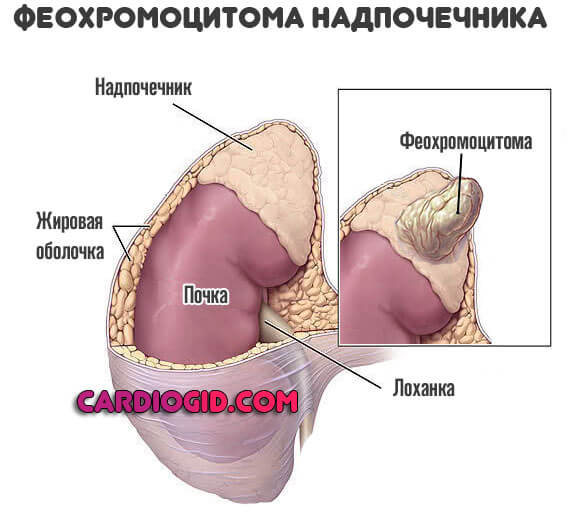
Второй возможный вариант — избыточная выработка кортизола в результате развития онкологических процессов (феохромоцитома, аденома, рак надпочечников) или неоплазий в аденогипофизе (так называемые аденомы гипофиза).
Механизм у этих патологий разный, но результат идентичен.

- Употребление веществ, обладающих тонизирующим действием. Чай, кофе, алкоголь, психоактивые компоненты. Они провоцируют не только тахикардию, но и рост показателей тонометра.
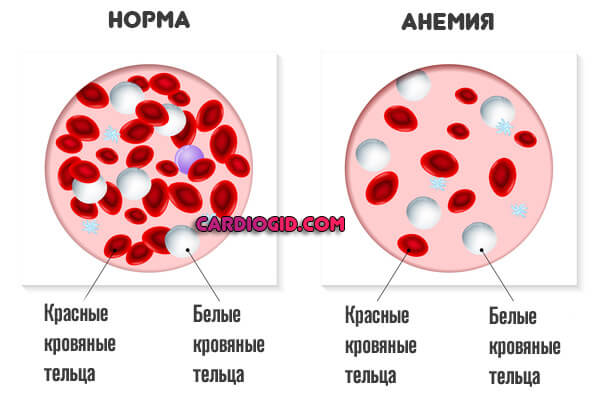
- Анемия различной этиологии. В том числе железодефицитная и иные формы болезни.
- Использование препаратов с гипертензивными свойствами: Цитрамона, Атропина, Кортикостероидов. Тем более бесконтрольное и в неправильных дозировках. Чем это может закончиться — никто заранее не скажет.
- Неблагоприятные климатические условия. Если у конкретного человека отсутствует адаптивный механизм.
- Кровопотеря в больших объемах (например при язве желудка). Вызывает нарушение локальной и генерализованной гемодинамики. Сердцу приходится работать активнее, чтобы при меньшем объеме циркулирующей крови обеспечит все ткани и органы необходимыми веществами.
- Инфаркт миокарда. Острое нарушение кровообращения в структурах сердца. Имеет потенциально летальный характер.

- Застойная сердечная недостаточность.
- Гипертоническая болезнь, при гипертоническом кризе первого типа (симпато-адреналиновый криз).
- Пороки сердца.
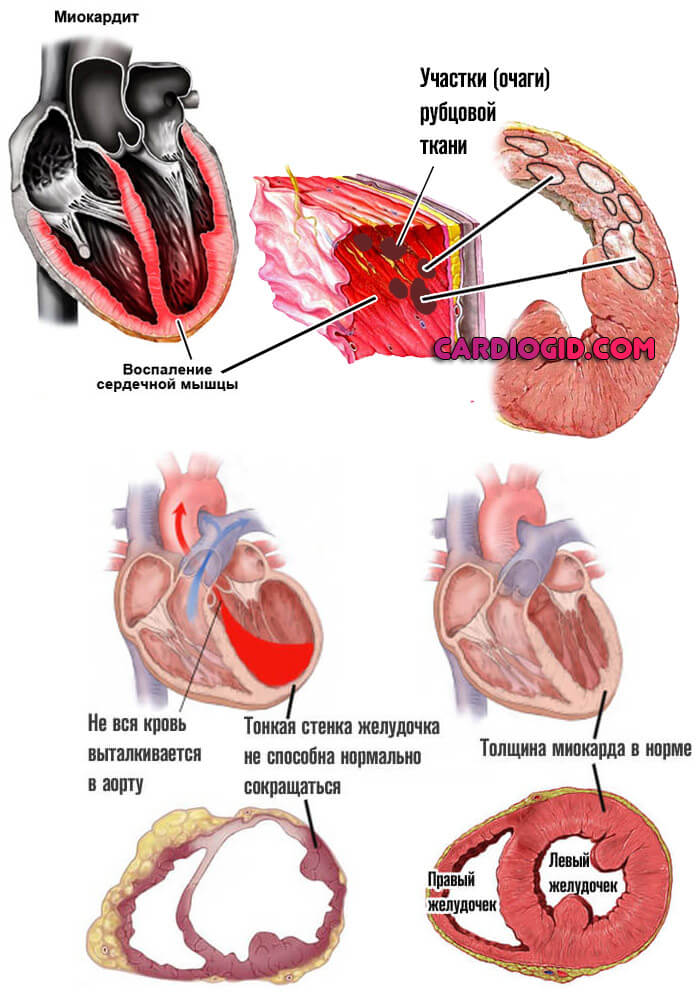
- Воспалительные патологии органа: миокардит, эндокардит.
Все причины высокого давления и высокого пульса нужно «отметать» постепенно. Диагноз ставится на основании полученных сведений методом исключения.
Чем опасно подобное состояние и несет ли оно угрозу вообще?
Да, повышение пульса одновременно с давлением несет непосредственную опасность не только здоровью, но и жизни. Каковые же основные последствия усиленной сердечной деятельности?
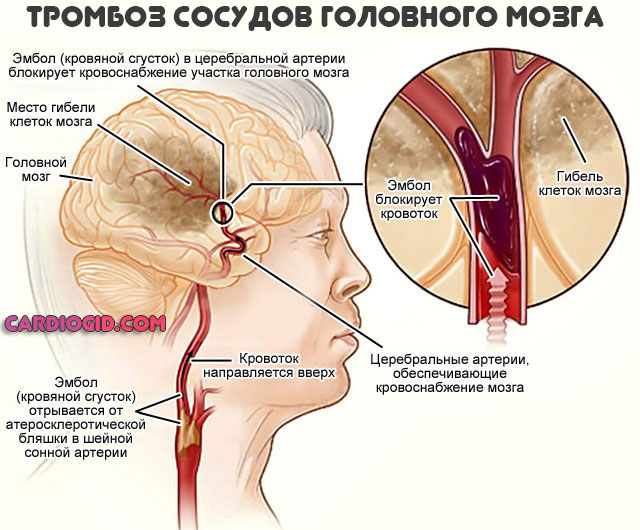
- Возможно формирование тромбоэмболии по причине разрушения эритроцитов и активизации процесса свертываемости крови. Это крайне опасно. Тромб может закупорить артерию и привести к летальному исходу.
- При длительно текущем патологическом процессе, тем более, если тахикардия частый спутник пациента, угнетается иммунная система. Происходит это из-за нарушения метаболических процессов на общем уровне.
- Развитие ишемической болезни сердца. Основной фактор становления проблемы — гипоксия тканей миокарда. Следующий шаг — инфаркт.
- Травмирование в результате неожиданных обморочных состояний. Нарушение сознания или синкопальное состояние может развиться неожиданно в опасной окружающей обстановке.
- Длительное течение патологии приводит к кардиогенному шоку с резким падением уровня артериального давления. Итог — смерть пациента.
- Наконец, возможна внезапная остановка сердца и летальный исход.
Шутить с тахикардией не стоит. Нужно обращаться к врачу.
Что делать для снижения высокой частоты сердечных сокращений на фоне значительного АД?
Самостоятельный прием препаратов для снижения частоты сердечных сокращений не рекомендуется. Не известно, какие последствия это повлечет.
Показатели пульса 90-120 ударов в минуту приемлемы, все что выше требует вызова скорой. Особенно, если приступ тахикардии длится более 2 часов к ряду.
Вообще же патологической считается тахикардия, длящаяся больше 2-х минут.
- До приезда врачей необходимо исключить любую физическую активность. От механической деятельности давление вырастет еще больше, пульс ускорится, это уже угрожающее состояние.
- Принять сидячее положение. Расслабиться и не нервничать. Под спину подложить мягкий валик из одеял или подушку.
Главное не ложиться, иначе кровообращение будет неравномерным. С одной стороны это вызовет еще большее ускорение сердечного ритма, c другой — нарушится дыхание, вырастет риск отека легких. Закончиться все может смертью больного.
- Применить вагусные приемы: надавить на глазные яблоки с небольшой силой, на 10-15 секунд, далее перерыв 30 сек. и так продолжать в течение 5 минут.
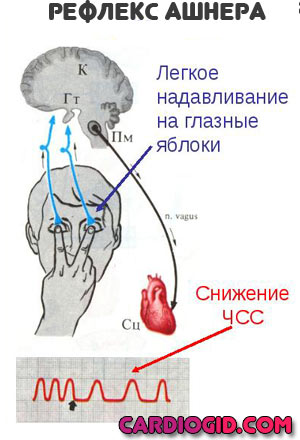
Мерно и медленно дышать, задерживая дыхание на выдохе. (5 сек на каждый элемент цикла), повторять на протяжении 10 мин. Это позволит не только понизить пульс, но и давление.
- Можно употребить одну таблетку седативного действия, на основе растительных компонентов: пустырника или валерианы, главное не в спиртовой форме. Можно сразу оба средства. Также поможет Валокордин или Корвалол.
- При сердцебиении 100 ударов и выше принять таблетку бета-блокатора (Анаприлин 50 мг или Карведилол). Строго одну, превышать дозировку нельзя.
Пить таблетки для снижения ЧСС вроде Бравадина пить нельзя. Они спровоцируют усугубление состояния.
Если спустя 20 минут показатели ЧСС и давления не уменьшились нужно вызывать скорую помощь. Медлить и раздумывать не стоит, на кону здоровье, а может и жизнь.
По прибытии бригады решается вопрос о помощи на месте или госпитализации. При отказе ехать в больницу рекомендуется в короткие сроки проконсультироваться у кардиолога.
Опасные симптомы, требующие срочного вызова врачей
К сожалению, симптоматика далеко не всегда явная. Некоторые люди, особенно привычные к своему состоянию не чувствуют сердцебиения. Такие состояния выявляются только на кардиограмме.
Настораживающие признаки таковы:
- Сильное сердцебиение. Ощущение, будто сердце сейчас выпрыгнет из груди. Часто процесс сопровождается нарушениями зрения вплоть до преходящей слепоты, потемнения, образования скотом (участков выпадения полей зрения).
- Головная боль тюкающего характера.
- Головокружение.
- Давление в груди, боли. Отдают в руки, спину, надчревную область (где находится желудок).
- Тяжесть в ногах, слабость, сонливость, нарушения общего состояния.
- Обморочные и синкопальные состояния. Потеря сознания. Особо опасны повторяющиеся процессы подобного рода.
- Одышка, невозможность нормально дышать. Чувство недостатка воздуха.
- Онемение конечностей и пальцев рук.
При наличии хотя бы одного проявления нужно срочно обращаться за медицинской помощью. Не известно, о каком процессе идет речь. Нужна диагностика.
Диагностические мероприятия
Диагностика причин повышенного давления на фоне тахикардии — прерогатива врача-кардиолога. При необходимости проводятся консультации других специалистов. Эндокринолога и невролога.
Перечень исследований стандартный:
- Опрос больного на предмет жалоб. Объективизация симптомов, другими словами.
- Исследование анамнеза жизни. Устанавливаются этиологические факторы.
- Электрокардиография. Существует инвазивный электрокардиографический тест к которому прибегают в крайних случаях.
- Холтеровское мониторирование с помощью портативного аппарата для измерения давления.
- Монитор носят в течение суток, затем оценивают характер сердечной деятельности.
- Тест с наклонным столом. В России и странах СНГ почти не проводится по причине рисков.
- Исследование венозной крови на гормоны: щитовидной железы, надпочечников, гипофиза.
- Энцефалография. Малоинформативна, но позволяет исключить патологии со стороны церебральных структур.
- Общий и биохимический анализ крови.
Комплексная диагностика позволяет быстро определиться с причиной проблемы.
Лечение
Сложная и комплексная задача. Порой одними таблетками не обойтись. Терапия наплавлена на восстановление функций сердца и на устранение первопричины состояния.
Среди методов:
- Введение специальных лекарств. Блокаторов кальциевых каналов и бета-блокаторов. Их следует принимать при высоком пульсе систематически. Существуют препараты экстренного действия, но без ведома врача их использовать нельзя.
- Оперативные методики: эндоваскулярная абляция, установка водителя ритма (кардиостимулятора) и др. Все оперативные методики проводятся в плановом порядке, не считая экстренных случаев. Нужно обговорить с врачом все за и против, уточнить непонятные моменты.
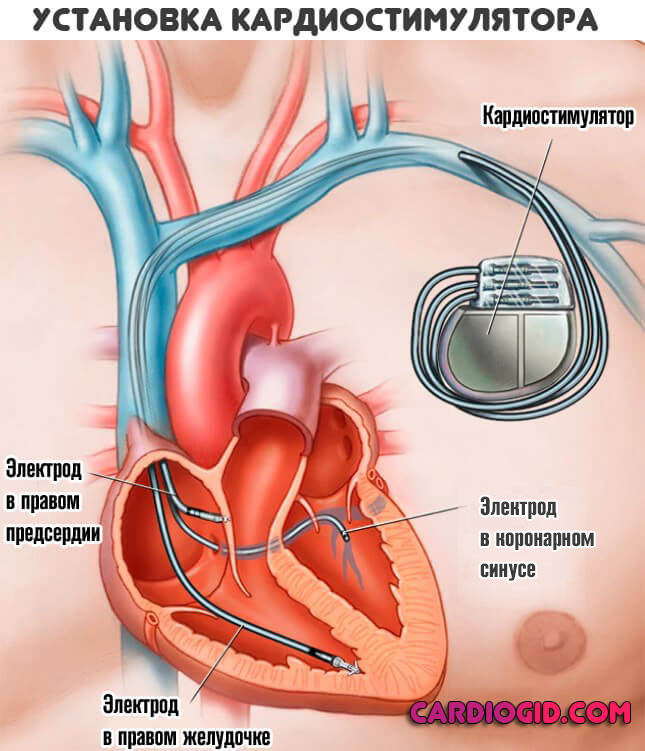
Все способы определяются врачом, исходя их начальных параметров и полученных данных.
Важно изменить образ жизни: минимальная физическая нагрузка, только лечебные упражнения, отсутствие стрессов, нормализация рациона, его витаминизация, отказ от курения сигарет и электронных устройств, употребления алкоголя (полный), нормализация питьевого режима (до 2 литров день или чуть менее).
Лечебные мероприятия многообразны и потребуют усилий не только со стороны специалиста, но и со стороны самого больного.
Профилактические мероприятия
Специфических методов профилактики не выработано. Необходимо следовать рекомендациям врачей и правилам здравого смысла:
- Не стоит курить. Ни табак, ни специальные химические смеси. Они одинаково вредны для здоровья сердца и сосудов.
- Предполагается полный отказ от алкоголя. Не стоит заблуждаться, он не помогает расширять сосуды.
- Нужно больше бывать на свежем воздухе, не перетруждаться в физическом и психологическом плане.
- Следует избегать стрессов. Хотя это и не так просто.
- Необходимо рационализировать свое питание. Никакого жирного, острого, соленого, жареного. По возможности. Больше продуктов натуральных, витаминизированных, растительного происхождения, а также белка. За основу можно взять Лечебный стол №10.
Эти простые советы помогут сберечь здоровье.
Тахикардия на фоне артериальной гипертензии — два разных состояния и лечатся они своими методами.
Необходимо обращаться к кардиологу. Под контролем врача дело пойдет быстрее и куда успешнее, чем при использовании сомнительных методов. Самолечение недопустимо и опасно.
Источник
Рассмотрим, отчего повышается пульс и давление одновременно, насколько это опасно, что нужно сделать, чтобы нормализовать состояние, сосудов, ведь состояние свидетельствует о перенапряжении организма, грозит осложнениями вплоть до летального исхода.

В чем опасность состояния
Никакой прямой связи между высоким давлением и высоким пульсом не существует, кроме того, что они коррелируются физической или психологической нагрузкой, контролируются целой группой гормонов коры надпочечников: кортизол, адреналин, норадреналин. Чаще гипертония тянет за собой пульс. Нормализуются эти показатели в момент отдыха, способствует балансировке хорошо просчитанная, дозированная физическая нагрузка. В случае отсутствия результатов от такой тактики говорят о патологии сердца или сосудов.
Опасна гипертензия с одновременной тахикардией развитием серьезных осложнений:
- тромбоэмболии из-за свертываемости крови;
- нарушения метаболизма и снижением иммунитета;
- ишемии миокарда с ОИМ;
- аутоиммунной патологии, системных коллагенозов;
- травмоопасных обмороков (синкопа);
- кардиогенного шока с резким падением артериального давления;
- остановки сердца.
Каждое такое состояние требует индивидуальной диагностики и тактики ведения пациента.
Причины
Одновременное повышение давления, пульса происходит в результате нарушения нейрорегуляции, которую вызывают две группы причин – физиологические и патологические.
Физиологические
Закономерное повышение давления на фоне учащенного пульса случается при:
- психоэмоциональных перегрузках, которые провоцируют активацию нервной системы, взывают адреналиновый ангиоспазм;
- тяжелом перенапряжении из-за спортивных нагрузок, переноса тяжестей, что ведет к гипоксии, недостатку питательных веществ в тканях;
- употреблении горячих или крепких напитков, способных тонизировать сосуды, нагружать печень, заставляя ее выполнять детоксикационную функцию, что является поводом для гипертонии, учащения сердцебиения;
- резкой смене климата без периода адаптации.
Физиологическая гипертермия – еще одна причина, когда фиксируются учащенный пульс и скачки давления.
Патологические
Здесь возможны два варианта. Первый обусловлен развитием патологических состояний, которые вызывают интоксикацию организма. Через активацию токсинами центров головного мозга, отвечающих за сердечные сокращения, сосудистый тонус, происходит подъем артериальных, пульсовых показателей. Это:
- гипертермия инфекционной этиологии;
- обезвоживание, которое ведет к увеличению вязкости крови, уменьшения объема циркуляции, гипоксии и компенсаторному подъему АД, пульса;
- железодефицитная анемия;
- прием препаратов с побочной гипертензией: Цитрамон, Атропин, кортикостероиды;
- кровотечения;
- гипертоническая болезнь (симпато-адреналиновый криз), ОИМ (острый инфаркт миокарда), пороки сердца, воспаление его оболочек.
Второй вариант, когда наблюдается подъем пульса, связанных с гиперсекрецией кортизола, которая провоцирует тахикардию, подъем артериального давления. Сюда относят следующие заболевания:

- опухоли надпочечников или аденогипофиза, ведущие к синтезу адреналиноподобных веществ, вызывающих повышение сосудистых маркеров, пульса;
- ВСД;
- гипертиреоз, другие гормональные сбои, вызывающие тахикардию, сочетающуюся с подъемом давления;
- Аддисонова болезнь;
- неврозы, сопряженные с гормональной нестабильностью коры надпочечников;
- дисгормональные гипертензии, симпато-адреналовый криз.
Зоной риска, являются пациенты после 50 с возрастными изменениями сосудов и сердца, у которых резкое повышение давления и пульса требует обязательной врачебной консультации.
Симптомы патологии

Основной клинический симптомокомплекс частого сердцебиения при высоком давлении:
- пульсация височной области;
- мигренозная боль, темнота перед глазами;
- дискоординация движений, предобморок;
- сердцебиение, аритмия;
- одышка, ощущение удушья;
- тремор всего тела, слабость, профузный холодный пот;
- подташнивание с исходом в рвоту.
Сочетание, хотя бы пары симптомов – повод для клинико-лабораторного обследования.
Диагностика
Проводит тонометрию кардиолог, который при необходимости привлекает смежных специалистов: эндокринолога, невролога, гематолога. Алгоритм обследования стандартен:
- сбор анамнеза и физикальный осмотр пациента;
- выявление причины (по возможности);
- биохимия, одновременно – кровь на гормоны щитовидной железы, надпочечников, гипофиза (полный спектр);
- ЭКГ (в случае экстренной необходимости по жизненным показаниям – инвазивный вариант с введением рентгеноконтрастного зонда в полость сердца для проведения диагностических манипуляций);
- Холтеровское мониторирование давления и ЧСС;
- тестирование на наклонном столе – тилт-тест или провокация обморока, которая осуществляется изменением ортостатики пациента, с помощью разных наклонов стола, опасно для жизни, практически не проводится в России;
- энцефалография для исключения патологии головного мозга, его сосудов.
Только комплексное обследование позволит установить точную причину патологии, определить, чем вызвано ускорение пульса, следовательно, назначить адекватную терапию.
Первая помощь
Она имеет несколько особенностей с учетом уровня тахикардии: более 90 ударов/минуту – менее 90 ударов/минуту. Этими способами может овладеть каждый. Порядок действий, если выявлено повышение давления с увеличением ЧСС, предсказуем:

- открыть шире окно или форточку;
- освободиться от мешающих дыханию, движению деталей;
- лечь на спину;
- принять Валидол, Персен, Новопассит;
- к ногам – теплую грелку;
- дышать полной грудью, медленно, спокойно.
Затем,
| Если пульс выше 90 ударов /минуту | При пульсе до 90 ударов/минуту |
|---|---|
| слегка нажать на глазные яблоки, погладить сонную артерию, помассировать область эпигастрия | не использовать «вагусные» приемы, при пульсе менее 60 они опасны |
| принять: Анаприлин или Изоптин, если сохраняется аритмия | принять: Амлодипин или другие антагонисты кальция (бета-блокаторы опасны) |
Если максимум через 40 минут ситуация не нормализуется, а по-прежнему характеризуется учащенным пульсом, принимают блокаторы АПФ – Эналаприл, Энап, Лизиноприл, сочетая их с диуретиками – Триампуром, Фуросемидом, Диакарбом. Отсутствие эффекта – повод для вызова Скорой.
Как нормализовать пульс
Изолированная сердечная гипертония характеризуется повышением пульсового давления (разница между систолическим, диастолическим артериальным маркером). Обычно она развивается, как первичная патология у пожилых пациентов или носит вторичный характер как осложнение уже имеющихся заболеваний (аритмии, пороки аортального клапана, артериовенозные анастомозы). Вторичная купируется устранением первопричины, а вот первичная подлежит коррекции самостоятельно.

Основными препаратами, снижающими АД при высоком пульсе, считают бета-блокаторы (Обзидан, Пропамин, Беталок ЗОК), которые комбинируют с диуретиками (Триампур, Гипотиазид, Диакарб). Можно добавить средства, понижающие давление, типа Каптоприла, седативные капли: Корвалол, Валокордин, настойку Валерианы. Применяют также статины: Вазилип, Ловастатин, Правастатин.
Кроме того, снизить систолическое АД, а значит, купировать нагрузку на сердце, остановить тахикардию можно немедикаментозными средствами. Например, народные целители рекомендуют употреблять сельдерей, свеклу, зелень, яблоки, огурцы, сладкий перец, кукурузу, чеснок, льняное масло. Можно выпить стакан чая с шиповником.
Полезны бег, ходьба пешком, аэробика, массаж воротниковой зоны.
Как купировать тахикардию
Не так давно именно диастолический показатель считался сердечным маркером, но сегодня достоверно доказано, что диастолическое давление является индикатором заболеваний почек, связано с действием ренина, купируется препаратами, корректирующими его синтез. При повышенном давлении назначаются следующие лекарственные средства, снижающие диастолический показатель:

- ингибиторы АПФ: Беназеприл, Лотензин, Спираприл (Квадроприл);
- бета-блокаторы: Карведилол, Лабеталол;
- антагонисты кальция: Фелодипин, Нифедипин, Дилтиазем;
- блокаторы рецепторов ангиотензина 2: Лозартан, Валсартан, Карзартан;
- ингибиторы ренина: Расилез.
Кроме лекарственных препаратов для лечения состояния, характеризующегося высоким давлением и тахикардией, используют сосудистые биологически активные добавки, которые приводят сосудистые показатели в норму: Аскорутин (содержит витамины С, Р), Аспаркам (магний, кальций), Экстракт боярышника (витамин Р, флавоноиды, антиоксиданты), витаминно-минеральный комплекс Витрум Кардио.
Для коррекции сосудистой стенки артерий, вен, мелких сосудов, нужно употреблять в пищу больше продуктов, которые содержат природные витамины и минералы: свекла, бананы, помидоры, картофель, орехи, греча, рыба, говядина. Их рекомендуют врачи при повышенном АД, сердечных перебоях. Травы и плоды растений: боярышник, стевия, валериана, семена льна в настоях, настойках, отварах также используют для снижения сосудистых маркеров в домашних условиях.
Особенности и правила приема медикаментов
Лекарственные препараты играют роль первой скрипки в коррекции сочетанной тахикардии, высокого артериального давления. Однако их прием подчинен ряду правил:

- сначала понижается давление, поэтому пульс может нормализоваться автоматически, не требуя дополнительных усилий, в этом случае стартуют с Каптоприла, Каптопреса, Эналаприла;
- универсальными препаратами считаются бета-блокаторы типа Анаприлина;
- ингибиторы кальция могут временно усилить тахикардию: Коринфар, Фармадипин;
- диуретики – препараты выбора при любом сочетании пульса, сердцебиения: Лазикс, Трифас, Триампур;
- снижать АД следует постепенно от 25% исходного уровня/час.
Если приступы сочетанной тахикардии и гипертонии повторяются часто – это повод для обращения за медицинской помощью.
Профилактика
Предупредить болезнь легче, чем лечить ее, поэтому соблюдение рекомендаций врача по профилактике сочетанной патологии – насущная необходимость для каждого, кто столкнулся с проблемой гипертонической болезни. Ничего сложно в этом нет, алгоритм заключается в следующих мероприятиях:
- диспансеризация, профосмотры по графику, не реже раза в год;
- отказ от наркотиков, спиртных, энергетических, газированных напитков, никотина, кофе;
- ограничить употребление соли, сахара до разрешенных лечащим врачом граммов;
- регулярно заниматься физкультурой, спортом, пешими прогулками, дозированной ходьбой, бегом, плаванием;
- сказать «нет!» гиподинамии, малоподвижному, сидячему образу жизни;
- не перегружать организм физическими усилиями, помнить о том, что все хорошо только в меру;
- следить за своими эмоциями, избегать психоэмоционального маятника от депрессии к эйфории и наоборот;
- контролировать вес;
- ввести сбалансированный пищевой рацион с преобладанием полезных продуктов, фруктов, овощей;
- обеспечить глубокий, спокойный сон;
- заняться хобби, которое поможет снять напряжение, эмоциональный стресс, полученный за рабочую неделю: рисование, лепка, танцы, йога, релакс.
Выполнение правил профилактики позволит избежать приступов гипертонии, убережет от серьезных осложнений.

Редакция сайта
Коллектив авторов с высшим и средним медицинским образованием, имеющих многолетний опыт работы в практической медицине, узкопрофильные специалисты и врачи общей практики.
Последнее обновление: 3 сентября, 2020
Источник
