С какого давления считается гипертония

Гипертоническая болезнь — одно из самых распространенных сердечно-сосудистых заболеваний. По данным ВОЗ, от неё страдает больше 1,1 млрд. чел. во всем мире. Повышенное кровяное давление увеличивает риск развития других болезней сердца. Гипертония — среди основных причин смертности, причем заболевание быстро «молодеет». Оно встречается не только у пожилых, но и у молодых людей. Ниже — о том, почему оно появляется, как его распознать и контролировать.
Что такое гипертоническая болезнь?
Это хроническое состояние, при котором кровяное давление повышено. Его отмечают в виде двух чисел, и оптимальное значение — 120/80 мм рт. ст. Первое число — это систолическое давление, которое возникает при выбросе крови из левого желудочка сердца в аорту в момент систолы (сокращения желудочков сердца). Второе число означает диастолическое давление, когда сердечная мышца расслаблена. Кровяное давление повышается при физических нагрузках, эмоциональном возбуждении, но его значение должно быть близким к нормальному в состоянии покоя. Если при нескольких измерениях, выполненных в разное время, систолическое давление превышает 139 мм рт. ст. и/или диастолическое давление превышает 90 мм рт. ст., диагностируют гипертонию.
Стойкое повышение кровяного давления связывают с несколькими факторами, среди которых лишний вес и недостаточная физическая активность, неправильное питание, вредные привычки, высокий уровень стресса.
Причины и факторы риска
Гипертензия может быть первичной или вторичной:
- первичная (эссенциальная) гипертония встречается чаще — по разным оценкам в 85-95% случаев. Ее появление не связано с сопутствующими заболеваниями, давление повышается под влиянием комплекса факторов;
- вторичная (симптоматическая) гипертоническая болезнь встречается в 5-15%. В этом случае высокое давление относится к числу симптомов, которые могут быть связаны с эндокринными нарушениями, болезнями почек, аномалиями крупных сосудов.
Когда нарушается регуляция и поддержание оптимального кровяного давления, возникает первичная гипертония. Причиной ее возникновения обычно является постоянное нервное перенапряжение. При диагностике важно как можно точнее установить, чем вызвана гипертония, нет ли у нее вторичных причин (наличие болезней, из-за которых повышается давление).
Есть ряд факторов риска, увеличивающих шансы развития первичной гипертонии:
- лишний вес (ожирение);
- недостаточная активность, гиподинамия, отсутствие физических нагрузок;
- употребление алкоголя и курение;
- стресс, постоянное эмоциональное напряжение;
- недостаток сна, его низкое качество, бессонница;
- избыточное количество потребляемой соли;
- неправильно организованный режим сна и отдыха (в том числе из-за ненормированного или слишком длинного рабочего дня);
- изменения гормонального фона (у женщин могут быть связаны с приемом оральных контрацептивов, с наступлением менопаузы);
- наследственные факторы (всего выявлено более 20 генов, которые определяют предрасположенность к гипертонии);
- возраст старше 65 лет (заболевание может встречаться и у молодых людей, периодически контролировать артериальное давление стоит уже после 35 лет);
- неправильное питание (недостаток овощей и фруктов в рационе, избыток продуктов с высоким содержанием трансжиров и насыщенных жиров);
- болезни почек, сахарный диабет и некоторые другие сопутствующие состояния, заболевания.
Многие из этих факторов связаны между собой и усиливают действие друг друга. Часть из них можно контролировать (например, рацион и режим питания, сон, физическую активность, вес, употребление алкоголя, курение). Это — простой способ снизить риск появления гипертонии или улучшить самочувствие в случае, если давление уже повышено.
Классификация
Для классификации заболевания применяют два подхода: по степеням и стадиям. Степени гипертонии различаются тем, до каких значений поднимается артериальное давление, разница между стадиями — в течении заболевания, в количестве, тяжести сопутствующих органических поражений.
Первая степень
Систолическое артериальное давление — более 139 и менее 159 мм рт. ст., а диастолическое находится на уровне 90-99 мм рт. ст. При повышенных значениях нормализовать кровяное давление можно, скорректировав образ жизни. Для этого нужно увеличить физическую активность, скорректировать питание, отказаться от вредных привычек, снизить уровень стресса.
Вторая степень
При второй степени значения артериального давления становятся высокими и составляют 160-179 мм рт. ст. для систолического и 100-109 мм рт. ст. для диастолического. При таких значениях нагрузка на сердце сильно увеличивается. Кровоснабжение головного мозга ухудшается, и это может вызывать головные боли и головокружение, снижение работоспособности. Возникают изменения на глазном дне. Начинается склероз тканей и сосудов почек, выделительная функция нарушается, возможно развитие почечной недостаточности. Состояние сосудов ухудшается. Для лечения нужно изменить образ жизни, а также начать прием лекарств.
Третья степень
Значение систолического давления — выше 180 мм рт. ст., диастолического — выше 110 мм рт. ст. При гипертонической болезни нагрузка на сердце становится слишком высокой и провоцирует необратимые изменения. Давление нужно постоянно снижать с помощью лекарств. Без этого возникает угроза острой сердечной недостаточности, аритмии, стенокардии, инфаркта миокарда, других тяжелых состояний. Пациентам с гипертонией третьей степени нужно постоянно находиться под наблюдением у врача. Необходим непрерывный прием лекарств, снижающих кровяное давление.
| Артериальное давление | Систолическое (мм рт. ст.) | Диастолическое (мм рт. ст.) |
|---|---|---|
| В норме | < 130 | < 85 |
| В норме, т.н. предгипертония | 130–139 | 85–89 |
| 1 — лёгкая степень гипертонии | 140–159 | 90–99 |
| 2 — умеренная степень гипертонии | 160–179 | 100–109 |
| 3 — тяжёлая степень гипертонии | ≥ 180 | ≥ 110 |
Стадии гипертонии
Болезнь развивается постепенно. Всего выделяют три стадии.
- Первая стадия: умеренная гипертоническая болезнь. Кровяное давление нестабильно, его значения могут изменяться в течение дня. На этой стадии состояние внутренних органов и центральной нервной системы остается нормальным, признаков органического поражения нет. Гипертонические кризы случаются редко и протекают относительно легко.
- Вторая стадия: тяжелая гипертония. На второй стадии происходит значительное повышение артериального давления, самочувствие часто ухудшается, гипертонические кризы становятся тяжелыми. На этом этапе из-за постоянно высокого кровяного давления начинаются изменения внутренних органов. Появляются сосудистые нарушения, ухудшается кровоснабжение головного мозга. Артерии сетчатки сужаются. Развивается гипертрофия левого желудочка сердца, и это увеличивает риск тяжелых сердечных патологий. Появляются признаки нарушений работы почек (повышение уровня альбумина в моче, повышение уровня креатинина в сыворотке крови)
- Третья стадия: очень тяжелая гипертония. Кровяное давление становится критически высоким — выше 200 мм рт. ст. для систолического и 125 мм рт. ст. для диастолического. Усиливаются органические поражения, развивается сердечная недостаточность, тромбозы мозговых сосудов, аневризмы, почечная недостаточность и другие тяжелые состояния. Часто происходят тяжелые гипертонические кризы.
Симптомы
Даже при значительном повышении артериального давления у гипертонической болезни долгое время может не быть симптомов. По этой причине нужно периодически измерять кровяное давление (контроль особенно важен для тех, кто старше 35 лет). Измерить давление можно автоматическим электронным тонометром — такие приборы продаются в аптеках.
Среди основных симптомов гипертонии — головная боль, головокружение, тяжесть в голове. Эти проявления связаны со спазмом сосудов и ухудшением кровоснабжения головного мозга. Возможно кровотечение из носа, звон в ушах, снижение зрения, сердечные аритмии. При тяжелом течении гипертонической болезни может появляться слабость, боли в груди, тошнота, рвота, тремор («дрожание» мышц). Среди других симптомов — появление пелены или черных точек перед глазами, проблемы со сном, сильное сердцебиение, шум в ушах.
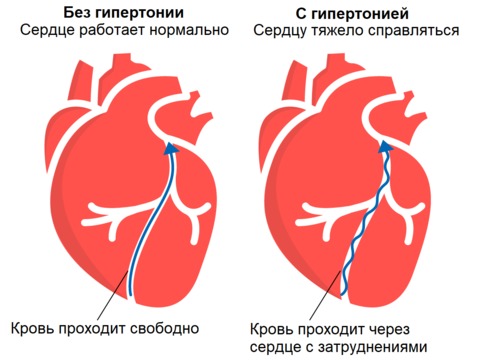 Рисунок 1. При гипертонической болезни стенки сердца могут гипертрофироваться — а это ухудшает кровообращение.
Рисунок 1. При гипертонической болезни стенки сердца могут гипертрофироваться — а это ухудшает кровообращение.
Если болезнь прогрессирует, острота зрения постепенно снижается, может уменьшаться чувствительность рук или ног, в тяжелых случаях возможен их паралич. В периоды стресса, на фоне нервного перенапряжения или физической активности симптомы могут нарастать. Чаще они проявляются у людей среднего и пожилого возраста. Заболевание протекает тяжелее при наличии лишнего веса, вредных привычек, при склонности к перееданию, при высоком уровне стресса.
Обратиться за консультацией к терапевту или кардиологу нужно при регулярных головных болях, головокружении, проблемах со зрением, если при самостоятельном измерении кровяного давления его значения часто повышены.
Диагностика
Обычно диагностика ведется в трех направлениях:
- измерение кровяного давления. Выполняется с интервалом в несколько часов или на протяжении 2-3 дней для того, чтобы определить степень гипертонии и ее стадию;
- выявление причин болезни. Важно определить, является ли артериальная гипертензия первичной или вторичной (вызванной другими заболеваниями). Во втором случае может потребоваться специфическое лечение;
- контроль общего состояния здоровья. При обследовании контролируют состояние сердца, сосудов головного мозга, глазного дна, почек. Из-за повышенного кровяного давления работа этих органов нарушается. При диагностике важно оценить их состояние.
На первом приеме врач проведет опрос, соберет детали анамнеза, которые относятся к заболеванию. Будет нужна информация о том, как долго пациент страдает от гипертонии, каким является уровень артериального давления, есть ли симптомы болезней сердца, апноэ, сильный храп, были ли у человека или его близких родственников инсульты, заболевания периферических артерий, подагра, диабет, болезни почек. Врач обязательно задаст вопросы об образе жизни: физической активности, вредных привычках, режиме питания, приеме лекарств.
Для пациентов с артериальной гипертензией проводят следующие обследования:
- измерение артериального давления. Его измеряют несколько раз в состоянии покоя (за полчаса до измерения исключают физическую активность, употребление кофеина, курение), измерения проводят в разное время суток;
- общее обследование: измерение роста и веса, окружности талии, прощупывание живота, оценка пульсации периферических артерий;
- анализ мочи. Важны уровни альбумина и креатинина — отклонение от нормы указывает на нарушение работы почек и требует проведения УЗИ;
- анализ крови для контроля уровней калия, креатинина, липидов, назначают УЗИ почек. Оценка уровня липидов нужна для контроля липидного обмена, чтобы исключить риск осложнений со стороны сердечно-сосудистой системы;
- ЭКГ выполняют при выявлении гипертрофии левого желудочка для контроля состояния сердца.
Дополнительно врач может направить пациента на кардиологическое или неврологическое обследование, на обследование органов дыхательной системы.
Лечение гипертонической болезни
Артериальная гипертензия — болезнь, которую нельзя окончательно вылечить, но можно контролировать. Терапия и изменение образа жизни позволяют остановить развитие гипертонии, уменьшить частоту и тяжесть кризов и убрать симптомы. Но самое главное — снизить риски для сердечно-сосудистой системы, головного мозга, почек.
Лечение начинают с коррекции образа жизни:
- отказ от курения;
- отказ от употребления алкоголя или существенное ограничение количества спиртного;
- диета: рацион корректируют, уменьшают потребление соли (менее 3,75 г в сутки), увеличивают количество овощей и фруктов (в идеале нужно 5 порций в день), цельнозерновых, молочных продуктов, продуктов со сниженной жирностью, ограничивают потребление калорий. Если нет противопоказаний и заболеваний почек, увеличивают употребление продуктов, содержащих калий (шпинат, фасоль, тыква, рыба, молоко, кефир, йогурт и другие);
- увеличение физической активности. Рекомендуют умеренные нагрузки, способствующие снижению веса и укреплению сердечно-сосудистой системы.
Артериальное давление при лечении снижают до целевых значений (ниже 130/80 мм рт. ст.), чтобы уменьшить риск осложнений. При таком снижении нужен постоянный контроль врача. Используемый для домашних измерений тонометр должен регулярно калиброваться. Для пациентов с диабетом, беременных женщин, пожилых и ослабленных людей применение антигипертензивных препаратов требует особой осторожности.
Для лечения гипертонии могут использоваться:
- адренергические модификаторы. Снижают активность симпатической нервной системы и уменьшают кровяное давление, но могут вызывать сонливость, заторможенность, и поэтому применяются редко;
- ингибиторы АПФ. Уменьшают периферическое сосудистое сопротивление, часто назначаются больным с диабетом;
- блокаторы рецепторов ангиотензина II. Имеют действие, схожее с ингибиторами АПФ, а поэтому не назначаются вместе с ними. Не назначаются при беременности;
- бета-блокаторы. Обеспечивают снижение артериального давления за счет замедления сердечного ритма;
- блокаторы кальциевых каналов. Снижают общее периферическое сосудистое сопротивление, могут провоцировать рефлекторную тахикардию;
- прямые вазодилататоры. Оказывают прямое действие на кровеносные сосуды, применяются при тяжелой гипертонии;
- диуретики. Уменьшают объем плазмы крови, что позволяет снизить артериальное давление, но при этом могут спровоцировать гиперкалиемию.
Важно! Назначать лекарства и их дозировки должен терапевт или кардиолог после обследования. Прием лекарств без назначения врача может быть опасным.
Если врач назначает прием лекарств, периодически нужно проходить контрольные осмотры, чтобы оценивать эффективность лечения и корректировать его. Важно скорректировать образ жизни, восстанавливать нормальное состояние здоровья так, чтобы для контроля течения гипертонической болезни требовалось минимальное количество медикаментов.
Возможные осложнения
Из-за повышенного кровяного давления стенки артерий теряют эластичность, а сердечная мышца работает со слишком высокой нагрузкой. Это увеличивает риск стенокардии, острой сердечной недостаточности, инфаркта. Из-за нарушений кровоснабжения головного мозга возможны транзиторные ишемические атаки и инсульты. Тяжесть гипертонии будет нарастать без лечения и коррекции образа жизни: давление продолжит повышаться, и это приведет к поражению внутренних органов, ухудшит общее состояние здоровья и самочувствие. Курение, употребление алкоголя, переедание, недостаток физической активности и высокий уровень стресса ускоряют развитие гипертонической болезни, делают ее течение более сложным.
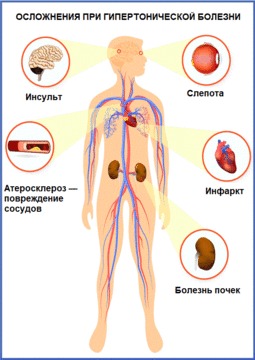 Рисунок 2. Наглядно: какие бывают осложнения при гипертонической болезни. Источник: СС0 Public Domain
Рисунок 2. Наглядно: какие бывают осложнения при гипертонической болезни. Источник: СС0 Public Domain
Последствия
Без лечения артериальная гипертензия провоцирует тяжелые последствия. Постоянный спазм сосудов головного мозга приводит к ишемии, инсульту. Они опасны тяжелой инвалидностью и даже смертью. Когда нагрузка на сердечную мышцу становится слишком высокой, возникает тахикардия, аритмия, сердечная недостаточность. Без лечения возможен инфаркт миокарда.
Тяжесть гипертонических кризов возрастает, они становятся осложненными, угрожают жизни и могут сопровождаться инсультом, острым коронарным синдромом и другими тяжелыми состояниями. Качество жизни на фоне гипертонической болезни без адекватной терапии и восстановления нормального состояния здоровья резко снижается, вплоть до тяжелой инвалидности.
Прогноз
Прогноз является хорошим, если пациент вовремя обращается к врачу, принимает меры для контроля кровяного давления и влияющих на гипертоническую болезнь факторов. В этом случае удается избежать отдаленных последствий гипертонии и ее тяжелого течения. Даже при тяжелой степени артериальной гипертензии необходимо проходить лечение и корректировать образ жизни.
Профилактика
Для профилактики гипертонической болезни рекомендован самостоятельный контроль артериального давления в возрасте старше 35 лет или при появлении симптомов гипертонии. Важно исключать действие факторов, провоцирующих повышение кровяного давления: контролировать питание, исключить курение и употребление алкоголя, снижать уровень стресса, больше времени уделять физической активности: словом, вести здоровый образ жизни.
 Рисунок 3. Профилактика гипертонии. Источник: СС0 Public Domain
Рисунок 3. Профилактика гипертонии. Источник: СС0 Public Domain
Заключение
Артериальная гипертензия — опасное заболевание, но его можно контролировать, сохраняя нормальное состояние здоровья и снижая риск осложнений. Для этого важно следить за уровнем артериального давления, контролировать вес, вести здоровый образ жизни, проходить профилактические осмотры у терапевта или кардиолога.
Источники
- George L. Bakris, MD, Артериальная гипертензия. // Справочник MSD – 2019
- Российское кардиологическое общество. Клинические рекомендации. Артериальная гипертензия у взрослых. – 2019
- WHO. Гипертония.
Источник
Прежде чем изучать «арифметику для гипертоников», надо разобраться с азбукой для них же. Во-первых, запомните, что давление измеряют в миллиметрах ртутного столба (мм рт. ст.), и его значения указывают через дробь. Например, 120/80. Верхнее значение называют систолическим (оно связано с сокращением сердца — систолой), а нижнее называют диастолическим, оно в большей степени связано с периодом расслабления сердца (диастолой).
Во-вторых, нужно понимать, чем опасна гипертония. Наивно думать, что если у вас из-за давления не болит голова, и нет никаких других неприятных симптомов, то давление снижать не нужно. Оно опасно само себе. Гипертония «прицельно бьет» по так называемым «органам-мишеням». В первую очередь, в них из-за высокого давления страдают сосуды, а потом это влечет и поражение самого органа. Как ни прискорбно, но гипертония — хороший «стрелок», она целит действительно в жизненно важные органы — сердце, мозг, почки, глаза и сосуды конечностей. Из-за повышенной нагрузки в сердце часто развивается гипертрофия — усиленное развитие мышц левого желудочка сердца. Но если для бицепсов, трицепсов и прочей обычной мускулатуры это хорошо, то для миокарда (сердечной мышцы) — плохо. Она быстрее изнашивается, слабеет, плохо качает кровь и в ней часто возникают неправильные импульсы, которые приводят к нарушению ритма сердца. В результате, сердце может даже остановиться, и велик риск, что навсегда.
Кроме того, гипертония способствует образованию бляшек в сосудах, питающих кровью сердце. Это приводит к стенокардии и инфаркту. Если такой процесс происходит в сосудах мозга, развивается инсульт, если поражаются сосуды почек — развивается почечная недостаточность, если страдают сосуды сетчатки глаза — человек слепнет, если страдают сосуды ног — возникает перемежающаяся хромота, а потом и гангрена. Вот такие печальные цели у гипертонии.
Бухгалтерский подход
Теперь о том, как выглядят все эти риски с точки зрения арифметики, о чем говорят конкретные значения давления? Среди медиков по этому вопросу есть консенсус (см. таблицу). Независимо от возраста превышением систолического давления считаются цифры выше 120 мм рт.ст, а диастолического — выше 80 мм рт. ст. Дело в том, что опасность для здоровья представляет любое давление выше этих цифр. Более того, недавно проведены серьезные исследования, показавшие, что риск сердечнососудистых заболеваний увеличивается даже, начиная с давления 115/75 мм рт. ст. А ведь это давление даже чуть меньше общепринятой нормы в 120/80. Превышение выше этих цифр систолического давления на каждые 20 мм рт.ст и диастолического на 10 мм рт. ст. увеличивает риск поражения сердца и сосудов в 2 раза. И это значит, что чем давление ниже, тем лучше.
Таблица. Классификация артериального давления
| Классификация гипертонии | систолическое (верхнее) давление, мм рт.ст | диастолическое (нижнее) давление, мм рт.ст |
| Нормальное давление | <120 | <80 |
| Предгипертония | 120-139 | 80-89 |
| гипертония 1-й стадии | 140-159 | 90-99 |
| гипертония 2-й стадии | 160 и выше | 100 и выше |
До каких цифр давление нужно снижать гипертоникам? Часто говорят, что снижать нужно до возрастной нормы, которую можно рассчитать, прибавив к возрасту пациента 100. Согласно такой арифметике, у 60 летнего человека нормальным должно быть давление 160 мм рт.ст. С точки зрения современной медицины, это нонсенс: возрастной нормы нет. И утверждение о том, что нормальное систолическое давление можно рассчитать, в корне устарело. Сегодня говорят о необходимости снижения давления до так называемых целевых значений.
Юрий Васюк, заслуженный врач России, кардиолог, профессор, заведующий кафедрой клинической и функциональной диагностики и Ученый секретарь Московского государственного медико-стоматологического университета:
— Цифры, до которых нужно снижать давление у людей с гипертонией, называют «целевыми». Для большинства пациентов такое давление должно быть не выше 140/90 мм рт. ст. Правда, в 2013 году в Евросоюзе были официально приняты правила, что у пожилых людей с сопутствующими заболеваниями целевое давление может быть немного выше — до 150/90 мм рт. ст. Это обосновывали тем, что так у них бывает лучше кровообращение головного мозга, и тем самым снижается риск развития ряда неврологических заболеваний. А вот для больных с сахарным диабетом целевое давление должно быть ниже 140/85 мм рт. ст. Это связано с тем, что у них высок риск сосудистых осложнений, и при таком давлении он уменьшается.

Кроме того, в последнее время закончились два больших и серьезных исследования, в которых долго наблюдали за пациентами, и выяснили, что смертность и заболеваемость сердечнососудистыми болезнями меньше при снижении давления до 120/80 мм рт. ст.. Но это не отменяет существующих норм и подходов к лечению артериальной гипертонии. Дело в том, что так было только у пациентов до 55 лет и без таких сопутствующих заболеваний, как сахарный диабет или перенесенный в прошлом инсульт. И таким людям действительно можно снижать давление до, по сути, нормального. Конечно, если они его хорошо переносят.
Польза в процентах
Пользу от снижения давления до целевых цифр трудно переоценить. По данным специалистов из влиятельного американского Института сердца, легких и крови, результаты такого лечения на сухом языке арифметики выглядит так:
- уменьшение риска развития инсульта на 35-40%
- уменьшение риска развития инфаркта миокарда на 20-25%
- уменьшение риска остановки сердца на 50%

Советы молодым гипертоникам
Молодым людям советуем обратить особое внимание на третью строчку таблицы — на предгипертонию. Всем, у кого систолическое давление от 120 до 140 мм рт. ст. или нижнее давление от 80 до 90 мм рт.ст. уже стоит серьезно подумать о здоровье и о лечении. Как вы только что поняли, такое давление уже серьезно повышает риск поражения сердца, мозга, почек и прочих органов мишеней, и его нужно снижать. Для начала нужно попробовать лечиться без лекарств — полностью нормализовать давление, изменив образ жизни. И это возможно.
Американские медики провели серьезные исследования и установили, как изменение образа жизни снижает систолическое давление. Вот результаты этих исследований в цифрах:
- снижение веса на каждые 10 кг уменьшает давление на 5-20 мм рт.ст.
- правильное питание уменьшает давление на 8-14 мм рт. ст.
- сокращение потребления соли снижает давление на 2-8 мм рт.ст.
- физическая активность снижает давление на 4-9 мм рт.ст.
- умеренное потребления алкоголя снижает давление на 2-4 мм рт.ст.
Если вы сбросили вес, питаетесь и живете правильно, а гипертония не капитулирует, нужно принимать лекарства. Для начала многим достаточно одного препарата. Но нередко бывает необходимость в дополнительной терапии, и многие гипертоники принимают 2, а то и 3 лекарства. Это нормально. Присоединение второго препарата необходимо в тех случаях, когда при лечении одним лекарством давление снижается недостаточно, и остается не менее чем на 20/10 мм рт. ст. выше целевого.
Как разобраться в этих цифрах, которые выдает тонометр? Чем опасно высокое давление? Что будет, если его снизить только на 10 мм рт. ст.? Рассказывают «АиФ» и эксперты.
Источник