Участие почки в регуляции артериального давления
Оглавление темы “Метаболическая функция почек. Водно-солевой обмен. Общие принципы регуляции водно-солевого обмена.”: Роль почек в регуляции артериального давления. Ренин. Антигипертензивные гуморальные факторы почек. Феномен «давление—натрийурез—диурез».Почки участвуют в регуляции артериального давления благодаря нескольким механизмам. 1. В почках образуется ренин, являющийся частью ренин-ангиотензин-альдостероновой системы (РААС), которая обеспечивает регуляцию тонуса кровеносных сосудов, поддержание баланса натрия в организме и объема циркулирующей крови, активацию адренергических механизмов регуляции насосной функции сердца и сосудистого тонуса. Уменьшение уровня давления крови в приносящей артериоле клубочка, повышение симпатического тонуса и концентрации натрия в моче дистального канальца активирует секрецию ренина, что с помощью ангиотензина-Н и альдостерона способствует нормализации сниженной величины артериального давления. Неадекватно избыточная секреция ренина и активация РААС может быть причиной повышенного артериального давления. 2. В почке образуются вещества депрессорного действия, т. е. снижающие тонус сосудов и артериальное давление. Их образование получило название «антигипертензивной» функции почек, поскольку ее нарушение может приводить к артериальной гипертензии.
Антигипертензивные гуморальные факторы почек представлены несколькими соединениями, образующимися в основном интерстициальными клетками мозгового вещества: Алкиловые эфиры фосфатидилхолина и нейтральный липид мозгового вещества почек в отличие от большинства простагландинов оказывают, в основном, системное вазодилатирующеее действие и являются поэтому основными гемодинамическими антигипертензивными факторами почек. Кининовая система почек проявляет антигипертензивное действие как за счет системного вазодилатирующего эффекта, так и, в большей мере, благодаря внутрипочечной вазодилатации, повышению почечного кровотока, диуретическому и натрийуретическому эффектам. 3. Почка экскретирует воду и электролиты, а их содержание в крови, вне- и внутриклеточной среде является важным для поддержания уровня артериального давления. Задержка ионов натрия и воды во внутренней среде обеспечивает прирост объема циркулирующей крови. Однако большую роль играет содержание ионов натрия, калия и кальция во вне- и внутриклеточной среде, поскольку оно определяет сократимость миокарда и сосудистый тонус, а также реактивность сердца и сосудов к регулятор-ным нейрогуморальным влияниям. 4. Почки участвуют в регуляции артериального давления с помощью феномена «давление—натрийурез—диурез», суть которого заключается в том, что повышение артериального давления вызывает увеличение экскреции с мочой ионов натрия, возрастание объема диуреза и, в итоге, восстановление уровня артериального давления. Четыре основных механизма лежат в его основе. Во-первых, повышенное артериальное давление тормозит секрецию ренина, образование в почечной циркуляции ангиотензина-П, и в результате ослабляется стимуляция ангиотензином реабсорбции ионов натрия. Во-вторых, повышенное артериальное давление увеличивает образование в почках натрийуретических веществ: окиси азота и простагландинов Е2, продукции последнего способствует и снижение уровня ангиотензина-II. В-третьих, повышенное артериальное давление способствует росту гидростатического давления в почечном интерстиции, что уменьшает реабсорбцию воды и натрия. В-четвертых, повышение артериального давления ускоряет кровоток по прямым сосудам мозгового вещества почки. Это приводит к вымыванию осмотического градиента натрия и мочевины, что снижает реабсорбцию воды, а следовательно, ослабляет концентрационную способность почки. Таким образом происходит увеличение натрийуреза и диуреза, следствием которых является уменьшение объема циркулирующей крови, снижение прессорной активности сосудов, и в результате нормализуется артериальное давление. – Также рекомендуем “Водно-солевой обмен. Балланс. Положительный баланс. Отрицательный баланс.” |
Источник
Почечная система. Регуляция артериального давления почкамиКраткосрочная регуляция артериального давления осуществляется за счет влияния симпатической нервной системы на общее периферическое сопротивление и емкость сосудов, а также на сердечную деятельность. В организме, однако, существует мощный механизм регуляции артериального давления, эффективность которого проявляется в течение недель и даже месяцев. Этот долговременный контроль над артериальным давлением тесно связан с поддержанием постоянства объема жидкости в организме, который, в свою очередь, определяется соотношением между поступлением жидкости в организм и выделением жидкости из организма. Для нормальной жизнедеятельности необходимо, чтобы приход и расход жидкости были строго сбалансированы. Эту задачу выполняет система нервной и гуморальной регуляции, в том числе и местные почечные механизмы, регулирующие выведение воды и соли. В этой главе обсуждается ведущая роль долговременной регуляции кровяного давления с участием почечных механизмов. Почечная система регуляции объема жидкости в организме, контролирующая артериальное давление, в сущности, проста: когда в организме увеличивается объем внеклеточной жидкости, происходит увеличение обьема крови и артериального давления. При увеличении артериального давления почки выводят избыток жидкости из организма — и давление возвращается к нормальному уровню. В процессе филогенетического развития животных прямой почечный механизм регуляции артериального давления является простейшим, а у низших позвоночных — единственным (например, у миксин). У этих низших морских животных класса круглоротых уровень артериального давления низкий (лишь 8-14 мм рт. ст.) и меняется прямо пропорционально обьему крови. Миксины постоянно потребляют морскую воду, которая абсорбируется в кровь, повышая и объем, и давление крови. Однако, как только давление оказывается слишком высоким, почки выделяют избыток жидкости с мочой и нормализуют давление. При низком уровне давления почки выделяют жидкости меньше, чем поглощает животное. В этом случае непрерывное потребление воды приводит к увеличению объема внеклеточной жидкости, объема крови и давления до более высокого уровня. В процессе эволюции этот простейший механизм регуляции артериального давления сохранился и у человека. Почки у человека так же выделяют больше или меньше воды и соли в зависимости от величины артериального давления, как и у миксин. Например, повышение артериального давления у человека лишь на несколько миллиметров ртутного столба способно увеличить выделение воды в 2 раза (так называемый гипертензивный, или прессорный, диурез) и выделение соли также в 2 раза (гипертензивный натрийурез).
У человека, как и у низших животных, почечная система регуляции объема жидкости в организме является основным механизмом долговременного контроля артериального давления. Однако в процессе эволюции неоднократно происходило усовершенствование этого механизма для более точного контроля над давлением. Особо важным усовершенствованием, как мы увидим позже, оказалось развитие ренин-ангиотензиновой системы. На рисунке показано влияние уровня артериального давления на мочеотделение изолированной почки: по мере роста артериального давления объем выделяемой мочи увеличивается. Это явление получило название гипертензивного диуреза. Кривую, представленную на рисунке, называют кривой диуреза, или функциональной почечной кривой. У человека при уровне артериального давления 50 мм рт. ст. моча не образуется, при уровне давления 100 мм рт. ст. диурез в норме, а при уровне 200 мм рт. ст. диурез увеличивается в 6-8 раз по сравнению с нормой. Кроме того, происходит увеличение не только объема выделяемой мочи, но и выведения натрия, т.е. гипертензивный натрийурез. Эксперимент, показывающий значение почечных механизмов регуляции объема жидкости в организме для контроля над артериальным давлением. Артериальное давление у таких животных повысили путем быстрого внутривенного вливания 400 мл крови. Это привело к увеличению сердечного выброса примерно в 2 раза и увеличению среднего артериального давления до 205 мм рт. ст. (т.е. на 115 мм рт. ст. выше нормального уровня в покое). На средней кривой показано влияние возросшего артериального давления на объем выделенной мочи: диурез увеличился в 12 раз. Благодаря усиленному выведению жидкости с мочой сердечный выброс и артериальное давление в течение 1 ч вернулись к нормальному уровню. На этом примере наглядно видна исключительная способность почек снижать артериальное давление до нормы путем выведения из организма большого объема жидкости. – Вернуться в оглавление раздела “Физиология человека.” Оглавление темы “Механизмы регуляции артериального давления”: |
Источник
А. В почках вырабатываются биологически активные вещества, сужающие или расширяющие сосуды. Тонус сосудов снижают про-стагландины, кинины, нейтральный депрессорный липид мозгового вещества почки. Участвует в сужении сосудов ренин, вырабатываемый эпителиоидными клетками кжс-тагломерулярных аппаратов почек, или так называемыми юкстагломерулярными клетками. Ренин представляет собой протеазу, под действием которой от а2-глобулина крови (ангиотензиногена) отщепляется малоактивный декапептид ангиотензин I. Последний под действием фермента крови (ангиотензи-назы) превращается в активную форму — октапептид ангиотензин II. Это самый мощный из всех известных сосудосуживающих веществ. Он вызывает длительное и значительное сужение сосудов, вследствие чего существенно повышается АД (см. рис. 13.27). Кроме того, ангиотензин II вызывает выброс альдостерона из коры надпочечников — это главный стимулятор выработки альдостерона; существует ренин- ангиотензин-альдосте-роновая система — РААС. Альдостерон увеличивает реабсорбцию Na+ в почечных канальцах, что ведет к задержке воды и повышению АД.
Б. Роль почки в регуляции АД за счет изменения количества выводимой из организма воды.
1. При снижении АД, потере ионов (в первую очередь Na+), при избытке К+, при гипово-лемии активируется РААС. Все эти состояния тесно связаны между собой. РААС может активироваться, когда давление снижается только в почечных сосудах при нормальном системном АД. Это может произойти, например, при сужении почечных артерий, в случае патологии и привести к развитию почечной гипертонии. Особый интерес представляет торможение выделения ренина под действием ангиотензина II и АДГ по механизму обратной отрицательной связи, что ограничивает чрезмерное действие РААС, ведущее к повышению АД. Ангиотензин увеличивает чувствительность осморецепторов. Основные последствия активации РААС на уровне целого организма заключаются в повышении АД, сохранении или задержке Na+ и как следствие в увеличении объема внеклеточной жидкости.
При кровопотере, ортостатических пробах выброс ренина может возрастать вследствие возбуждения симпатической нервной системы. При раздражении почечных нервов, а также внутриартериальном введении адреналина или норадреналина выработка ренина увеличивается. Юкстагломерулярные клетки иннервируются симпатическими волокнами. Выделение ренина обусловлено возбуждением р-адренорецепторов. РААС запускается и при увеличении внутриканальцевого или ин-терстициального давления, например, при затруднении оттока мочи при мочекаменной болезни, воспалительных процессах в почке. Если это постоянно действующий фактор, то может развиться гипертензия, как и при сужении почечной артерии. Физиологическое значение повышения системного АД — устранение застоя жидкости в почечных канальцах с помощью увеличения фильтрационного давления и, естественно, градиента давления в самих канальцах. Однако приспособительный рефлекс, как это нередко бывает в организме при чрезмерном его выражении, ведет к патологическому состоянию. При нормализации показателей, которые стимулируют активность РААС, выработка ее гормонов также нормализуется. Таким образом, РААС регулирует АД и за счет изменения тонуса сосудов, и за счет изменения количества выводимой из организма воды с мочой — это комбинированная регуляторная система.
2. Ведущее место в регуляции выведения воды из организма занимает АДГ. При остром уменьшении объема крови (жидкости) не только усиливается выработка АДГ, но возникает и чувство жажды. Это один из механизмов возникновения жажды у людей, потерявших более 10 % крови.
3. Выведение воды регулируется также с помощью атриопептида, который является полным антагонистом РААС. Продукция атриопептида увеличивается при возрастании давления в предсердиях.
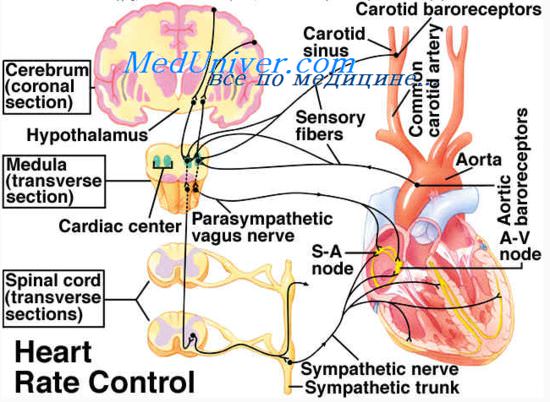
4. Выведение воды регулируется симпатической нервной системой. Увеличение АД в области каротидных клубочков и дуги аорты вызывает торможение активности симпатических центров, что сопровождается уменьшением реабсорбции Na+, увеличением выведения его из организма и, естественно, возрастанием диуреза и снижением АД. Падение АД вызывает возбуждение симпатических центров, увеличение реабсорбции Na+, задержку воды в организме и повышение (нормализацию) АД.
5. При высоком АД выведение воды из организма возрастает вследствие вымывания большого количества Na+ и мочевины из мозгового слоя почки, что возникает вследствие ускорения кровотока в прямых со
судах мозгового слоя почки. Снижение осмолярности в нем ведет к увеличению выведения воды из организма, т.е. меньшее количество ее реаб-сорбируется в собирательных трубках. При снижении АД скорость кровотока в прямых сосудах уменьшается, больше накапливается Na+ и мочевины в мозговом слое, повышается его осмолярность, что обусловливает увеличение объема реабсорбируемой воды в собирательных трубках и подъем (нормализацию) системного АД, т.е. изменение самого АД обеспечивает работу механизмов, нормализующих его.
В. Почка участвует в стабилизации АД посредством регуляции ионного состава плазмы крови — Na+, K+, Са2+, которые оказывают сильное влияние на возбудимость и сократимость сердца и сосудов, а значит, и на величину АД.
2.7. Роль почек в регуляции эритропоэза и гемостаза.
Эритропоэтин, секретируемый тубулярными и перитубулярными клетками почек, является гуморальным регулятором эритропоэза. Небольшое количество гормона (10—15 %) вырабатывается в макрофагах костного мозга, купферовских клетках и гепатоцитах. В почках синтез и секреция эритропоэтина определяются уровнем обеспечения кислородом их тканей. К уровню кислорода в почечной ткани чувствителен гемсодержащий белок- цитохром b , входящий составной частью в НАДФ-зависимую оксидазу пери- и тубулярных клеток. При нормальном уровне р02 в ткани почки радикалы кислорода, продукцируемые оксидазой, прежде всего перекись водорода, препятствуют формированию в почечной ткани «индуцируемого гипоксией фактора-1 (ИГФ-1)», стимулирующего транскрипцию эритропоэтиновой иРНК и синтез эритропоэтина. При снижении кислородного обеспечения ткани почек (р02 до 20—40 мм рт. ст.) продукция оксидазой перекиси водорода уменьшается. Нарастает активация ИГФ-1 в цитозоле и его перемещение в ядро клетки, где ИГФ-1 специфически связывается с ДНК, вызывая экспрессию гена эритропоэтина.
Гипоксия почечных структур активирует также ферменты (фосфолипаза А2), ответственные за синтез простагландинов (E1 и Е2), которые через систему «аденилатциклаза—цАМФ» также усиливают синтез эритропоэтина в пери- и тубулярных клетках почек. Адреналин и норадреналин через (b2-адренорецепторы синтезирующих эритропоэтин клеток почек и систему вторичных посредников в них — цАМФ и цГМФ — вызывают усиление синтеза и секреции эритропоэтина в кровь. При гипоксии почечной ткани количество эритропоэтина возрастает в 1000 раз и более при норме 0,01—0,08 ME (международных единиц)/мл плазмы. При гематокрите, равном 40—45, количество эритропоэтина составляет 5—80 мМЕ/мл, а при гематокрите, равном 10—20 (его уменьшение может быть вызвано острой кровопотерей, гемолизом эритроцитов),— 1—8 МЕ/мл плазмы. Эритропоэтин тормозит апоптоз, регулирует пролиферацию и дифференциацию КОК-Э, про- и эритробластов, ускоряет синтез гемоглобина в эритроидных клетках и ре-тикулоцитах, «запускает» в чувствительных к нему клетках синтез эритро-поэтиновой иРНК и энзимов, участвующих в формировании гема и глобина, цитоскелета эритроцитов, увеличивает кровоток в эритропоэтической ткани костного мозга и выход в кровь ретикулоцитов. Наконец, катехола-мины через b-адренорецепторы КОК-Э также усиливают пролиферацию эритроидных клеток-предшественниц.
Продукция эритропоэтина почками угнетается при повышенном образовании в организме человека опухоль-некротизирующего фактора а, интерлейкинов-1а и 1(3, интерферонов а, (3 и у, что имеет место, например, у больных с хроническими паразитарной и бактериальной инфекциями, при ревматоидном артрите, так как перечисленные вещества тормозят синтез эритропоэтина в клетках почек. В результате у больных развивается анемия вследствие сниженной продукции почками эритропоэтина.
Гемостаз
Почки имеют отношение к процессам свертывания крови и фибринолиза. Они синтезируют вещества, которые влияют на все звенья гемостаза: сосудисто-тромбоцитарный, свертывание крови и фибринолиз. Прежде всего, почки являются регуляторами сосудисто-тромбоцитарного гемостаза. Очевидно, это очень важно для деятельности самих почек. Они содержат (и могут выделять в кровоток) различные простагландины (в том числе и простациклин), имеющие непосредственное отношение, как активации, так и торможению агрегации тромбоцитов.
Их отношение к свертыванию крови связано как с непосредственной продукцией ее отдельных факторов (например, тромбопластина), так и в связи с выделением избытка факторов свертывания, накапливающихся в ней (например, продукты деградации фибрина и другие).
Особонно важное значение почек в регуляции фибринолиза. Из почек выделен естественный активатор плазминогена – урокиназа. Этот активатор плазминогена получают из мочи для лечения тромбозов, тромбоэмболических заболеваний, тромботической болезни.
2.8. Метаболическая функция почек.
Почки участвуют в обмене белков, липидов и углеводов. Данная функция обусловлена участием почек в обеспечении постоянства концентрации в крови ряда физиологически значимых органических веществ. В почечных клубочках фильтруются низкомолекулярные белки, пептиды. В проксимальном отделе нефрона они расщепляются до аминокислот или дипептидов и транспортируют через базальную плазматическую мембрану в кровь. При заболеваниях почек эта функция может нарушаться. Почки способны синтезировать глюкозу (глюконеогенез). При длительном голодании почки могут синтезировать до 50% от общего количества глюкозы, образующейся в организме и поступающей в кровь. Для энерготрат почки могут использовать глюкозу или свободные жирные кислоты. При низком уровне глюкозы в крови клетки почки в большей степени расходуют жирные кислоты, при гипергликемии преимущественно расщепляется глюкоза. Значение почек в липидном обмене состоит в том, что свободные жирные кислоты могут в клетках почек включаться в состав триацилглицерина и фосфолипидов и в виде этих соединений поступать в кровь.
Источник