Вторичная симптоматическая артериальная гипертония
Артериальная гипертензия в общем смысле — это симптоматическое проявление сторонних заболеваний или синдром. Сопровождается стойким или временным, регулярным или однократным ростом систолического и диастолического показателей (верхнего и нижнего). Часто это понятие путают с одноименным заболеванием — гипертонией.
Патологический процесс может быть первичным, собственно обусловленным сосудистыми проблемами или вторичным — развивается на фоне прочих заболеваний и выступает их стойким симптоматическим комплексом.
Последнее названное состояние имеет собственный код по МКБ-10: I15. Постфиксом указывается этиологическая характеристика заболевания. То есть его происхождение.
Симптоматическая или вторичная артериальная гипертензия имеет ряд специфических черт.
Среди таковых:
- Острое, внезапное начало. Если первичное повышение АД протекает поступательно, медленно, в другом случае старт резкий. Можно примерно определить момент.
- Общее тяжелое состояние пациента. Цифры высокие, но криза как такового нет. Потому клиническая картина не достигает пика, когда возникают неотложные состояния.
- Преимущественно вторичная гипертензия развивается у пациентов до 40 лет.
- Классические методы терапии не дают какого-либо эффекта, что говорит о симптоматической составляющей. Нужно воздействовать на причину, а не на следствие.
Отдельные формы патологического процесса имеют массу специфических черт.
Классификация вторичных АГ
Типизировать артериальную гипертензию можно по ключевому основанию. Таковым выступает происхождение. Проще говоря, локализация главного очага.
Называют следующие формы:
- Реноваскулярную. Обуславливается заболеваниями выделительной системы. В первую очередь почек и нарушением выработки особого прегормона ренина. Есть и дополнительные негативные факторы, вроде накопления избытка жидкости.
- Эндокринный тип. Как и следует из названия, симптоматическая артериальная гипертензия развивается на фоне недостаточной или избыточной выработки специфических веществ человеческого организма, за редкими исключениями проблем в диагностике не возникает.
- Сердечный или кардиальный тип. Иногда его расширяют, включая сосудистые проблемы, что в корне не верно, потому как в этом моменте и кроется разница между первичными и вторичными формами состояния. Речь же идет о нарушении работы сердца. Это пороки, аномалии развития врожденные и приобретенные, кардиомиопатии, перенесенные инфаркты и прочие патологические состояния.
- Нейрогенная разновидность. Встречается относительно часто. Речь идет о нарушении работе ЦНС на фоне опухолей, инфекций. Протекает тяжело.
Есть и иные, ситуативные разновидности вторичной артериальной гипертензии, например, после приема алкоголя или лекарств.
Почечный тип
Как можно понять из названия, говорят о нарушениях работы выделительной системы как основе заболевания.
Сам по себе этот вид симптоматического роста АД не однородный. Тщательное членение дает возможность назвать еще два подтипа.
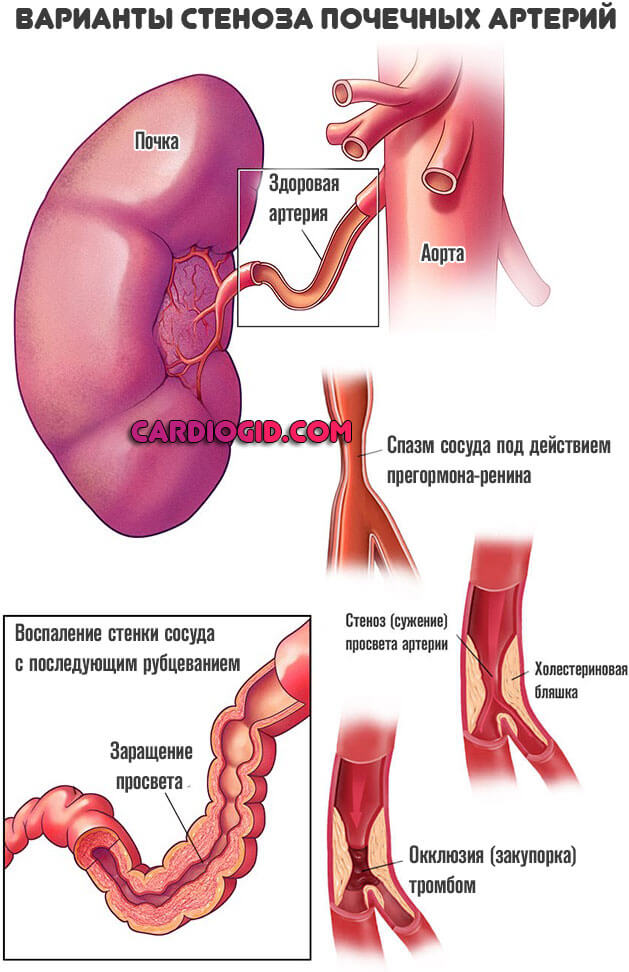
Реноваскулярная АГ
Встречается чаще всего. Обуславливается снижением качества кровотока. Количество жидкой соединительной ткани, поступающей к почке, падает. Интенсивность фильтрации недостаточная.
Организм стремится компенсировать нарушение. Вырабатывается избыток прегормона-ренина. Вместе с ангиотензинном, альдостероном он выступает регулятором уровня давления.
Чрезмерное количество этого вещества приводит к спазму сосудов. Просвет артерий сужается, потому крови двигаться труднее. Показатели тонометра растут существенно.
Среди причин нарушения выделяют:
- Атеросклероз. Наиболее распространенный вариант. Заключается в малой проходимости сосудов из-за закупорки холестериновыми бляшками.
- Тромбоз. Процесс схожий, только окклюзия наблюдается не липидными структурами, а сгустками крови.
- Воспаления почечной паренхимы и лоханок. Речь может идти как о классическом пиелонефрите, так и об аутоиммунных процессах. Диагностика подобных состояний не представляет сложностей.
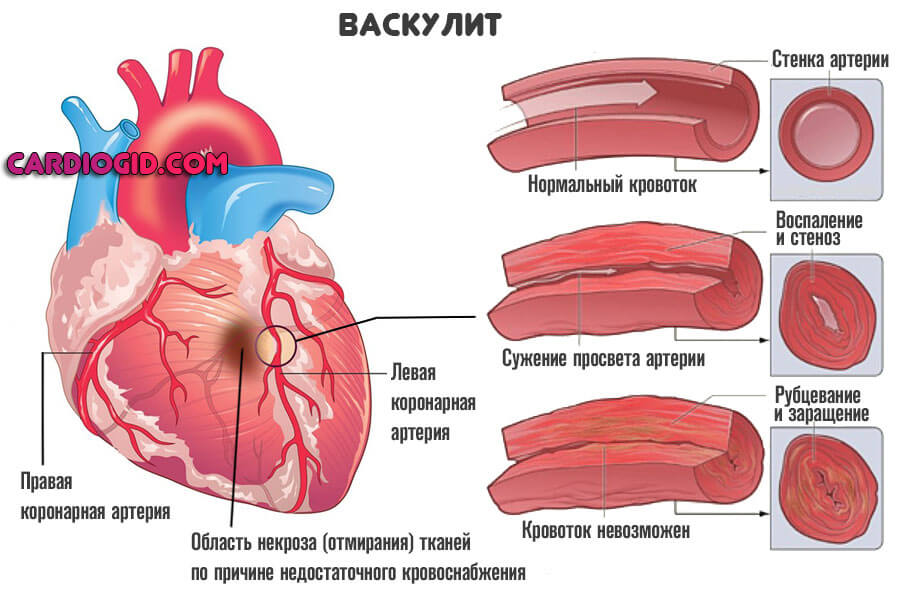
Немного реже наблюдается компрессия почечных артерий опухолями, объемными образованиями, васкулиты (воспаления стенок сосудов и их последующее рубцевание, а то и заращение).
Клинические признаки характерны:
- Сильная головная боль. В области затылка. Сопровождает все формы гипертензии, потому сказать точно, что явилось причиной невозможно без тщательной, продуманной диагностики. Интенсивность синдрома крайне велика. Пациент принимает вынужденное положение лежа, чтобы хоть как-то облегчить состояния.
- Тошнота, рвота. Негативный признак. Указывает на нарастающие ишемические явления в церебральных структурах.
- Слабость, сонливость. Общая астения. Сопровождают больного постоянно, опять же прямо свидетельствуют в пользу нарушения нормальной трофики головного мозга.
- Маленькая разница между верхним и нижним давлением — 10-20 мм рт. ст.
Обычно на этом симптоматика неврологического плана заканчивается, не считая редких исключений.
Почти всегда присутствуют почечные проявления, вроде болевого синдрома, нарушений нормального мочеиспускания и прочих.
Типичные признаки реноваскулярной формы АГ: раннее начало у женщин (до 30 лет) и позднее у мужчин (после 50), отсутствие кризового течения, примерная ровность состояния больного на всем протяжении процесса, устойчивость к лечению, преимущественное повышение нижнего (диастолического давления).
Обе формы вторичной артериальной гипертензии могут приобрести злокачественное течение. Своего рода непрекращающийся криз.
Стандартные терапевтические методики смысла не имеют, требуется интенсивное лечение первопричины.
Подробнее о реноваскулярной форме гипертензии читайте здесь.
Ренопаренхиматозная форма
Встречается много реже.
Принципиальное отличие от предыдущей — отсутствие связи с количеством поступающей крови к почке. Повышение концентрации ренина обусловлено воспалительным процессом.
Отличить одно от другого может только специалист и то не сразу, а по результатам лабораторной оценки мочи, УЗИ-диагностики, сцинтиграфии, возможно, МРТ.
Клиническая картина идентична: наблюдается стойкий рост артериального давления на фоне почечных симптомов: отеков, болей в пояснице, нарушений процесса мочеиспускания.
Обе разновидности опасны для здоровья и жизни. Требуется срочное лечение, чтобы избежать осложнений. К таковым относят инсульт (в 80% случаев), инфаркт. На фоне выраженного нарушения вероятны обширные разновидности отклонения.
Как в том, так и в другой случае лечение стационарное. С применением больших комбинированных доз противогипертензивных, оперативным вмешательством по необходимости).
Используются антибиотики, диуретики, гормональные препараты (Преднизолон, Дексаматезон). Госпитализация длится до момента полной коррекции состояния.
Эндокринная форма
Развивается на фоне нарушения концентрации и баланса специфических веществ организма. Обычно речь о трех важных составляющих: кортизоле, альдостероне, ангиотензине-II. Не считая уже названного выше ренина. В меньшей степени задействован адреналин.
По каким причинам наступает рост давления? Фактор идентичен: это рефлекторное сужение просвета артерий, питающих органы и ткани, нарушение кровотока и активизация компенсаторного механизма, основу которого составляет повышение частоты сердечных сокращений и АД.
Причины типичны. Определяются эндокринными патологиями:
- Болезнь Иценко-Кушинга. Усиление выработки кортизола. Вызывает характерную клинику, больных трудно спутать.
- Акромегалия. Рост концентрации соматотропина, гормона передней доли гипофиза.
- Сахарный диабет. Имеет место недостаточная чувствительность тканей к инсулину или сниженная выработка такового.
- Феохромоцитома. Особая опухоли надпочечников, вырабатывающая норадреналин. Выступает наиболее частым виновником стойкого повышения уровня артериального давления у пациентов.
- Гипо- или гипертиреоз. Изменение концентрации гормонов щитовидной железы.
Симптоматика имеет как общие черты, так и частные признаки. Что касается первых, это уже названные головные боли, тошнота, вертиго с нарушением ориентации в пространстве, потемнение в глазах, отклонения работы органов зрения.
Речь о типичных и неспецифичных признаках, которые сопровождают все без исключения формы гипертензии до определенного момента.
Собственно эндокринные проявления говорят об этиологии процесса яснее: ожирение (почти у всех больных) или недостаточный вес на фоне усиленного или нормального питания (визитная карточка гипотериоза).
Оволосение тела, избыточное или недостаточное, рост молочных желез у мужчин (гинекомастия), жажда, усиленное и обильное мочеиспускание, нарушение способности к зачатию (снижение фертильности или полное бесплодие), рост ушей, носа, ладоней (на фоне акромегалии).
С течением времени симптомы неврологического плана сокращаются, пациент привыкает к нарушению. Организм адаптируется. Смазанная клиническая картина может сбить с толку начинающего специалиста.
Опасность несет не только и не столько рост артериального давления. Хотя это не аксиома: возможны инсульты, инфаркты и прочие нарушения.
Угрожающие последствия несет основной диагноз. Болезнь Иценко-Кушинга считается самым тяжелым вариантом из представленных. Второе место делят диабет и феохромоцитома.
Терапия хирургическая (при необходимости удалить опухоль) и консервативная (заместительная, с применением синтетических аналогов гормонов).
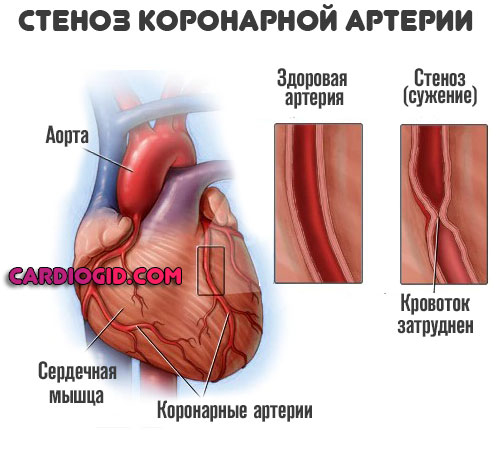
Сердечная форма
Проста в плане диагностики. Обуславливается уже названными пороками кардиальных структур, воспалительными состояниями (миокардит, васкулит), травмами, перенесенными инфарктами.
Симптоматика неврологическая: головные боли, тошнота, рвота, вертиго, невозможность ориентироваться в пространстве, быстрая утомляемость, слабость, недостаточная концентрация внимания, рассеянность, эмоциональная лабильность как психический факультативный признак.
Прочие же моменты представлены кардиальными проявлениями. Нарушения ритма по типу синусовой тахикардии, много реже прочие варианты. Также одышка, снижение толерантности к физической нагрузке (падает выносливость).
Симптоматическая гипертония крайне редко развивается при тяжелой сердечной недостаточности или выраженных кардиальных патологиях.
Обнаруживается обратное явление: снижение уровня АД, что говорит о нарушении сократительной функции миокарда и прочих смежных отклонениях работы всей сердечнососудистой системы и не только.
Терапия этиотропная (направленная на устранение первопричины). Зависит от диагноза. Вариантов масса. Для нормализации сократительной способности миокарда применяются гликозиды, коррекция самого артериального давления проводится с помощью ингибиторов АПФ, бета-блокаторов, антагонистов кальция, средств центрального действия (например, Моксонидин), диутериков.
Аритмии устраняются посредством специальной группы медикаментов (Амиодарон или Хинидин, прочие не рекомендуются, потому как повышают риски опасных последствий).
Хирургическое лечение по показаниям. Если имеют место аневризмы, пороки, приводящие к декомпенсации состояния. Вопрос решается в индивидуальном порядке.
В рамках срочной терапии назначается Анаприлин, Метопролол (для купирования приступов синусовой тахикардии), Каптоприл в количестве четверти таблетки для постепенного снижения АД.
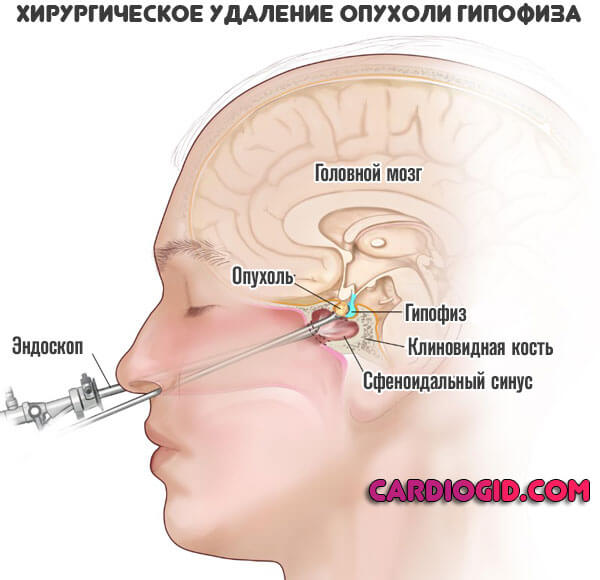
Нейрогенная форма
Частично перекликается с эндокринной, но не всегда. Классический пример смежной симптоматической артериальной гипертензии — опухоль или объемное образование в хиазмально-селлярной области.
Например, аденома, герминома, глиома заднего отдела гипофиза, краниофарингиома, киста кармана Ратке и прочие.
Развивается двойственный процесс: с одной стороны само новообразование сдавливает церебральные структуры, провоцирует рост внутричерепного давления, а отсюда нестабильную выработку гормонов, с другой задействованы ключевые центры, вырабатывающие специфические вещества для стимуляции активности всей эндокринной системы.
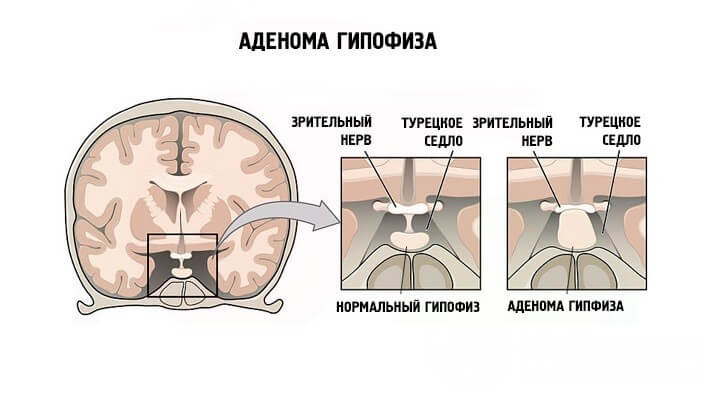
Не всегда вторичная артериальная гипертензия вызывается опухолями, возможны варианты с инфекциями церебральных тканей (энцефалит, менингит), перенесенными травмами.
Сказывается наличие сосудистых выпячиваний (аневризм) и артериовенозных мальформаций.
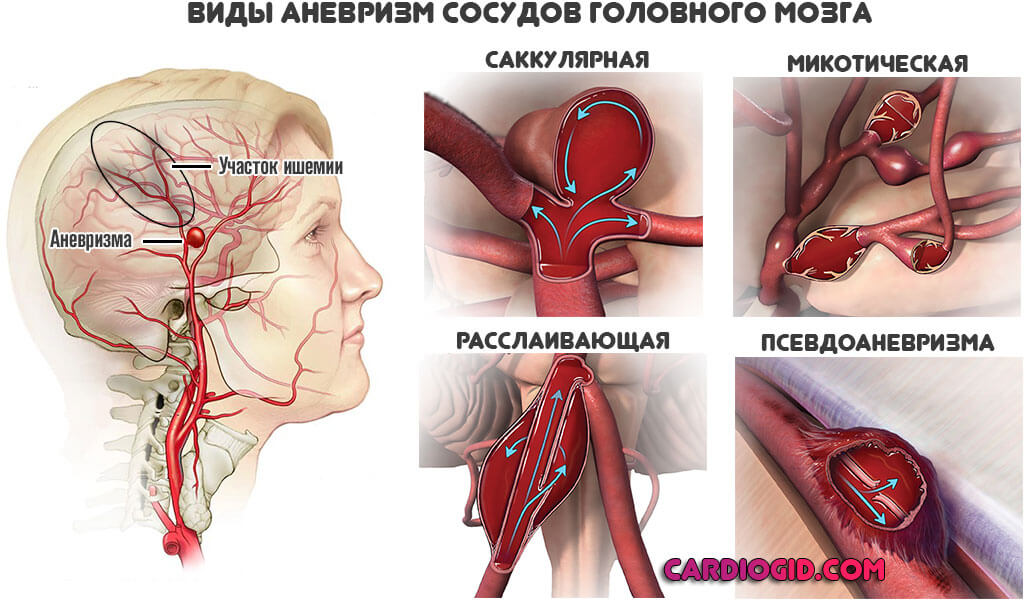
Симптоматика выраженная, хорошо заметна и крайне разнообразна. Типичные проявления гипертензии идентичны: от головной боли до тошноты, рвоты, слабости. Разница есть в характере болевого синдрома.
Если объемное образование достигает значительных размеров и начинает компрессировать ткани мозга, интенсивность выше.
Сторонние проявления имеют несколько плоскостей: психические расстройства (апатичность, депрессивный настрой, эмоциональная лабильность, умственные нарушения, провалы в памяти или проблемы с запоминанием), неврогенная составляющая (помимо уже названных — очаговые признаки, в зависимости от локализации поражения, так, при вовлечении затылочной доли возникают зрительные дисфункции и пр.).
Терапия в основном хирургическая, если речь идет об опухолях. Когда проявляется симптоматика, вариантов остается не много.
Имеет место компрессия, экспансивное распространение масс-эффект будет только нарастать. Требуется удаление новообразования.

В случае с пролактиномами (аденомы гипофиза, продуцирующие одноименный гормон), возможно применение препаратов. Нередко такие неоплазии регрессируют на фоне консервативного вмешательства.
Воспалительные процессы устраняются большими дозами антибиотиков. Гематоэнцефалический барьер обуславливает непостоянство эффективности тактики терапии энцефалита или менингита.
Прочие разновидности
Имеют эпизодический характер, то есть напрямую зависят от действий самого пациента или воздействующих факторов окружающей среды.
- Токсический тип. При влиянии солей тяжелых металлов, паров ртути, отравляющих компонентов.
- Алиментарный фактор. Неправильное питание с большим количеством животного жира, соли.
- Лекарственная форма. При приеме антидепрессантов, нейролептиков, противовоспалительных нестероидного происхождения, также гормональных медикаментов.
- Стрессовая разновидность.
- Посттравматический тип. К нему относится и состояние после проведенного оперативного вмешательства.
Указанные моменты провоцируют симптоматический рост артериального давления. Это не стойкие формы, они относительно просто устраняются даже подручными средствами.
Внимание:
Но некоторые описанные причины потенциально фатальны для пациента (лекарственная и токсическая).
Также известны парадоксальные реакции на стимулирующие вещества: от никотина и кофеина до кокаина, амфетамина и вообще наркотиков.
Лечение направлено на купирование признаков. В случае с токсической формой, требуется выведение ядов из организма.
Если двигаться по списку далее: коррекция рациона, пересмотр терапии, избегание стрессов и освоение методик релаксации, динамическое наблюдение у специалиста.
В заключение
Симптоматическая гипертензия представляет собой рост артериального давления по причине развития не сосудистых заболеваний.
Это почечные патологии, отклонения работы нервной системы, дисбаланс гормонов, прочие варианты.
Диагностика не представляет проблем, симптоматические комплексы типичны. Терапия в большинстве случаев приводит к полному излечению, если не начались выраженные изменения в органах.
Источник
Согласно классификации сосудистых заболеваний, врачи выделяют эссенциальную – первичную и симптоматическую – вторичную артериальную гипертензию. Во втором случае речь идет об устойчивом повышении артериального давления на фоне основного заболевания, протекающего в организме в хронической форме. Симптоматическая артериальная гипертензия склонна к систематическим рецидивам, а среди опасных осложнений со здоровьем врачи не исключают даже летальный исход клинического больного.
Что такое вторичная артериальная гипертензия
Указанная патология возникает нечасто, может быть приобретенным или врожденным заболеванием. Патологический процесс сопровождается повышенным артериальным давлением, имеет место при повреждениях внутренних органов и систем – хронических заболеваниях. Если причины первичной гипертензии установить проблематично даже в стационаре, то патогенные факторы вторичной гипертонии вполне очевидны. Нормализация артериального давления возможна исключительно после устранения основной причины основного недуга.
Симптомы
Симптоматическая гипертензия сопровождается ощутимыми скачками диастолического, систолического артериального давления. Характер и выраженность симптомов полностью зависит от формы вторичной гипертонии, а общие признаки указанного заболевания представлены ниже:
- острые приступы мигрени;
- отеки конечностей по утрам;
- головокружение, реже – приступы рвоты;
- приступы тахикардии;
- шум в ушах;
- мурашки под глазами;
- тревожность, панические атаки.
Причины
Вторичная гипертензия возникает на фоне приступа основного заболевания, как серьезное осложнение. Например, при первичной патологии головного мозга преобладает гипертония центрального генеза, которая формируется при обширных травмах головного мозга, кровоизлияниях, нарушениях центральной регуляции, инфаркте миокарда, энцефалопатии. Длительный прием лекарственных препаратов тоже может стать причиной вторичной гипертонии. Этиология патологического процесса обусловлена формой заболевания, представленной ниже классификацией патологий:
- Артериальная почечная гипертония: хронический пиелонефрит, гломерулонефрит, врожденные болезни, туберкулез или поликистоз почек.
- Эндокринная форма гипертонии: хронические патологии надпочечников и щитовидной железы, акромегалия, болезнь Иценко-Кушинга.
- Нейрогенная гипертония: злокачественные опухоли мозга, травмы, инсульты, коарктация аорты, энцефалит, нарушенное внутричерепное давление, процесс сужения аорты.
- Сердечно-сосудистая форма гипертонии: сердечная недостаточность, врожденные пороки сердца.
Классификация
В зависимости от этиологии патологического процесса (первичного фактора) предусмотрена условная классификация артериальной гипертензии вторичной формы. Это необходимо, чтобы упростить постановку окончательного диагноза, начать своевременное лечение и исключить осложнения, например, смертельный рецидив от злокачественной гипертензии. Чтобы лишний раз не подвергать свое здоровье риску, требуется своевременно обследоваться.
Почечная артериальная гипертензия
В такой клинической картине гипертония обусловлена хроническими патологиями почек, которые склонны к рецидивам под воздействием патогенных факторов. Так, не исключены нарушения в почечных артериях, поликистоз и воспалительные процессы. Больные с почечной недостаточностью первое время не ощущают выраженных симптомов гипертензии, а больше жалуются на повышенную утомляемость, ухудшение зрения. Виды почечной гипертонии следующие:
- интерстициальные (связанные с рецидивами хронических болезней почек);
- ренопринные (вызванные осложнениями после удаления почек);
- смешанные (обусловленные не только патологиями почек, но и сосудов);
- ренопаренхиматозные (с поражением паренхиматозных тканей);
- реноваскулярные гипертензии (вызванные сдавливанием почечных сосудов).
Эндокринная артериальная гипертензия
Основная причина скачка АД – наличие эндокринных патологий, дисбаланс гормонов с последующими осложнениями. Артериальная гипертензия резко прогрессирует при злокачественных опухолях надпочечников, поэтому медлить с диагностикой не рекомендуется. На всех стадиях патология сопровождается острым болевым синдромом, а для снижения выраженности симптоматики требуется прибегнуть к консервативному лечению. Вот основные виды эндокринной гипертонии:
- надпочечниковые;
- тиреоидные;
- гипофизарные;
- климактерические.
Гемодинамическая вторичная артериальная гипертензия
Повышение артериального давления наблюдается на фоне обширного поражения магистральных сосудов и сердца. Это происходит при атеросклеротическом приступе, стенозе вертебробазилярных и сонных артерий, недостаточности аортальных клапанов, коарктации аорты. Не исключены приступы при гипертоническом кризе, который сложно корректировать медикаментозными методами. Скачки давления в таком случае сопровождаются острыми болями миокарда, симптомы сходны с проявлениями других сердечных патологий.
Артериальная гипертензия центрального генеза
При нейрогенной гипертонии систематические скачки АД обусловлены рецидивами первичного заболевания сосудов головного мозга со вторичным нарушением центральной регуляции. В данном случае речь идет о прогрессирующем инсульте, энцефалите, обширных поражениях головы. Характерный недуг не ограничивается опухолями головного мозга, нейрогенная гипертензия провоцирует серьезные нарушения в центральной и периферической нервной системе, которые при своевременном реагировании носят обратимый характер.
Гипертензия лекарственной этиологии
При неправильном применении лекарственных средств среди потенциальных осложнений врачи не исключают появление скачков АД. Это может быть транзиторная (кратковременная) гипертензия, либо приступы приобретают затяжной характер. Такая реакция происходит на следующие фармакологические группы лекарственных препаратов: оральные контрацептивы, Циклоспорин, нестероидные противовоспалительные средства. Среди дальнейших проблем со здоровьем не стоит исключать возникновение обширных патологий мозга.
Диагностика
Если врач подозревает хронические патологии почек, которые сопровождаются вторичной гипертензией, первым делом исследует мочу. Это общий анализ, лабораторное исследование по Нечипоренко, посев для определения возбудителя, концентрации белка в биологическом материале. Клинически методы диагностики таковы:
- УЗИ почек и почечных артерий;
- внутривенная урография;
- МРТ И КТ с сосудистым контрастированием.
- Если вторичная гипертония имеет эндокринную форму, рекомендованные диагностические мероприятия представлены ниже:
- общий анализ мочи и крови;
- биохимический анализ на концентрацию тиреоидных гормонов;
- УЗИ, МРТ надпочечников;
- диагностика щитовидной железы.
Лечение
Симптоматическая гипертония сложно поддается эффективному лечению, пока не удастся вылечить основное заболевание. В противном случае положительная динамика вторичной гипертензии уметенная или вовсе отсутствует. Вот ценные рекомендации специалистов в зависимости от специфики клинической картины:
- при опухолях надпочечников, почек, головного мозга пациентам предстоит пройти оперативное лечение;
- при хронических заболеваниях почек схема интенсивной терапии обязательно включает антибактериальный и противовоспалительный курс;
- если причина вторичной гипертензии заключается в эндокринных нарушениях, предстоит корректировать гормональный фон медикаментозными методами;
- при гемодинамической гипертензии с врожденными пороками сердца пациенту предстоит кардиохирургическое лечение, консервативная коррекция сердечной недостаточности.
- когда причиной вторичной гипертензии становится неправильный прием лекарственных групп, эффективная терапия стартует с отмены, коррекции таковых.
Медикаментозные препараты
При транзиторной гипертензии врач рекомендует консервативные методы решения проблемы со здоровьем, способные сократить число приступов, стабилизировать АД, продлить период ремиссии. Одновременно с интенсивной терапией первичного заболевания рекомендована комплексная антигипертензивная терапия, которая включает следующие фармакологические группы:
- ингибиторы АПФ: Каптоприл, Эналаприл, Фозиноприл;
- антагонисты кальциевых каналов: Верапамил, Кордафен;
- β-адреноблокаторы: Тимолол, Пиндолол;
- диуретики: Фуросемид, Индапамид;
- гипотензивные препараты центрального действия: Моксонидин.
Хирургическое лечения
При транзиторной гипертонии хирургическое вмешательство не требуется, а пациенту требуется профилактика развития почечной недостаточности. Операция проводится, если развиваются злокачественные или доброкачественные опухоли, которые обеспечивают скачки АД, имеют место обширные патологии сосудов. Медицинские показания и разновидность оперативных мероприятий врач определяет с учетом возраста больного, характера и тяжести преобладающих диагнозов.
Профилактика
Чтобы избежать вторичной гипертензии, важно не только контролировать артериальное давление, но и своевременно лечить основные заболевания собственного организма. Для этого разработаны неспецифические профилактические мероприятия, о которых врач сообщает своим пациентам, особенно из группы риска. Вот каких мер профилактики требуется придерживаться:
- избегать стрессовых ситуаций;
- совершать пешие прогулки на свежем воздухе;
- контролировать вес и обмен веществ;
- отказаться от губительных привычек;
- сократить потребление соли.
Видео
Как проявляется вторичная артериальная гипертензия?
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Источник
