Что такое гипертония шейки матки
Гипертрофия шейки матки – увеличение объема влагалищной части шейки матки, связанное с избыточным развитием соединительнотканной стромы, не сопровождающимся количественными и структурными изменениями клеток. Гипертрофия шейки матки может сопровождаться периодическими болями внизу живота, болезненностью при половом акте, полименореей, белями, ощущением выпадения половых органов, бесплодием. Диагноз гипертрофии шейки матки основан на данных кольпоскопии, гормонального исследования, УЗИ органов малого таза с цервикометрией. В лечении гипертрофии шейки матки применяют диатермокоагуляцию, электроэксцизию, криодеструкцию, ампутацию шейки матки, реконструктивную пластику.
Общие сведения
Гипертрофия шейки матки – изменение размеров шейки матки за счет утолщения стенок и ее элонгации (удлинения). Гипертрофия может затрагивать одну или обе губы влагалищной части шейки матки. При малой степени гипертрофии возможно удлинение только передней части шейки матки, которая выступая вперед, прикрывает заднюю губу. При значительных размерах гипертрофии наружный зев шейки матки выдвигается из половой щели. Гипертрофия шейки матки может наблюдаться как при нормальном положении матки, так и при опущении ее дна. Данное состояние не оказывает прямого влияния на быстроту наступления беременности, но косвенно, как проявление другой гинекологической патологии, может снижать фертильность и повышать возможность осложнений в период гестации.
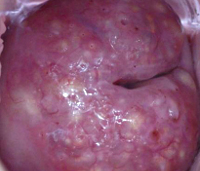
Гипертрофия шейки матки
Причины
Гипертрофия шейки матки может быть следствием различных патологических процессов, однако иногда может быть обусловлена генетической предрасположенностью и анатомическими особенностями строения внутренних половых органов женщины.
Чаще гипертрофия шейки матки формируется на фоне стойкого воспалительного процесса слизистой цервикального канала (эндоцервицита), перехода воспаления на более глубокую строму с развитием хронического цервицита. Длительно протекающее воспаление вызывает уплотнение и утолщение шейки матки. Из-за отека и набухания тканей шейки матки происходит облитерация выводных протоков желез с нарушением оттока секрета и образованием небольших, до 6 мм в диаметре, тонкостенных ретенционных пузырьков – наботовых кист. Пузырьки, заполненные прозрачным секретом, могут полностью погружаться в разбухшую строму, формируя фолликулярную форму гипертрофии.
Кроме воспаления, гипертрофия может быть спровоцирована неоднократным повреждением шейки матки в процессе родов или при абортах (в отсутствии полноценного лечения микротрещин и разрывов). При этом возникает выворот слизистой оболочки цервикального канала в полость влагалища. Воздействие неблагоприятной кислой среды влагалища на эндоцервикс приводит к появлению отека, увеличению и уплотнению слизистой и подлежащих тканей, разрастанию эпителия, появлению патологических выделений с возможной примесью гноя или крови.
Регенерация тканей цервикального канала и стромы на месте повреждений протекает с образованием рубцов, приводящих к увеличению размеров шейки матки, потере свойственной ей эластичности. Посттравматическое нарушение трофики, микроциркуляции и обменных процессов гипертрофированной шейки матки создают благоприятные условия для развития инфекции, способствуя рецидивированию воспаления, развитию фоновых предраковых заболеваний. Изменения гормонального фона, а также расположенные вблизи или с захватом шейки матки миоматозные узлы (пришеечные и шеечные) также могут становиться причиной ее гипертрофии.
Симптомы гипертрофии шейки матки
Формирование гипертрофии шейки матки проходит несколько этапов:
- I стадия – наружный зев шейки матки расположен выше половой щели;
- II стадия – наружный зев опускается на уровень половой щели, но не выступает за ее пределы;
- III стадия – гипертрофированная шейка матки выходит за границы половых губ.
На начальной стадии развития гипертрофия шейки матки клинически ничем не проявляется и в последующем не имеет специфически выраженных симптомов. В случае длительной гипертрофии шейки матки пациентку могут беспокоить непостоянные, периодически возникающие неприятные ощущения или тянущие боли в нижней части живота, области паха и крестца, болезненность при половом акте, гиперполименорея, бели. Может иметь место бесплодие без очевидных причин. Основным симптомом II –III стадии гипертрофии шейки матки выступает ощущение провисания или выпадения внутренних половых органов.
Диагностика
При гипертрофии шейки матки выполняется комплексное гинекологическое обследование, включающее осмотр с помощью зеркал, простую и расширенную кольпоскопию, оценку гормонального статуса, УЗИ органов малого таза с цервикометрией, цитологическое исследование мазков из шейки матки.
Дополнительно могут использоваться цервикоскопия, диагностическое выскабливание цервикального канала, прицельная биопсия шейки матки, ПЦР – диагностика. Визуализация позволяет провести оценку состояния внутренних половых органов, определить размеры и структуру шейки матки, ее расположение относительно других органов малого таза, особенности кровотока, изменения эндоцервикса. Дифференцируют гипертрофию шейки матки от рака шейки матки, внематочной шеечной беременности.
Лечение гипертрофии шейки матки
Методы лечения шейки матки подбираются гинекологом индивидуально, с учетом характера фоновой патологии, провоцирующей заболевание. При легкой степени гипертрофии шейки матки в отсутствие факторов риска показаны наблюдение с ежегодной кольпоскопией, запрет на поднятие тяжестей (более 5 кг). При гипертрофии шейки матки в сочетании с воспалительным процессом цервикального канала или шеечной миомой в гинекологии используется консервативная тактика – антибиотикотерапия, интенсивная иммуностимуляция или гормонотерапия. При гипертрофии шейки матки эффективно применение малоинвазивных техник – диатермокоагуляции, электроэксцизии и криодеструкции избыточной ткани. Вскрытие наботовых кист не всегда результативно и противопоказано при остром и подостром воспалении. К перспективным способам лечения гипертрофии шейки матки относят радиоволновую конизацию.
При значительной гипертрофии показано хирургическое вмешательство – частичная резекция, ампутация (клиновидная, конусовидная, высокая) или полное удаление шейки матки, а также реконструктивно-пластическая коррекция с обязательной кольпоперинеолеваторопластикой. Важно определить оптимальное количество ткани, подлежащей иссечению. Операция позволяет уменьшить длину и объем шейки матки, повысить репродуктивный потенциал и восстановить сексуальную активность. При резкой гипертрофии шейки, сочетающейся с выпадением матки, у пациенток, не планирующих деторождение, проводится гистерэктомия (удаление матки) вместе с удалением шейки.
Прогноз и профилактика
В отсутствие лечения гипертрофии шейки матки может иметь негативные последствия. Запущенные случаи могут привести к механическому или гормональному бесплодию, кровотечению (при миоме шейки матки или самопроизвольном прорыве наботовых кист), дистрофической трансформации, развитию лейкоплакии шейки матки и предраковых состояний.
Профилактика основана на предупреждение заболеваний шейки матки, рациональном питании, занятиях спортом, (включая упражнения Кегеля для укрепления мышц тазового дна в период беременности и после родов), бережном ведении родов во избежание родовых травм, своевременном лечении воспалительных процессов цервикса.
Источник
Гипертонус матки – патологическое состояние, сопровождающееся повышенной сократительной способностью миометрия, которое появляется ранее установленной даты родов. Среди клинических признаков наблюдается видимое напряжении передней брюшной стенки, тянущие боли внизу живота. Для диагностики гипертонуса матки используется объективный осмотр женщины и УЗ-сканирование. Дополнительно могут выполняться анализы крови на определение гормонов. Лечение заключается в обеспечении полного покоя, назначении седативных средств, спазмолитических препаратов, витаминотерапии.
Общие сведения
Гипертонус матки – повышенная возбудимость гладкой мускулатуры матки, спровоцированная гормональными изменениями или негативными факторами психофизиологического характера. Данное состояние чаще диагностируется у женщин младше 18 и старше 30 лет. В первом случае гипертонус матки обусловлен недоразвитостью половой сферы и неготовностью органа к вынашиванию плода. Что касается пациенток старше 30 лет, то гипервозбудимость обычно развивается на фоне частых абортов, перенесенных инфекций и других акушерско-гинекологических патологий. Гипертонус матки представляет реальную угрозу для жизни и здоровья малыша, так как может спровоцировать не только гипоксию, но и выкидыш, наступление преждевременных родов, гибель плода.

Гипертонус матки
Причины гипертонуса матки
В большинстве случаев гипертонус матки развивается на фоне пониженной продукции прогестерона – гормона, который обеспечивает нормальное течение беременности. Под его влиянием происходит снижение сократительной способности миометрия, возбудимости рецепторов матки и спинного мозга, что в совокупности позволяет доносить плод до 38-40 недель и родить здорового ребенка. Дефицит прогестерона при гипертонусе матки проявляется в виде самопроизвольных выкидышей, гипоксии плода, невынашивания или преждевременных родов. Поэтому при лечении основной целью должно быть воздействие на данные этиологические звенья патологического состояния.
Гипертонус матки чаще развивается при наличии у женщины гиперандрогении – состояния, при котором отмечается повышенная продукция мужских половых гормонов. Данный диагноз возможен и при генитальном инфантилизме. В таком случае недоразвитая матка в ответ на чрезмерное увеличение может отвечать повышенной гипервозбудимостью. Гиперпролактинемия – также частая причина гипертонуса матки. Состояние сопровождается повышенной выработкой пролактина, который блокирует продукцию прогестерона и приводит к повышению сократительной способности гладкой мускулатуры.
Нередко гипертонус матки обусловлен гормонозависимыми заболеваниями, которыми женщина страдала еще до зачатия. Среди них миома, эндометриоз. Ранее перенесенные воспалительные процессы, распространяющиеся на маточную полость и придатки, тоже увеличивают вероятность развития повышенной возбудимости миометрия. Гипертонус матки может быть обусловлен нарушением регуляции ЦНС, что проявляется в увеличении сократительной способности, невозможности поддерживать оптимальный мышечный тонус. Более подвержены такой патологии женщины с многоплодной беременностью, многоводием, при наличии крупного плода. Данные факторы способствуют чрезмерному перерастяжению миометрия.
В группу риска по развитию гипертонуса матки входят пациентки с генетическими аномалиями, заболеваниями щитовидной железы, перенесшие вирусные инфекции на ранних этапах беременности. При воздействии на организм будущей матери негативных факторов (вредных условий труда, недосыпания, суточной работы) вероятность возникновения данного состояния тоже увеличивается. Часто гипертонус матки обусловлен психоэмоциональными переживаниями, стрессами, вредными привычками. Поэтому такие факторы следует обязательно исключить из жизни пациентки.
Симптомы гипертонуса матки
В зависимости от того, какой участок миометрия напряжен, в акушерстве выделяют 1 и 2 степень гипертонуса матки. В первом случае имеет место сокращение только задней стенки органа, что чаще всего не сопровождается патологическими проявлениями. В третьем триместре беременности гипертонус матки 1 степени может проявляться незначительными тянущими болями в пояснице, ощущением тяжести в области крестца. Какие-либо другие симптомы обычно отсутствуют.
Гипертонус матки 2 степени подразумевает напряжение миометрия передней стенки органа и сопровождается более выраженной клинической картиной. Основным признаком являются тянущие боли внизу живота, схожие с теми, которые возникают у женщин в предменструальном периоде. Нередко при гипертонусе матки боль распространяется на промежность, может наблюдаться чувство распирания в наружных половых органах. При этом отмечается учащение мочеотделения, сокращение мышечных волокон прямой кишки, схожее с позывами к дефекации.
Визуально при гипертонусе матки живот становится плотным, слегка поднимается, приобретает более округлые формы, чем обычно. Определить напряжение миометрия можно через переднюю брюшную стенку методом пальпации. Что касается нижнего сегмента полового органа, то есть шейки, то при гипертонусе матки ее сокращение обычно не наблюдается, хотя такой симптом иногда присутствует, если ранее у женщины были травмы цервикального канала, к примеру, во время предыдущих родов.
Диагностика гипертонуса матки
Гипертонус матки – тревожный симптом в акушерстве, который может указывать на возможную вероятность самопроизвольного аборта или преждевременных родов. Поэтому от своевременной диагностики и оказанного лечения зависит здоровье и жизнь плода. Выявить гипертонус матки акушер-гинеколог может с помощью обычного объективного осмотра женщины, который проводится на каждом приеме. При пальпации живота будет ощущаться напряжение миометрия, интенсивность такого признака может быть различной – вплоть до чувства «окаменения». При этом пациентки нередко отмечают дискомфорт и даже боль.
В качестве дополнительного метода диагностики гипертонуса матки используется ультразвуковое сканирование. С помощью данного исследования удается определить локальное или тотальное сокращение миометрия. При 1 степени гипертонуса наблюдается утолщение мышечного слоя матки с одной стороны. Если подобный признак выявляется в области прикрепления плаценты, то существует высокая вероятность ее отслойки. При гипертонусе матки 2 степени весь миометрий утолщен, присутствуют соответствующие клинические симптомы. Также для определения сократительной способности может проводиться тонусометрия – измерение тонуса матки с помощью специального датчика, который размещается на передней брюшной стенке и фиксирует уровень напряжения мышечного слоя.
Лечение гипертонуса матки
При гипертонусе матки беременной женщине, прежде всего, следует обеспечить постельный режим. Необходимо устранить любые негативные факторы (физические нагрузки, стрессы), которые могут стать причиной усугубления патологического состояния. Если чрезмерная сократительная способность миометрия не сопровождается выраженными симптомами, лечение может проводиться в амбулаторных условиях. Госпитализация женщины показана при 2 степени гипертонуса матки, особенно если наблюдаются мажущие кровянистые выделения из влагалища. Этот симптом может свидетельствовать о начавшемся аборте на ранних сроках, о преждевременных родах или отслойке плаценты во 2-3 триместре.
Медикаментозное лечение гипертонуса матки зависит от этиологии патологического состояния. При недостатке продукции прогестерона назначаются прогестероновые препараты. Если гипертонус матки развился на фоне дефицита магния, больной показан прием таблеток на основе этого микроэлемента или инъекции магния сульфата в случае оказания медицинской помощи в условиях стационара. Под действием данного компонента происходит уменьшение сократительной способности миометрия, нормализация передачи нервных импульсов.
В качестве симптоматической терапии при гипертонусе матки назначаются спазмолитики. Они уменьшают сократительную способность миометрия и устраняют болевые ощущения. Также показан прием седативных средств. При гипертонусе матки используются преимущественно препараты растительного происхождения. Дополнительно применяются витаминные комплексы. До 34 недели беременности назначаются токолитики, которые снижают сокращения миометрия и подавляют начавшуюся родовую деятельность. При этом диагнозе специалисты всегда стараются максимально продлить ведение беременности и доносить плод до 38 недель.
Прогноз и профилактика гипертонуса матки
В большинстве случае прогноз при гипертонусе матки благоприятный. При своевременно оказанной медицинской помощи удается подавить повышенную возбудимость миометрия и продлить вынашивание плода до предполагаемой даты родов. При прогрессировании гипертонуса матки возможность рождения жизнеспособного малыша появляется лишь на сроке 25-28 недель. На более ранних этапах плод просто не сможет выжить в условиях окружающей среды.
Профилактику гипертонуса матки следует начинать еще при планировании зачатия. Важно своевременно обнаружить и пролечить половые инфекции, заболевания гормональной этиологии. После наступления беременности предупреждение гипертонуса матки заключается в уменьшении физических нагрузок, правильной организации режима труда и отдыха. Также следует полностью исключить эмоциональные переживания и стрессы. Если наблюдаются даже минимальные признаки гипертонуса матки, следует незамедлительно обратиться за медицинской помощью.
Источник
При этом заболевании происходит значительное увеличение объёма шеечной части матки, выступающей в половые пути. Увеличенная шейка мешает интимной жизни, наступлению беременности и родов. В тяжелых случаях она может даже выступать за пределы половых губ.
По МКБ – международной классификации болезней – заболевание относится к невоспалительным болезням шейки матки, поэтому имеет код N88.8 Сочетание увеличения (гипертрофии) с удлинением (элонгацией) этой маточной части обозначается кодом 88.4.
Причины гипертрофии шейки матки
- Анатомические особенности строения половых органов женщины.
- Воспаление шейки – цервицит. Ткани увеличиваются в объеме, а постоянная воспалительная реакция вызывает закупорку желез. В результате образуются кисты, приводящие к увеличению шеечного объема.
- Повреждение тканей во время родов и абортов. Особенно часто такое осложнение возникает при поздних хирургических абортах, сопровождающихся введением в цервикальный канал, проходящий внутри шейки, специальных расширителей. В этом случае на шейке образуются рубцы и участки деформации, которые затрудняют кровоток и обменные процессы, провоцируя воспалительные и гипертрофические явления.
- Медицинские манипуляции, сопровождающиеся нарушением целостности шеечных тканей – забором образцов на анализ (биопсией), прижиганием больших эрозий, удалением крупных опухолей и кист. В возникновении болезни часто виноваты сами пациентки, нарушающие врачебные предписания в период заживления тканей после операции.
- Миомы матки, находящиеся в шеечной или пришеечной ее части.
Стадии и типы гипертрофии шейки матки
Гиперплазия шейки имеет три стадии:
- Первая – шеечная часть матки располагается выше уровня половой щели. В этом случае шейка не выступает наружу, а находится внутри организма.
- Вторая – нижний край шейки находится на уровне вагинального отверстия.
- Третья – шейка выступает за границы половых губ.
Существует несколько типов гипертрофии:
- Железистая – внутри тканей шейки образуется большое количество измененных желёз, что вызывает увеличение их объема.
- Фолликулярная – появляется из-за наличия на шейке наботовых кист – мелких пузырьков, наполненных жидкостью.
- Железисто-кистозная – гипертрофия шейки вызывается сочетанием увеличения количества и размера желез с образованием многочисленных кист.
- Железисто-мышечная возникает при вывороте тканей во время родов. Часто сочетается с рубцовой деформацией и выраженным тканевым отеком.
- Мышечная гипертрофия может быть врожденной или вызванной различными воспалительными процессами. Сопровождается утолщением мышечного слоя.
Поскольку шейка матки имеет две губы – верхнюю и нижнюю, заболевание может затронуть одну из них или обе. Патология также может сочетаться с опущением шейки матки и удлинением шейки – элонгацией.
Симптомы гипертрофии шейки матки
На начальной стадии, пока шеечная часть матки увеличена незначительно и находится внутри половых путей, заболевание может практически не давать симптомов. Его выявляют, как правило, во время осмотра у гинеколога.
Однако с распространением процесса женщину начинают беспокоить боль, ощущение инородного тела в половых путях, дискомфорт во время интимной близости, пользования тампонами и спринцеваний.
Значительное увеличение шейки мешает оттоку менструальной крови, что приводит к боли во время месячных – альгоменорее. Женщина жалуется на боль внизу живота, в пояснице и крестцовой области.
Менструации могут стать слишком длительными и болезненными. Иногда наблюдаются межменструальные кровянистые выделения – от мазни до выраженных кровотечений. Больные жалуются на обильные слизистые и кровянистые выделения.
На запущенных стадиях болезни основной жалобой становится наличие шейки, выступающей за пределы половых путей. Шеечная слизистая травмируется, что приводит к появлению ран и язвочек.
Диагностика гипертрофии шейки матки
Заболевание регистрируется во время гинекологического осмотра. Врач видит увеличенную шейку, на которой нередко обнаруживаются эрозии, рубцы, выворот тканей.
Для более точного определения причин гипертрофии и состояния шейки проводится кольпоскопия – осмотр шеечной части матки с помощью прибора кольпоскопа. Это устройство позволяет увидеть слизистую под увеличением.
Патологические очаги внутри тканей шейки обнаруживают при помощи УЗИ матки. Метод выявляет миомы, фибромиомы и злокачественные опухоли.
Врач берёт мазки со слизистой шейки и проходящего внутри неё цервикального канала. При необходимости проводится биопсия шейки, во время которой исследуются образцы тканей, взятых с подозрительных участков.
Лечение гипертрофии шейки матки
Основное лечение этой патологии – хирургическое:
- Удаляются разросшаяся ткань, кисты, опухоли и другие патологические очаги.
- Эрозии и другие изменения слизистой прижигают с помощью лазера или радионожа.
- При выраженной гипертрофии проводится полная или частичная резекция (удаление тканей) шейки.
- При сочетании патологии с опущением матки назначается комплексная пластическая операция, во время которой органам возвращают физиологическое положение и размеры.
- При сочетании нескольких тяжелых маточных патологий у женщины, не планирующей в дальнейшем беременность и роды, проводится гистерэктомия – удаление матки вместе с шеечной частью.
Выбирая, как и чем лечить гипертрофию шейки, врач учитывает степень увеличения этой части матки, возраст женщины, наличие других патологических процессов, желание пациентки в дальнейшем ещё иметь детей и другие факторы.
Отсутствие лечения приводит к постоянным кровотечениям из увеличенной шейки, нагноению, воспалительным процессам. На фоне гипертрофии шейки могут возникнуть гнойные поражения репродуктивной системы или даже рак.
Поэтому при подозрении на это заболевание нужно обратиться в Университетскую клинику, врачи которой проведут лечение выявленной патологии современными методами.
Поделиться ссылкой:
Источник
